KREBS IM MUND-KIEFER-GESICHTSBEREICH
Jedes Jahr erkranken in der Bundesrepublik Deutschland laut Robert Koch-Institut Berlin 13.190 Menschen neu an Mundhöhlenkrebs und Rachenkrebs – davon sind 9.140 Männer und 4.050 Frauen. Für diese Krebserkrankungen gibt es keine Früherkennungsuntersuchung, wie die gesetzlichen Krankenkassen sie für andere Krebsarten anbieten.
Inhaltsverzeichnis
- Krebs im Mundraum, Kiefer- und Gesichtsbereich – Was sind die Ursachen?
- Kieferkrebs und Mundkrebs: Symptome
- Diagnose von Krebs im Mund-, Kiefer- und Gesichtsbereich
- Klassifikation von Krebs im Mund-, Kiefer- und Gesichtsbereich
- Therapie von Mundhöhlenkrebs und Kieferkrebs
- Funktionelle und kosmetische Wiederherstellung
- Ernährung bei Mundhöhlenkrebs und Kieferkrebs
- Rehabilitation und Nachsorge
- Weitere Informationen
- Benötigen Sie Hilfe?
Krebs im Mundraum, Kiefer- und Gesichtsbereich – Was sind die Ursachen?
Die Ursachen von Mundhöhlenkrebs, Kieferkrebs und Krebs im Gesichtsbereich sind nicht eindeutig geklärt. Wissenschaftliche Untersuchungen haben aber einige Faktoren nachweisen können, die das Erkrankungsrisiko für diese Form von Krebs erhöhen. Dazu gehören etwa Rauchen und Alkohol.
Krebs ist der Überbegriff für bösartige Gewebeneubildungen (Tumoren), die aus entarteten Zellverbänden entstehen. Diese Veränderungen entstehen am Erbgut der Zelle und sind der entscheidende Schritt von einer normalen Zelle zu einer bösartigen Tumorzelle. Eine so entstandene Tumorzelle vermehrt sich dann ungehindert, bis schließlich viele Millionen Zellen eine Geschwulst bilden. Schreitet die Erkrankung weiter fort, können Tumorzellen auch in benachbarte Gewebe und Organe einwachsen oder Tochtergeschwülste (Metastasen) an anderen Stellen des Körpers bilden.
Wo genau kann es zu Kiefer-, Gesichts- und Mundkrebs kommen?
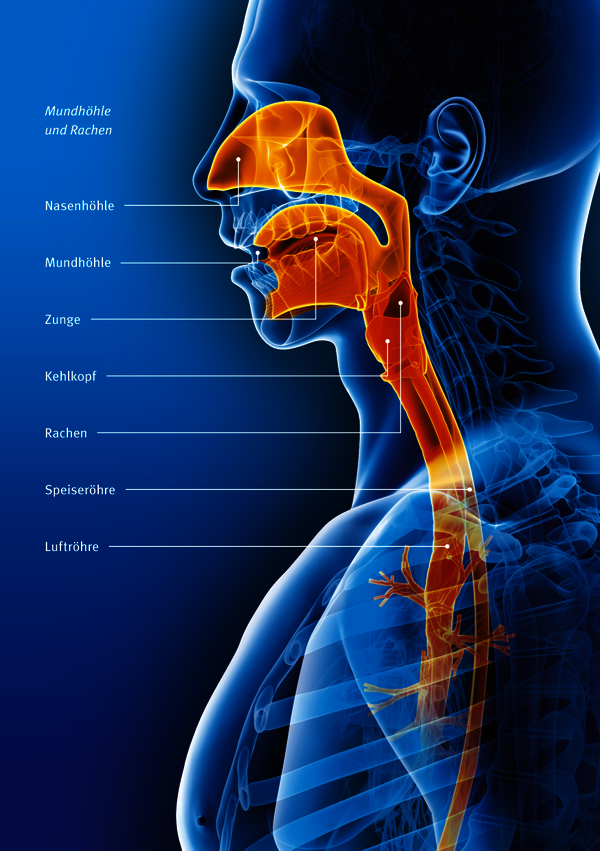
Krebserkrankungen im Mund-, Kiefer- und Gesichtsbereich können verschiedene Bereiche beziehungsweise Strukturen des Kopfes befallen. Die bösartigen Geschwülste befinden sich vorwiegend im Bereich der Mundhöhle, können aber auch im Bereich der Nase und der Nasennebenhöhlen oder im äußeren Bereich des Schädels auftreten.
Krebs im Mundraum:
- Zunge
- Mundboden
- Wangen
- Gaumen
- Andere benachbarte Strukturen
Tumoren in Nase und Nasennebenhöhlen:
- Nasenscheidewand (Nasenseptum)
- Nasenhaupthöhlen, die direkt hinter der Nase liegt
- Nasennebenhöhlen
- Zwei Kieferhöhlen, welche sich rechts und links der Nase beziehungsweise oberhalb des Oberkiefers befinden
- Die Stirnhöhle, die hinter beziehungsweise zwischen den Augenbrauen liegt
- Die Keilbeinhöhle hinter der Nasenhaupthöhle
Tumoren im äußeren Bereich:
- Gesichtshaut
- Lippen
- Behaarte Kopfhaut
Neben der Lage (Lokalisation) eines Tumors ist sein mikroskopisches Erscheinungsbild (histologische Diagnose) das wichtigste Merkmal. Dafür wird eine Gewebeprobe von einem Facharzt für Pathologie unter dem Mikroskop untersucht. Der Pathologe kann meist genau erkennen, in welchem Gewebe der Tumor entstanden ist. Beispielsweise entsteht in der Mundhöhle am häufigsten aus der Mundschleimhaut Krebs. Bei diesen Tumoren handelt es sich um sogenannte Plattenepithelkarzinome.
Weitere Diagnosen können – je nach Ursprungsgewebe – folgende sein:
- Tumoren des Speichel- und Drüsengewebes (Adenome, adenoidzystische Karzinome, Adenokarzinome)
- Tumoren des Knochen-, Muskel- und Fettgewebes (Sarkome)
- Tumoren der Mundschleimhaut oder Haut (Plattenepithelkarzinome)
- Tumoren des Lymphsystems (Lymphome)
Verschiedene Tumoren im Mund-, Kiefer- und Gesichtsbereich
Gutartige (benigne) Tumoren wachsen am Ort ihrer Entstehung, ohne das umgebende Nachbargewebe zu zerstören und ohne Tochtergeschwülste (Metastasen) zu bilden.
Bösartige Neubildungen wachsen in das umgebende Gewebe hinein und zerstören dieses. Manche dieser Tumoren bilden zudem Tochtergeschwülste, die an anderen Stellen des Körpers auftreten können.
Bei Mundhöhlenkrebs, Kieferkrebs und Krebs im Gesichtsbereich beschränken sich die Tochtergeschwülste meist auf die umgebenden Lymphknoten im Halsbereich. Vereinzelt treten sie aber auch weiter entfernt zum Beispiel in der Lunge , Leber und in den Knochen auf.
Wie schnell ein Tumor wächst, ob, wo und wie rasch er Metastasen bildet, hängt von vielen Faktoren ab. Diese können von Mensch zu Mensch unterschiedlich sein. Welche Behandlung infrage kommt, hängt von den persönlichen Tumormerkmalen, dem Allgemeinzustand des Betroffenen sowie von seinen Wünschen und Vorstellungen ab.
Wer erkrankt an Mundhöhlenkrebs, Kieferkrebs und Krebs im Gesichtsbereich?
Jedes Jahr erkranken in Deutschland 22,3 von 100.000 Männern und 9,6 von 100.000 Frauen an Mundhöhlenkrebs und Rachenkrebs. Insgesamt erhalten 13.190 Menschen pro Jahr diese Diagnose. Das mittlere Erkrankungsalter liegt für Männer bei 65, für Frauen bei 68 Jahren.
Risikofaktoren Rauchen und Alkohol
Es gibt verschiedene Faktoren, die Ihr Risiko, dass Sie an Krebs im Mundraum, Kiefer- und Gesichtsbereich erkranken, erhöhen. Dazu gehört auch der individuelle Lebensstil.
So entstehen diese Tumoren häufig bei Menschen, die regelmäßig rauchen und / oder regelmäßig Alkohol trinken. Zahlreiche Untersuchungen haben gezeigt, dass besonders die Kombination von Rauchen und Alkohol das Risiko für Mundhöhlenkrebs deutlich erhöht.
Aber auch das alleinige Rauchen oder der alleinige starke Alkoholgenuss können zur Entstehung von Mundhöhlenkrebs führen. Je länger ein Mensch geraucht oder regelmäßig Alkohol getrunken hat, umso wahrscheinlicher wird es, dass sich im Bereich der Mundschleimhaut Krebs entwickelt. Besonders hochprozentige Alkoholika (Schnaps, Cognac) und das Rauchen filterloser oder starker Zigaretten erhöhen das Risiko für Mundhöhlenkrebs deutlich.
Wichtig: Sie können Krebs im Mund-, Kiefer- und Gesichtsbereich am besten vorbeugen, wenn Sie ganz auf das Rauchen verzichten und wenig Alkohol trinken.
Risikofaktoren für Mundhöhlenkrebs
Darüber hinaus gibt es weitere Risikofaktoren für Mundhöhlenkrebs. Dazu gehören etwa chronisch wunde Stellen im Bereich der Mundschleimhaut aufgrund scharfer Zahn- oder Prothesenkanten, aber auch eine schlechte Mundhygiene. Manche Menschen entwickeln ohne erkennbare Ursache einen Tumor im Bereich der Mundhöhle; das Risiko hierfür steigt besonders mit zunehmendem Alter.
Bösartige Tumoren können auch bei jungen Menschen (< 45 Jahre) auftreten, die weder rauchen noch regelmäßig Alkohol konsumieren. Bei dieser Gruppe von Betroffenen entsteht der Krebs bevorzugt in der Zunge. Die Gründe hierfür sind im Einzelnen nicht bekannt. Ein Zusammenhang mit Virusinfektionen wie dem Humanen Papilloma Virus (HPV) konnte nur bei einem geringen Prozentsatz der Betroffenen nachgewiesen werden.
Krebs der Lippe und der Haut durch UV-Strahlen
Zu den Krebserkrankungen im Mund-, Kiefer- und Gesichtsbereich zählen auch Tumorerkrankungen der Lippen und der Gesichtshaut. Hierfür sind insbesondere lang andauernde UV-Bestrahlung und häufige Sonnenbrände wichtige Auslöser.
Durch übermäßige UV-Strahlung kann das Erbgut in den Zellen der Haut und der Lippen erheblich beschädigt werden. Die betroffenen Zellen sterben entweder ab oder sie werden durch den zelleigenen Reparaturdienst instand gesetzt. Kommt die Haut allerdings mit der Reparatur nicht mehr nach, können sich die beschädigten Zellen zu Krebs verändern.
Deshalb finden sich etwa 80 Prozent aller Hauttumoren im Bereich derjenigen Körperteile, die regelmäßig dem Sonnenlicht ausgesetzt sind: im Gesicht, auf den Händen und den Unterarmen. Vor allem Menschen mit einem hellen Hauttyp (blonde oder rote Haare) sind aufgrund der fehlenden oder schwachen natürlichen Hautbräunung (Pigmentierung) gefährdet. Aber auch dunkelhaarige Menschen sowie Menschen mit dunklerem Hauttyp können an Hauttumoren erkranken.
Hinweis: Die Entstehung von Hautkrebs ist damit die schwerwiegendste Spätfolge der UV-Bestrahlung.
Weitere Informationen zur Vorbeugung, Früherkennung, Diagnose und Behandlung finden Sie unter Hautkrebs und Hautkrebs-Früherkennung.
Weitere Risikofaktoren für Mundkrebs und Kieferkrebs
Neben den äußeren Risikofaktoren für die Entstehung von Mundkrebs und Kieferkrebs gibt es eine Anzahl weiterer möglicher Ursachen. Dazu zählen zum Beispiel vererbte (genetische) Defekte oder Störungen des Immunsystems. So sind besonders Menschen betroffen, denen ein Organ transplantiert wurde und die deshalb regelmäßig Medikamente einnehmen müssen, um das körpereigene Abwehrsystem zu unterdrücken (Immunsupression).
Kieferkrebs und Mundkrebs: Symptome
Bei Kieferkrebs und Mundkrebs sind die Symptome zu Beginn der Erkrankung so allgemein und uncharakteristisch, dass sie auch eine ganz andere Ursache haben können. Deshalb ist es wichtig, dass Sie bei bestimmten Symptomen frühzeitig zu Ihrem Arzt gehen. Er kann untersuchen, woran es liegt – und falls erforderlich die nächsten Schritte einleiten.
Mundhöhlenkrebs kann prinzipiell bereits zu einem frühen Zeitpunkt vom Betroffenen selbst erkannt werden. Allerdings zögern viele Menschen den Besuch beim Arzt aus Angst vor der befürchteten Diagnose hinaus.
Ein typisches Mundkrebs-Symptom ist eine wunde Stelle in der Mundhöhle (Ulcus), die länger als zwei Wochen besteht und nicht abheilt. Eine solche wunde Stelle kann wie eine Prothesendruckstelle aussehen oder wie eine harmlose Infektion, sodass wertvolle Zeit bis zur Abklärung verloren gehen kann. Ferner können auch weißliche, nicht abwischbare Veränderungen auf der Schleimhaut eine Frühform von Mundhöhlenkrebs darstellen.
Wichtig: Wenn Sie in Ihrer Mundhöhle eine wunde Stelle oder weißliche Schleimhautveränderungen entdecken, die nach zwei Wochen nicht von selbst abgeheilt sind, sollten Sie dies von einem Zahnarzt oder einem Facharzt für Mund-, Kiefer- und Gesichtschirurgie abklären lassen.
Gehen Sie bei diesen Anzeichen zu Ihrem Zahnarzt oder Facharzt für Mund-, Kiefer-, Gesichtschirurgie
- Leicht blutende Wunden im Bereich der Mundhöhle
- Schluckbeschwerden
- Sprechbehinderung
- Schmerzen beim Sprechen
- Kloßgefühl (Globusgefühl) im Bereich des Mundbodens oder der Zunge
- Tastbares Knötchen im Bereich der Zunge oder der Mundhöhle
- Atemnot
- Länger bestehender Mundgeruch
Tipp: Gehen Sie nach Möglichkeit zweimal im Jahr zu Ihrem Zahnarzt und lassen Sie auch die Mundschleimhäute untersuchen.
Diese Warnzeichen können natürlich auch bei anderen gutartigen oder bösartigen Erkrankungen auftreten. Die Ursache für diese Veränderungen kann aber nur ein Arzt feststellen. Wenn dieser einen harmlosen Grund findet, können Sie beruhigt sein. Sollte aber eine Krebserkrankung im Mund-, Kiefer- oder Gesichtsbereich festgestellt werden, sind die Heilungschancen größer, je früher die Erkrankung erkannt wird.
Früherkennung von Hautkrebs
Hautkrebsvorstufen und der Hautkrebs selbst sind ohne technische Hilfsmittel und Eingriffe sichtbar und fühlbar. Daher lassen sie sich häufig frühzeitig erkennen.
Die gesetzlichen Krankenkassen bieten Frauen und Männern ab 35 Jahren alle zwei Jahre eine standardisierte Untersuchung der gesamten Körperoberfläche (Hautkrebs-Screening) an.
Die Untersuchung können Sie bei Ärzten machen lassen, die an einer speziellen Fortbildung teilgenommen und eine entsprechende Genehmigung erhalten haben. Dazu gehören Hausärzte sowie Fachärzte für Haut- und Geschlechtskrankheiten (Dermatologen).
Außerdem sind Sie selbst Ihr wichtigster Verbündeter.
Tipp: Betrachten Sie Ihre Haut – besonders die dem Licht ausgesetzten Bereiche – regelmäßig und achten Sie auf Veränderungen. Achten Sie auch auf Muttermale, ob sie sich in Größe, Form und /oder Farbe verändern.
Im Bereich der Lippen und der Haut sind es vor allem raue Stellen oder dunkle, häufig unregelmäßig begrenzte Flecken, die leicht bluten können, die von einem Arzt begutachtet werden müssen. Da es bei Hautkrebs unterschiedlich aggressive Formen gibt – darunter den besonders bösartigen schwarzen Hautkrebs (das maligne Melanom) – ist es (lebens-)wichtig, eine auffällige Stelle ohne Verzögerung abklären zu lassen.
Wenn Ihnen in Ihrer Mundhöhle oder auf Ihrer Haut irgendetwas verdächtig vorkommt, fragen Sie umgehend Ihren Zahnarzt, einen Arzt für Mund-, Kiefer- und Gesichtschirurgie, Ihren Hausarzt oder einen Hautarzt.
Diagnose von Krebs im Mund-, Kiefer- und Gesichtsbereich
Eine frühzeitige Diagnose ist bei Krebs im Mundraum, Kieferkrebs und Krebs im Gesichtsbereich wichtig, denn je früher er erkannt wird, desto besser sind in vielen Fällen die Heilungs- und Überlebenschancen. Allerdings haben viele Menschen Angst davor, in eine medizinische Mühle zu geraten, wenn sie den Verdacht haben, dass sie an Krebs im Mund-, Kiefer- und Gesichtsbereich erkrankt sein könnten. Deshalb schieben sie den Besuch beim Arzt immer weiter hinaus. So verständlich diese Angst auch ist: Es ist wichtig, dass Sie möglichst bald zum Arzt gehen.
Die Untersuchungen im Rahmen der Diagnose von Mundhöhlenkrebs, Kieferkrebs und Krebs im Gesichtsbereich sollen folgende Fragen klären
- Haben Sie wirklich einen Tumor im Mund-Kiefer-Gesichtsbereich?
- Ist dieses gut- oder bösartig?
- Wenn es ein bösartiger Tumor ist, welche Krebsart ist es genau?
- Wo sitzt der Tumor?
- Wie weit ist die Erkrankung fortgeschritten? Gibt es Metastasen?
- Mit welcher Behandlung kann für Sie der beste Erfolg erreicht werden?
- Wie ist Ihr Allgemeinzustand?
- Welche Behandlung kann Ihnen zugemutet werden?
Wichtig: Eine Behandlung von Krebs im Mund-, Kiefer- und Gesichtsbereich lässt sich nur dann sinnvoll planen, wenn vorher genau untersucht worden ist, woran Sie leiden.
Hierfür ist eine Reihe von Untersuchungen im Rahmen der Diagnose von Mundkrebs, Kieferkrebs, und Krebs im Gesichtsbereich erforderlich, die alle das Ziel haben, den Verdacht, dass Sie an Krebs erkrankt sind, zu bestätigen oder ausräumen. Wenn sich der Verdacht bestätigt, müssen Ihre behandelnden Ärzte feststellen, wo genau der Tumor sitzt, wie groß er ist, aus welcher Art von Zellen er besteht und ob er vielleicht schon Tochtergeschwülste gebildet hat.
Ihr Arzt wird Ihnen erklären, welche Untersuchungen notwendig sind, um die Diagnose von Krebs im Mund-, Kiefer- und Gesichtsbereich zu sichern. Meist wird es mehrere Tage oder sogar Wochen dauern, bis alle Untersuchungen abgeschlossen sind und die Ergebnisse vorliegen. Werden Sie dabei nicht ungeduldig, denn je gründlicher Sie untersucht werden, desto genauer kann die weitere Behandlung für Sie festgelegt werden.
Wenn alle Ergebnisse vorliegen, wird Ihre Behandlung geplant. Ihr Arzt wird Ihnen genau erklären, welche Möglichkeiten es gibt, wie sich die Behandlung auf Ihr Leben auswirkt und mit welchen Nebenwirkungen Sie rechnen müssen. Die endgültige Entscheidung über Ihre Behandlung werden Sie gemeinsam mit den behandelnden Ärzten treffen. Dabei ist es von Anfang an wichtig, dass sich ein vertrauensvolles Patienten-Arzt-Verhältnis entwickelt.
Hinweis: Fühlen Sie sich allerdings bei Ihrem behandelnden Arzt nicht gut aufgehoben? Oder möchten Sie, dass ein anderer Arzt die vorgeschlagene Behandlung bestätigt? Dann scheuen Sie sich nicht, eine zweite Meinung bei einem anderen (Fach-)Arzt einzuholen. Diese steht Ihnen unter bestimmten Umständen laut Patientenrechtegesetz zu.
Ihre Krankengeschichte (Anamnese)
Im Rahmen der Diagnose von Mundkrebs und Kieferkrebs wird der Arzt in einem ausführlichen Gespräch nach Ihren aktuellen Beschwerden fragen und wie lange Sie diese schon haben. Er wird sich auch danach erkundigen, welche Krankheiten Sie früher bereits hatten und welche Sie vielleicht gerade haben. Auch Faktoren, die Ihr Risiko für eine Krebserkrankung im Mund-, Kiefer- oder Gesichtsbereich erhöhen, sind für ihn wichtig. Denken Sie daran, dass Sie Ihrem Arzt sagen, welche Medikamente Sie einnehmen, auch ergänzende Mittel, die Ihnen kein Arzt verordnet hat (zum Beispiel Johanniskraut, Ginkgopräparate oder grüner Tee). Denn diese Substanzen können Nebenwirkungen oder Wechselwirkungen mit anderen Medikamenten verursachen.
Tipp: Vielleicht machen Sie sich vor dem Arztbesuch schon ein paar Notizen, damit Sie in dem Gespräch auch an alles denken.
Beschreiben Sie Ihrem Arzt all Ihre Beschwerden und Vorerkrankungen. Selbst Einzelheiten, die Ihnen unwichtig erscheinen, können für Ihren Arzt wichtig sein. Dazu gehören auch Informationen darüber, ob Sie vielleicht in Ihrem Beruf Faktoren ausgesetzt sind, die das Risiko für Krebs im Mund-, Kiefer- und Gesichtsbereich erhöhen können. Der Arzt wird Sie aber auch nach bestimmten Dingen fragen und sich so ein umfassendes Bild machen.
Auch wenn Mundhöhlenkrebs und Kieferkrebs kein medizinischer Notfall ist: Falls Sie typische Symptome haben und deshalb der Verdacht besteht, dass Sie diese Krebsart haben, wird Ihr Arzt umgehend weitere Untersuchungen veranlassen, damit die Behandlung beginnen kann.
Körperliche Untersuchung
Zu Beginn der Diagnose von Mundhöhlenkrebs, Kieferkrebs und Krebs im Gesicht erfolgt eine ausführliche körperliche Untersuchung. Der behandelnde Arzt wird die verdächtige Stelle zunächst genau ansehen und sie und das umgebende Gewebe mit den Fingern abtasten (palpieren), um die Beweglichkeit der Veränderung und der umgebenden Strukturen zu beurteilen. Anschließend wird er Ihren Hals mit den Händen abtasten und nach Tochtergeschwülsten im Bereich der Halslymphknoten suchen.
Gewebeentnahme (Biopsie)
Sollte sich anhand der körperlichen Untersuchung der Verdacht auf einen Tumor im Bereich von Mund, Kiefer oder Gesicht erhärten, so wird eine Gewebeprobe (Biopsie) erforderlich, die anschließend von einem Pathologen unter dem Mikroskop untersucht wird.
Die Biopsie ist ein wichtiges Untersuchungsverfahren, denn nur so lässt sich eine sichere Diagnose stellen, ob es sich um eine gutartige oder bösartige Veränderung handelt. Sie brauchen keine Angst zu haben, dass bei der Entnahme Tumorzellen ausgeschwemmt werden, die dann Metastasen bilden.
Die Biopsie sollte von einem fachkundigen Arzt entnommen werden. Daher wird Sie der behandelnde Arzt bei dringendem Verdacht auf einen Mundhöhlentumor häufig direkt in eine Fachklinik für Mund-, Kiefer- und Gesichtschirurgie überweisen. Dort wird meist unter örtlicher Betäubung (Lokalanästhesie) eine kleine Gewebeprobe aus dem verdächtigen Gebiet entnommen, diese anschließend unter dem Mikroskop untersucht und eine endgültige Diagnose gestellt.
Spiegelung / Panendoskopie
Sollte sich der Verdacht auf Mundhöhlenkrebs bestätigen, erfolgt häufig eine Untersuchung der Speiseröhre, des Kehlkopfes und des Nasenrachenraumes, um sicherzustellen, dass keine weiteren Tumoren im Bereich dieser Organstrukturen vorliegen.
Röntgenaufnahmen
Bei Röntgenaufnahmen des Kiefers und des Schädels wird der Kopf in verschiedenen Ebenen und teilweise auch in speziellen Schichten geröntgt, um Veränderungen an den Zähnen oder den Knochen beurteilen zu können. Dabei wird besonders darauf geachtet, ob der fragliche Tumor bereits Knochengewebe angegriffen hat.
Computertomographie (CT)
Die Computertomographie ist eine spezielle Röntgenuntersuchung, die innere Organe im Bauch- und Brustraum, das Schädelinnere und auch vergrößerte Lymphknoten darstellen kann. Die Bilder der CT zeigen den Körper im Querschnitt und informieren darüber, wo der Tumor sich befindet. Auch die Organe und deren Lage zueinander sind gut zu erkennen, ebenso mögliche Tochtergeschwülste.
Bei Betroffenen mit Mundhöhlenkrebs ist die Computertomographie besonders hilfreich, um nach vergrößerten Lymphknoten, vor allem im Halsbereich, zu suchen. Außerdem kann damit beurteilt werden, wie groß der Tumor ist und wie weit er sich bereits ausgedehnt hat. Der Arzt erhält dadurch wichtige Hinweise darüber, ob und wie der Tumor operativ entfernt werden kann und wie umfangreich eine solche Operation sein wird.
Kernspintomographie (MRT)
Auch die Kernspintomographie (auch Magnetresonanztomographie, MRT, genannt) kann zur Diagnose von Kieferkrebs sowie Krebs im Mundraum und Gesichtsbereich eingesetzt werden. Sie hat den Vorzug, dass sie besonders die Weichgewebe im Bereich des Halses, der Zunge oder des Mundbodens gut darstellen kann.
Ultraschalluntersuchung (Sonographie)
Mithilfe einer Ultraschalluntersuchung kann der Arzt innere Strukturen im Bereich des Halses und Mundbodens sowie bei Bedarf auch Organe wie Leber, Nieren, Nebennieren, Milz und (Hals-)Lymphknoten betrachten. Veränderungen von Lymphknoten des Halses, die auf dem Bildschirm erkennbar sind, können beispielsweise ermöglichen, Tumorabsiedelungen (Metastasen) zu erkennen.
Skelettszintigramm
Das Skelettszintigramm kann Tumorabsiedlungen in den Knochen (Knochenmetastasen) darstellen. Dafür wird Ihnen ein Kontrastmittel gespritzt, das schwach radioaktive Stoffe enthält, die sich auf charakteristische Weise in den Knochen anreichern. Mithilfe einer sogenannten Gammakamera können diese Bereiche dann im Bild erkannt werden. Die Bilder können zeigen, ob beispielsweise Kieferknochen befallen sind oder ob sich Metastasen in Knochen oder in anderen Bereichen des Körpers gebildet haben.
Statt eines einfachen Skelettszintigramms wird gewöhnlich eine Kombination aus Skelettszintigraphie und Computertomographie (SPECT-CT) eingesetzt. Dabei werden die Bilder der Anreicherungen mit den Schnittbildern des CT kombiniert. Diese Technik liefert dem Arzt noch mehr Informationen.
Positronenemissionstomographie (PET-CT)
Die Positronenemissionstomographie ist ein bildgebendes Verfahren, das Orte mit erhöhter Stoffwechselaktivität im Körper sichtbar macht. Da Krebszellen schnell wachsen, benötigen sie meist viel Energie und nehmen zum Beispiel Traubenzucker oder Sauerstoff oft viel rascher auf als gesundes Gewebe. Mithilfe eines Kontrastmittels, das geringe Mengen schwach radioaktiven Zuckers enthält, können diese Zellen markiert werden. Ähnlich wie beim Szintigramm können dadurch Bereiche im Körper erkannt werden, die verdächtig sind auf die Existenz eines bösartigen Tumors oder seiner Tochtergeschwülste (Metastasen).
Manche Tumoren zeigen jedoch keine erhöhte Stoffwechselaktivität und auch entzündetes Gewebe kann eine erhöhte Stoffwechselaktivität haben und somit vermehrt anreichern. Eine PET allein reicht daher nicht aus, um Krebs festzustellen. Wie beim SPECT-CT wird auch die PET-Untersuchung in der Regel mit der Computertomographie (CT) kombiniert zur PET-CT, um eine bessere räumliche Zuordnung der verdächtigen Bereiche zu den Strukturen des Körpers zu bekommen.
Hinweis: Um zu beurteilen, wie sich Mundhöhlenkrebs im Kieferbereich ausbreitet, ist eine PET-CT nicht geeignet. Sie wird eingesetzt, um Fernmetastasen zu erkennen oder auszuschließen.
Blutuntersuchungen
Ihr Blut ist eine wichtige Informationsquelle: Es gibt zum Beispiel Auskunft über Ihren Allgemeinzustand und über die Funktion einzelner Organe. Diese Informationen braucht der behandelnde Arzt unter anderem, um die Narkose für die Operation von Krebs im Mund-, Kiefer- und Gesichtsbereich vorzubereiten.
Außerdem lassen sich im Blut sogenannte Tumormarker bestimmen. Sie können eine wichtige Information sein, wenn es darum geht, einen bösartigen Tumor zu entlarven. Tumormarker sind Stoffe, welche die Tumorzellen selbst bilden. Aber – und das ist das Problem – nicht alle Krebspatienten haben erhöhte Tumormarker. Umgekehrt haben manchmal auch Menschen ohne Tumorerkrankung erhöhte Werte. Um eine sichere Diagnose zu stellen, reicht es also nicht aus, nur die Tumormarker zu untersuchen.
Hinweis: Für Mundhöhlenkrebs wurden neben dem Blut auch Tumormarker im Speichel als nicht-invasive Methode der Diagnostik untersucht. Dabei haben sich einige Marker erkennen lassen. Allerdings ist die Methode noch zu wenig erforscht, um sicher eine Diagnose zu stellen oder einen Tumor ausschließen zu können.
Diagnostik von Hauttumoren
Bei Tumoren im Gesicht oder auf der Kopfhaut sind meist weniger Untersuchungen erforderlich. Daher kann oft schon direkt nach der klinischen Untersuchung eine kleine Gewebeprobe unter örtlicher Betäubung entnommen werden. Oft ist es auch möglich, gleich den Tumor selbst zu entfernen. Die Gewebeprobe oder der gesamte Tumor werden dann zur mikroskopischen (histologischen) Untersuchung eingesandt. Diese ergibt die eindeutige Diagnose beziehungsweise stellt sicher, dass der Tumor vollständig entfernt wurde.
Stadieneinteilung (Staging oder Ausbreitungsdiagnostik)
Eine zielgerichtete, wissenschaftlich gesicherte Therapie kann nur erfolgen, wenn genau bekannt ist, wie weit sich der Krebs im Mund-, Kiefer- und Gesichtsbereich ausgebreitet hat. Nachdem Ihr Arzt durch die Untersuchungen weiß, wie groß der Tumor ist, wo er sitzt und ob Metastasen entstanden sind, kann er einschätzen, in welchem Stadium sich Ihre Erkrankung befindet. Dieser Prozess heißt Staging. Die Einteilung in die verschiedenen Stadien erfolgt nach einem international gültigen System für Ärzte, der TNM-Klassifikation.
Zu den erforderlichen Untersuchungen der Ausbreitungsdiagnostik gehören die klinische Untersuchung, die Computertomographie (CT) vom Kopf, Hals und Brustkorb und die HNO-Spiegeluntersuchung (Panendoskopie) sowie der Ultraschall der Bauchorgane.
Klassifikation von Krebs im Mund-, Kiefer- und Gesichtsbereich
Der Körper eines Menschen besteht aus sehr vielen unterschiedlichen Geweben und Zellen. Dementsprechend unterschiedlich ist auch das bösartige Wachstum eines Tumors im Mund-, Kiefer- und Gesichtsbereich. Für Ihre Behandlung ist es wichtig, den genauen Steckbrief Ihrer Erkrankung zusammenzustellen.
Dazu gehören die Informationen darüber, zu welchem Zelltyp der Krebs des Mund-, Kiefer- und Gesichtsbereichs gehört, wie bösartig er ist, wie schnell er wächst, ob er bereits die Organgrenzen überschritten oder sich sogar im Körper ausgebreitet hat.
Hinweis: Es ist für die behandelnden Ärzte sehr wichtig, diese Einzelheiten genau zu kennen. Erst dann lässt sich eine Behandlung zusammenstellen, die für Sie und den Verlauf Ihrer Erkrankung am besten geeignet ist.
Aus den Ergebnissen aller bisher durchgeführten Untersuchungen ermittelt der Arzt das genaue Krankheitsstadium (Staging, Stadieneinteilung). Um dieses so zu beschreiben, dass jeder Arzt es richtig einordnen kann, gibt es international einheitliche Einteilungen (Klassifikationen). Bei Mundhöhlenkrebs, Kieferkrebs und Krebs im Gesichtsbereich ist dies die TNM-Klassifikation.
TNM-Klassifikation
- T (Tumor) beschreibt, wie groß der Primärtumor ist
- N (Nodi = Knoten) beschreibt, ob Lymphknoten befallen sind, wie viele es sind und wo
- M (Metastasen) beschreibt, ob Fernmetastasen vorliegen und wo
Kleine Zahlen, die den Buchstaben jeweils zugeordnet sind, geben an, wie weit sich der Tumor bereits ausgebreitet hat.
| Die Bedeutungen für T |
TO = Primärtumor lässt sich nicht nachweisen T1 = Primärtumor ist kleiner als 2 cm T2 = Primärtumor ist 2 bis 4 cm groß T3 = Primärtumor ist größer als 4 cm T4a = Tumor jeder Größe mit direkter Ausdehnung in die Nachbarschaft (z. B. Knochen, Gesichtshaut) T4b = Tumor jeder Größe mit Beteiligung der Kaumuskulatur oder der Arteria carotis interna oder der Schädelbasis |
| Die Bedeutungen für N |
NX = Lymphknoten können nicht bewertet werden N0 = keine benachbarten Lymphknotenmetastasen N1 = Metastasen in Lymphknoten < als 3 cm N2a= eine Metastase in einem Lymphknoten der betroffenen Halsseite zwischen 3 und 6 cm Durchmesser N2b= mehrere Metastasen in mehreren Lymphknoten der betroffenen Halsseite zwischen 3 und 6 cm Durchmesser N2c = mehrere Metastasen in mehreren Lymphknoten auf beiden Halsseiten oder Metastasen in Lymphknoten auf der dem Tumor gegenüberliegenden Halsseite N3 = Metastasen in Lymphknoten mit mehr als 6 cm Durchmesser |
| Die Bedeutungen für M |
Mx = Beurteilung von Metastasen nicht möglich M0 = Keine Fernmetastasen M1 = Fernmetastasen |
Nach der Biopsie untersucht der Pathologe, wie ähnlich die entnommenen Tumorzellen den gesunden Ursprungszellen sind. Je nach Ähnlichkeit werden die Zellen dann eingeteilt in differenziert bis undifferenziert. Diese Einteilung wird Grading genannt und gibt an, wie aggressiv der Tumor voraussichtlich wächst.
Therapie von Mundhöhlenkrebs und Kieferkrebs
Die Behandlung von Krebs im Mund-, Kiefer- und Gesichtsbereich soll die Erkrankung dauerhaft heilen oder den Tumor zumindest in Schach halten. Wenn diese Krebserkrankung nicht behandelt wird, breitet sie sich aus, streut im Körper Tochtergeschwülste und führt früher oder später zum Tod.
Jede Behandlung soll den Tumor im Mund-, Kiefer- und Gesichtsbereich – und wenn Tochtergeschwülste vorliegen, möglichst auch diese – vollständig abtöten, sodass der Betroffene dauerhaft geheilt ist. Eine solche Behandlung heißt kurative Therapie. Lässt sich dieses Ziel nicht erreichen, versucht man, den Tumor möglichst lange zu kontrollieren und gleichzeitig die Lebensqualität zu erhalten. Diese Behandlung heißt palliative Medizin.
Behandlung planen
Ihr behandelnder Mund-Kiefer-Gesichtschirurg wird eine Therapie planen, mit Ihnen die Behandlungsmöglichkeiten diskutieren und entsprechend Ihrer gemeinsamen Entscheidung die erforderlichen Schritte einleiten. Dies geschieht in enger Zusammenarbeit mit Fachärzten der Strahlentherapie, der Hals-, Nasen- und Ohrenheilkunde, der internistischen Onkologie, der Augenheilkunde oder der Neurochirurgie.
Wichtig: Verstehen Sie sich dabei als Teil eines interdisziplinären Teams, das den für Sie besten Weg auswählen will. Fragen Sie nach, wenn Sie etwas nicht verstanden haben oder mehr Informationen benötigen, bevor Sie eine Entscheidung treffen. Für eine erfolgreiche Behandlung ist es wichtig, dass die Verständigung zwischen Ihnen und dem Behandlungsteam gut funktioniert.
Die Behandlung von Mundkrebs, Kieferkrebs und Krebs im Gesicht hat oft körperliche, kosmetische und seelisch belastende Folgen für den Betroffenen. So ist die operative Entfernung des Tumors vielfach sichtbar. Zudem kann der Betroffene in wichtigen Körperfunktionen wie Sprechen, Kauen oder Schlucken eingeschränkt sein.
Hinweis: Die funktionelle und kosmetische Rekonstruktion stellt deshalb einen wichtigen Teil der Behandlung dar.
Fast jeder Defekt, der im Bereich der Weichteile oder auch der Knochen entsteht, kann sofort oder im Rahmen einer zweiten Operation behoben werden. Alle chirurgischen Maßnahmen werden darauf ausgerichtet sein, Ihre Gesichtsform und die besonderen Funktionen der verschiedenen Gesichts- oder Schädelregionen zu erhalten oder wiederherzustellen.
Operation bei Krebs im Mund-, Kiefer- und Gesichtsbereich
Bei den heute bekannten Behandlungsmöglichkeiten von Mundhöhlenkrebs und Kieferkrebs nimmt die Operation eine zentrale Bedeutung ein. Sie soll den Tumor, alle seine Ausläufer und eventuell vorhandene Tochtergeschwülste im Bereich der Halslymphknoten sicher entfernen.
Dabei werden die Lymphgefäße und Lymphknoten im Bereich des Halses mit entfernt. Denn Mundhöhlenkrebs und Kieferkrebs streut häufig Tochtergeschwülste über die Lymphbahnen aus. Die Lymphknoten im Halsbereich filtern diese Krebszellen heraus, die dort dann neue Tumoren bilden. Durch die operative Entfernung der Halslymphknoten sollen diese Metastasen mit entfernt werden.
Hinweis: Mundhöhlenkrebs und Kieferkrebs bildet nur selten Fernmetastasen über die Blutbahn (hämatogene Metastasen) in entfernte Organe, wie zum Beispiel die Leber oder die Lunge.
Für die Operation von Mundkrebs und Kieferkrebs wurden Methoden erarbeitet, die das Tumorgewebe radikal entfernen. Gleichzeitig sind sie darauf ausgerichtet, die Form und Funktion im Bereich der Mundhöhle wie auch im Bereich der Lippen und des Gesichts möglichst zu erhalten beziehungsweise sofort wiederherzustellen.
Dementsprechend lassen sich Tumoroperationen im Kopf- und Halsbereich in zwei Schritte unterteilen:
- 1. Phase: Das Tumorgewebe wird entfernt (Resektion).
- 2. Phase: Das operierte Gebiet wird wieder aufgebaut (plastische Rekonstruktion). Dies kann zum Teil bereits während der eigentlichen Tumoroperation, in anderen Fällen erst im Rahmen eines späteren operativen Eingriffes geschehen.
Die plastisch-rekonstruktiven Maßnahmen sollen die durch die Tumorentfernung entstandene Lücke verschließen und somit die Form von Mund, Kiefer oder Gesicht wiederherstellen. Ebenso wichtig ist, dass auch die Funktionen dieser Körperbereiche – also Sprechen, Essen, Schlucken oder Atmen – erhalten beziehungsweise weitestgehend wiederhergestellt werden.
Für die Lebensqualität der Betroffenen ist dieser Schritt der Behandlung außerordentlich wichtig. Mehr dazu erfahren Sie im Kapitel „Funktionelle und kosmetische Wiederherstellung“.
Luftröhrenschnitt kann notwendig sein
Nach einer Operation werden Sie unter Umständen vorübergehend auf einer Intensivstation untergebracht, wo alle lebenswichtigen Körperfunktionen rund um die Uhr unter Kontrolle sind. Sollte bei Ihnen eine umfangreiche Tumoroperation erforderlich sein, erschrecken Sie nicht, wenn bei Ihnen ein sogenannter Luftröhrenschnitt (Tracheotomie) vorgenommen wird. Dabei öffnet der Arzt von außen mit einem kleinen Schnitt die Luftröhre und gewährleistet damit, dass Sie problemlos atmen können. Die Öffnung wird häufig bereits nach wenigen Tagen oder Wochen wieder verschlossen.
Beschwerden nach der Operation
Nach der Operation von Mundhöhlenkrebs und Kieferkrebs müssen Sie – wie nach anderen Eingriffen auch – vorübergehend mit Schmerzen rechnen, die sich jedoch durch die moderne Schmerzbehandlung gut beheben lassen. Scheuen Sie sich nicht, nach Schmerzmitteln zu fragen. Für eine gewisse Zeit können Sie auch Beschwerden beim Sprechen, Schlucken oder Kauen haben. Hier kann für einige Zeit die Ernährung über eine Magensonde hilfreich sein. Zur funktionellen Rehabilitation kann nach der Operation eine unterstützende Therapie durch einen Logopäden helfen, Sprech- und Schluckschwierigkeiten zu behandeln. Fragen Sie Ihren behandelnden Arzt, wann der beste Zeitpunkt für diese Behandlung ist.
Operation in Kombination mit anderen Therapien
Je nach Krankheitsbild kann die Operation von Mundkrebs und Kieferkrebs mit einer Strahlen- und / oder einer Chemotherapie oder zielgerichteten Therapie kombiniert werden, die vor (selten) oder nach (häufiger) dem chirurgischen Eingriff zum Einsatz kommt. Vor der Operation soll diese Behandlung und / oder die Chemotherapie den Tumor selbst und eventuell vorhandene Tochtergeschwülste in den Halslymphknoten verkleinern. Nach der Operation sollen diese ergänzenden Behandlungsmethoden eventuell noch verbliebene Tumorzellen, die bei der Operation nicht vollständig entfernt werden konnten, vernichten und damit das lokale Rückfallrisiko verringern.
Strahlentherapie (Radiotherapie)
Bei der Strahlentherapie von Krebs im Mund-, Kiefer- und Gesichtsbereich wird der Tumor mit Strahlen behandelt (Radiotherapie), welche die Tumorzellen abtöten und den Betroffenen heilen sollen.
Die Strahlentherapie kann in Kombination mit einer Operation erfolgen. Dies kann in einigen Fällen das Rückfallrisiko erheblich senken.
In manchen Fällen wird die Strahlentherapie aber auch allein – ohne Operation – eingesetzt. Dies kommt vor allem bei sehr weit fortgeschrittenen Tumoren vor, die nur durch eine besonders umfangreiche Operation oder durch eine Operation technisch gar nicht komplett entfernt werden könnten. Auch wenn sich die Geschwulst an Stellen befindet, bei denen eine operative Entfernung schwierig wäre und das Aussehen und das weitere Leben des Betroffenen stark beeinträchtigen würde, oder dieser einen umfangreichen Eingriff ablehnt, wird häufig auf eine Operation zugunsten einer strahlentherapeutischen Behandlung verzichtet.
Strahlentherapie in Kombination mit anderen Therapien
Um die Wirkung der Strahlentherapie noch weiter zu verbessern, wird sie bei Mundhöhlenkrebs und Kieferkrebs häufig auch mit einer Chemotherapie oder zielgerichteten Therapie kombiniert (Strahlensensibilisierung), insofern der Allgemeinzustand des Betroffenen und eventuelle Nebenerkrankungen dies erlauben. Eine solche Kombinationsbehandlung wird besonders bei Betroffenen angestrebt, bei denen eine alleinige Strahlentherapie – also ohne vorherige Operation – mit dem Ziel der Heilung vorgesehen ist. Sie kommt auch infrage, wenn nach der Operation bei einer Bestrahlung besondere Risikofaktoren für einen lokalen Rückfall vorliegen, wenn etwa Halslymphknoten befallen und dabei die Tumorzellen über die Kapsel der Lymphknoten hinausgewachsen sind.
Schutz der Zähne bei einer Strahlentherapie
Bevor die Strahlenbehandlung von Mundhöhlenkrebs und Kieferkrebs beginnen kann, müssen Ihre Zähne in Ordnung sein, weil sie durch die Therapie in Mitleidenschaft gezogen werden können. Kranke Zähne können dann Entzündungen im Kieferknochen hervorrufen, die dauerhaft bleiben können (Strahlenosteomyelitis) oder dazu führen können, dass der Kieferknochen abstirbt (Osteoradionekrose). In beiden Fällen kann es dann sein, dass größere Teile des Kieferknochens entfernt und durch aufwändige Operationen wiederaufgebaut werden müssen.
Wichtig: Deshalb wird der behandelnde Mund-, Kiefer- und Gesichtschirurg Ihr Gebiss vor der Strahlentherapie gründlich untersuchen und Ihnen bei Bedarf empfehlen, defekte Zähne behandeln oder, falls dies nicht möglich ist, auch entfernen zu lassen.
Zudem wird in der Regel für die Bestrahlung eine Zahnschiene (eine dickere Kunststoffschiene) individuell angepasst. Diese wird während der Bestrahlung getragen (damit ein Abstand zwischen vorhandenen metallischen Füllungen, Kronen oder Brücken und der anliegenden Schleimhaut gegeben ist). Außerdem sollten die Zähne während der Bestrahlung und darüber hinaus täglich mit einem Fluoridgel behandelt werden. Dazu wird die Schiene jeden Abend nach dem Zähneputzen spärlich mit Fluoridgel gefüllt, über die Zähne gesetzt und fünf bis zehn Minuten getragen.
Wie wird die Strahlentherapie geplant?
Bei der genauen Bestrahlungsplanung hilft eine Computertomographie. Dabei wird auch eine dem Gesicht und Hals eng anliegende Maske angefertigt, die den Kopf bei der Bestrahlung in immer gleicher Weise aufnimmt. Sind die Bestrahlungsfelder festgelegt, werden diese auf der Maske markiert. Die Markierungen stellen sicher, dass die Strahlenquelle immer wieder genau auf das Bestrahlungsfeld ausgerichtet werden kann. In besonderen Fällen kommen auch sogenannte Einlagebehandlungen im Mund-Rachen-Raum zum Einsatz.
Wichtig: In der Regel befinden sich die Markierungen vollständig auf der Bestrahlungsmaske. Sollten im Einzelfall auch Markierungen auf der Haut (zum Beispiel im oberen Brustkorbbereich unterhalb des Bereiches, der durch die Maske abgedeckt wird) notwendig sein, so waschen Sie diese bitte nicht ab, solange Ihre Strahlentherapie dauert.
Die erste Bestrahlung von Mundhöhlenkrebs und Kieferkrebs erfolgt dann unter sogenannter bildgeführter Kontrolle (Image-guided radiotherapy - IGRT). Dafür sind moderne Bestrahlungsgeräte erforderlich, mit denen neben der eigentlichen Bestrahlung auch eine Computertomographie durchgeführt werden kann. Diese erfolgt dann direkt vor der ersten Bestrahlung am Bestrahlungsgerät und wird mit den Bildern, die im Rahmen der Planung erzeugt wurden, bezüglich der Lagerung abgeglichen. Dieser Vorgang der bildgeführten Strahlentherapie wird auch während der laufenden Bestrahlungsserie in der Regel mehrfach pro Woche wiederholt, um die Lagerung fortlaufend kontrollieren zu können.
Strahlentherapie in Kombination mit Chemotherapie
Wird bei Mundkrebs und Kieferkrebs die Strahlentherapie mit einer Chemotherapie kombiniert, kann diese vor, während (Regelfall) oder auch nach der Strahlentherapie stattfinden. Ihr Arzt wird dies mit Ihnen besprechen.
Die Therapie kann überwiegend ambulant erfolgen, das heißt Sie brauchen nur zur Bestrahlung in die Klinik zu kommen und können anschließend wieder nach Hause gehen. Wird die Strahlentherapie mit einer Chemotherapie kombiniert oder treten stärkere Nebenwirkungen auf, kann es aber sein, dass ein Teil der Behandlung stationär erfolgt. Der behandelnde Arzt wird dies individuell mit Ihnen absprechen.
Mögliche Nebenwirkungen der Strahlentherapie
Zu den allgemeinen Nebenwirkungen der Strahlentherapie gehört bei der Behandlung von Mundhöhlenkrebs, Kieferkrebs und Krebs im Gesichtsbereich auch die Mundtrockenheit. Gewöhnlich nimmt schon innerhalb der ersten Wochen nach Beginn der Strahlenbehandlung die Speichelmenge deutlich ab, und der Speichel wird dickflüssiger. Denn die Bestrahlung schädigt auch das Gewebe der Speicheldrüsen in gewissem Umfang. Die Beschwerden können so zunehmen, dass Sie unter einer sehr ausgeprägten Mundtrockenheit leiden, die über die Bestrahlungszeit hinaus für mehrere Monate anhalten kann. Die Speichelmenge und -qualität bleiben in diesen Fällen meist langfristig verändert. Fragen Sie Ihren Strahlentherapeuten, was Sie gegen die Mundtrockenheit tun können.
Tipp: Wenn Sie ein kleines mit Wasser gefülltes Fläschchen griffbereit haben, können Sie sich den Mund häufiger ausspülen. Auch das Kauen von Kaugummi oder Lutschen von Bonbons kann helfen. Bei Schluckstörungen ist hiervon aber abzuraten!
Durch die Bestrahlung bei Mundhöhlenkrebs und Kieferkrebs kann auch Ihr Geschmacksempfinden deutlich eingeschränkt sein. Dies kann so weit gehen, dass das Geschmacksempfinden vollständig verloren geht. Diese Einschränkung ist jedoch meist nur vorübergehend, sodass Sie nach Beendigung der Strahlenbehandlung meist wieder normal schmecken können.
Nach dem Beginn der Strahlenbehandlung müssen Sie damit rechnen, dass sich Ihre Mundschleimhaut entzündet, denn das Gewebe wird durch die Strahlen direkt geschädigt. Diese Nebenwirkung kann äußerst schmerzhaft sein und Sie beim Schlucken und Sprechen einschränken. Schmerzlindernde Medikamente, spezielle Mundspülungen oder die Ernährung über eine Magensonde bringen deutliche Linderung. Sprechen Sie Ihren Arzt darauf an.
Erfahrungsgemäß heilt die Mundschleimhautentzündung wenige Tage bis Wochen nach Ende der Strahlentherapie wieder vollständig ab.
Auch wenn Sie es nicht bemerken, so wird sich infolge der Strahlenbehandlung bei Mundhöhlenkrebs und Kieferkrebs die Durchblutung des Kieferknochens verschlechtern. Diese Nebenwirkung bleibt langfristig bestehen und führt dazu, dass der Kieferknochen deutlich anfälliger für Entzündungen wird.
Wichtig: Informieren Sie deshalb Ihren Zahnarzt bei jedem Besuch über die erfolgte Bestrahlung, auch wenn diese schon mehrere Jahre zurückliegt.
Dies ist besonders dringend bei einer Wurzelkanalbehandlung oder beim Ziehen eines Zahnes notwendig, da Ihr Zahnarzt gewisse Vorsichtsmaßnahmen wie zum Beispiel die Gabe von Antibiotika oder eine besondere Art der Wundversorgung nach Zahnentfernung erwägen muss.
Was können Sie tun, um die Bestrahlung besser zu vertragen?
- Rauchen Sie während der Strahlentherapie auf gar keinen Fall. Dies kann alle beschriebenen Nebenwirkungen verstärken.
- Meiden Sie hochprozentige alkoholische Getränke und scharfe Gewürze.
- Versuchen Sie, durch häufigere und kleinere Mahlzeiten eine Gewichtsabnahme zu vermeiden, auch wenn die Entzündung der Mundschleimhaut und der eingeschränkte Geschmackssinn das Essen oft deutlich erschweren.
- Die tägliche Zahnpflege ist während und nach der Strahlenbehandlung besonders wichtig. Denn durch die Speicheleindickung ist die Selbstreinigung des Mundes erheblich vermindert, sodass die Zähne in dieser Zeit besonders kariesanfällig sind. Reinigen Sie Ihre Zähne nach jeder Mahlzeit!
- Nehmen Sie einmal täglich nach der Zahnreinigung eine Spezialfluorbehandlung mit einem speziellen Fluoridgel vor. Hierzu wird Ihr behandelnder Arzt eine Fluoridierungsschiene anfertigen, die Sie mit der Fluoridzahncreme füllen und anschließend für mehrere Minuten über die Zähne stülpen.
Chemotherapie bei Mundhöhlenkrebs und Kieferkrebs
Es kann sein, dass mit der Operation von Krebs im Mund-, Kiefer- und Gesichtsbereich nicht alle Krebszellen entfernt werden konnten – entweder, weil bereits einige über die Lymph- oder Blutbahn im Körper verstreut sind oder weil sich bereits Tochtergeschwülste in entfernten Organen gebildet haben. Dann wird Ihr Arzt Ihnen eine ergänzende (adjuvante) Chemotherapie empfehlen.
Eine Chemotherapie wird, abhängig vom Tumorstadium und Risikofaktoren wie Kapseldurchbruch befallener Lymphknoten, auch nach Entfernung aller sichtbaren Tumorherde als Sicherheitsmaßnahme in Kombination mit einer postoperativen Strahlentherapie empfohlen (adjuvante Radio-Chemo-Therapie).
Im fortgeschrittenen Stadium von Mundhöhlenkrebs, Kieferkrebs und Krebs im Gesichtsbereich kann die Erkrankung durch eine Operation vielleicht nicht mehr geheilt werden. Außerdem können nach der Operation manchmal erneut Tumorabsiedelungen festgestellt werden. In diesen Fällen kann eine Chemotherapie die Lebensqualität verbessern und die Lebenserwartung erhöhen (palliative Medizin).
Immuntherapie bei Krebs im Mund-, Kiefer- und Gesichtsbereich
Eine zusätzliche, neuere Art der Chemotherapie zielt darauf ab, die Krebszellen nicht direkt durch die Gabe von Zellgiften zu vernichten, sondern dadurch zu beseitigen, dass dem Körper die Möglichkeit gegeben wird, die Krebszellen mit dem eigenen Immunsystem anzugreifen. Krebszellen haben die Fähigkeit, mit bestimmten Signalen die körpereigenen Abwehrzellen zu blockieren und so der Vernichtung durch die körpereigene Abwehr zu entkommen (Immunevasion). Mithilfe von Medikamenten, die diese Signale abschalten, kann die Blockade der Immunabwehr des Körpers aufgehoben werden. Dadurch können die Tumorzellen vom eigenen Immunsystem bekämpft werden. Da diese Medikamente auf der Immunebene wirken, haben sie im Gegensatz zu den klassischen Medikamenten der Chemotherapie keine Nebenwirkungen bei anderen stoffwechselaktiven gesunden Zellen des Körpers wie dem Knochenmark, den Schleimhäuten und den Haarwurzeln. Stattdessen können Abgeschlagenheit, Gelenkschmerzen, Verstopfung oder Appetitlosigkeit als Nebenwirkungen auftreten.
Lindernde (palliativmedizinische) Behandlung
Ist der Mundhöhlenkrebs oder Kieferkrebs so weit fortgeschritten, dass er nicht mehr heilbar ist, kann die lindernde (palliative) Behandlung für die Betroffenen noch sehr viel tun, damit es ihnen in der ihnen verbleibenden Lebenszeit gutgeht.
Schmerztherapie bei Krebs im Mund-, Kiefer- und Gesichtsbereich
Viele Betroffene mit Mundkrebs oder Kieferkrebs leiden unter Schmerzen. Bei ihnen hat die Schmerztherapie Vorrang. Sie erfolgt am besten unter der Aufsicht eines darauf spezialisierten Arztes.
Gut zu wissen: Die moderne Medizin bietet heute zahlreiche und sehr wirksame Möglichkeiten, Betroffene dauerhaft von ihren Schmerzen zu befreien und ihre Lebensqualität damit wesentlich zu verbessern. Angst vor Schmerzmitteln und eventuell auftretenden Nebenwirkungen brauchen Sie nicht zu haben.
Ausführliche Informationen zur Therapie von Schmerzen erhalten Sie im Text Krebsschmerzen.
Unkonventionelle Behandlungsmöglichkeiten
Neben schulmedizinischen Methoden werden zur Behandlung von Krebs im Mund-, Kiefer- und Gesichtsbereich auch komplementäre und alternative Therapiemethoden angeboten. Wo die Unterschiede zwischen diesen beiden Begriffe sind und auf was Sie bei diesen Verfahren achten sollten, erfahren Sie im Text „Unkonventionelle Krebsbehandlung“.
Funktionelle und kosmetische Wiederherstellung
Nach Operationen von Mundhöhlenkrebs, Kieferkrebs oder Krebs im Gesichtsbereich ist es für die Lebensqualität des Betroffenen besonders wichtig, dass das Aussehen und die Funktionen des entsprechenden Bereiches bestmöglich wiederhergestellt werden. Welche Möglichkeiten gibt es dafür?
Wiederherstellung durch operative Maßnahmen
Bei Operationen von Tumoren im Mund-, Kiefer- und Gesichtsbereich müssen oft größere Abschnitte des Kieferknochens und der angrenzenden Gesichts- und Halsweichteile entfernt werden. Die dadurch entstehenden Lücken (Gewebedefekte) können mit körpereigenem oder körperfremden Material (zum Beispiel Metall, Kunststoff, Spenderknochen) ersetzt werden.
Die verschiedenen Möglichkeiten der plastischen Chirurgie und der Wiederherstellungschirurgie werden individuell besprochen, da die Ausdehnung des Tumors, das Lebensalter und der Allgemeinzustand sowie lokale Faktoren die Operationsmethode bestimmen.
Gut zu wissen: Auch wenn die Diagnose Mundkrebs oder Kieferkrebs und die bevorstehenden operativen Eingriffe Sie zunächst beunruhigen, so können Sie davon ausgehen, dass die heutigen operativen Möglichkeiten in fast jedem Fall eine befriedigende Wiederherstellung erlauben. Das betrifft sowohl das Aussehen als auch die Kau-, Sprech- und anderen Funktionen.
Dieser Aspekt ist für die Zukunft des Betroffenen, für die Wiedereingliederung in das Berufs- und Alltagsleben und für die Lebensqualität von größter Wichtigkeit.
Ihr behandelnder Arzt wird bemüht sein, schon während der Operation das Gebiet, in dem er den Tumor entfernt hat, weitestgehend wiederherzustellen (Rekonstruktion) beziehungsweise entferntes Gewebe zu ersetzen.
Unter Umständen kann es jedoch auch nötig sein, die operative Rekonstruktion oder plastischen Korrekturen und Verbesserungen auf einen späteren Zeitpunkt zu verschieben. Vielleicht sind dafür mehrere nachfolgende Korrekturoperationen notwendig. Welche Möglichkeiten zur Rekonstruktion bestehen, wird Ihr behandelnder Arzt mit Ihnen in einem Gespräch ausführlich besprechen.
Gesicht
Für den Ersatz von Gesichtshaut stehen zahlreiche lokale plastische Maßnahmen zur Verfügung. Bei kleineren Tumoren kann meist die benachbarte Haut zum Verschließen der Wunde herangezogen werden (Verschiebeplastik). Manchmal ist es jedoch notwendig, zusätzlich zu den Hautschnitten, die für die Entfernung des Tumors notwendig sind, noch weitere Schnitte zu machen, damit die Gesichtshaut wieder beweglich ist. Der Operateur wird jedoch in den meisten Fällen dafür sorgen, dass die entstehenden Narben im Verlauf der sogenannten Hautspannungslinien verlaufen und somit kaum sichtbar sind.
Bei größeren Flächen wird Haut vom Unterarm, von der Brust, vom Oberschenkel oder vom Rücken übertragen (Transplantation). Muss der Operateur Haut im Gesicht ersetzen, ist es für den Betroffenen besonders wichtig, dass das kosmetische Ergebnis gut ist. Hier müssen zu einem späteren Zeitpunkt oftmals noch Korrekturen vorgenommen werden.
Mundhöhle
Teile der Mundhöhle und der Mundschleimhaut werden ebenfalls durch Gewebetransplantationen – zum Beispiel vom Unterarm, von der Brust oder vom Rücken – ersetzt. Für die Gewebeübertragung ist es wichtig, dass das Gewebe ausreichend durchblutet wird, da es sonst am Empfängerort (zum Beispiel in der Mundhöhle) nicht einheilen kann. Deshalb müssen größere Gewebeteile immer an ein sie versorgendes Blutgefäß angeschlossen sein. Hierfür gibt es ausgefeilte und erfolgreiche Operationsmethoden. Ihr Arzt wird Sie Ihnen ausführlich erklären.
Knochen
Werden bei der Tumoroperation Knochenanteile entfernt, so lässt sich der fehlende Knochen durch verschiedene Materialien ersetzen, zum Beispiel durch Metall.
Soweit es möglich ist, wird man jedoch Teile aus Ihren eigenen Knochen verwenden, da die Heilung dabei am besten ist. Infrage kommen Knochen aus dem Bereich der Beckenschaufel, der Wadenbeine, der Schulterblätter, des Schienbeinkopfes oder auch einzelne Rippenknochen. Was für Sie am geeignetsten ist, wird Ihr behandelnder Arzt mit Ihnen besprechen.
Nerven
Für die Rekonstruktion von Nerven gibt es ebenfalls verschiedene Möglichkeiten, um besonders im Bereich der Gesichtsnerven in gewissem Umfang die motorische Funktion wiederherzustellen.
Mögliche Probleme
Auch wenn die Operationstechniken immer besser werden, können in Einzelfällen Eingriffe, bei denen Gewebe übertragen wird, auch einmal nicht gelingen. Das bedeutet dann, dass das Gewebe am neuen Ort nicht richtig anwächst, sondern abstirbt. In diesem Fall wird der behandelnde Arzt das weitere Vorgehen mit Ihnen besprechen und unter Umständen eine Wiederholung der Operation oder eine andere Möglichkeit der Wiederherstellung vorschlagen.
Wenn körperfremdes Material verwendet wird, besteht immer die Gefahr einer Infektion. Deshalb erhalten Sie während und nach dem Eingriff oft Antibiotika.
Wiederherstellung der Zähne
Bei der Behandlung von Mundhöhlenkrebs ist es in manchen Fällen notwendig, Zähne oder auch ganze Kieferbereiche zu entfernen. Der Betroffene kann nach diesem Eingriff Schwierigkeiten beim Kauen haben. Je nach Umfang der Operation kann sie sich auch auf das Aussehen auswirken. Fehlende Zähne werden meistens nicht bereits im Rahmen der Tumoroperation ersetzt. Oft kann es einige Wochen oder sogar Monate dauern, bis sich die Möglichkeiten eines Zahnersatzes richtig beurteilen lassen. Diese Wartezeit kann für den Betroffenen psychisch häufig sehr belastend sein, und er braucht deshalb eine intensive, einfühlsame Betreuung durch seinen Arzt und die Unterstützung seiner Angehörigen.
Am einfachsten lassen sich entfernte Zähne durch eine herausnehmbare Zahnprothese ersetzen. Narben, die durch die Tumoroperation entstanden sind, oder Gewebeübertragungen erschweren jedoch oft den sicheren Sitz einer solchen Prothese. Manchmal ist ein weiterer vorbereitender Eingriff erforderlich. Hat der Betroffene noch eigene Zähne, ist es einfacher, eine Prothese einzusetzen beziehungsweise daran zu verankern. Auch durch das Einpflanzen von künstlichen Zahnwurzeln in den Kieferknochen (Zahnimplantate) lässt sich eine Prothese besser befestigen. Inwieweit dies im Einzelfall möglich ist, kann der behandelnde Arzt oder Zahnarzt anhand der klinischen Untersuchung und des Röntgenbildes beurteilen.
Nach der Entfernung von Tumoren im Bereich des Oberkiefers fehlt oft Gewebe im Bereich des harten und weichen Gaumens. Dieses kann manchmal nicht im Rahmen der eigentlichen Tumoroperation ersetzt werden. Die so entstandene Lücke erschwert das Essen, da Mundhöhle und Nase nicht mehr vollständig voneinander getrennt sind. So besteht die Gefahr, dass Nahrung vom Mund in die Nase gerät. Diese Lücke kann durch eine Defektprothese (Obturatorprothese) vorübergehend geschlossen beziehungsweise abgedichtet werden.
Gut zu wissen: Da die Betroffenen mithilfe einer solche Prothese oft auch besser sprechen können, bedeutet dies eine wesentlich verbesserte Lebensqualität für die Zeit, bis eine endgültige Rekonstruktion erfolgt.
Abhängig von der Größe des Defekts sowie dem allgemeinen Gesundheitszustand kann eine Obturatorprothese mitunter für einzelnen Betroffene günstiger sein als ein operativer Verschluss der Lücke im Oberkiefer. Darüber hinaus lässt sich bei der Tumornachsorge das Gebiet, in dem der Tumor ursprünglich entstanden ist, leichter untersuchen, da die Prothese einfach herausgenommen werden kann. Solche Gründe sprechen jedoch nicht dagegen, unter Umständen einige Monate bis Jahre nach der primären Tumoroperation einen Verschluss des Oberkiefers durch ein Gewebetransplantat durchzuführen.
Wiederherstellung durch Gesichtsprothesen
Ist nach der Entfernung von Tumoren im Gesichtsbereich eine Wiederherstellung mit körpereigenem Gewebe nicht möglich, lässt sich fehlendes Gewebe auch mithilfe einer Prothese ersetzen (Epithese). Sie besteht aus weichem Kunststoff und wird dem Gesicht so naturgetreu wie möglich von besonders ausgebildeten Technikern angefertigt. Besonders wenn Lücken im Bereich der Augenhöhlen, der Nase oder der Ohren abgedeckt werden müssen, sind Epithesen einer chirurgischen Rekonstruktion mit körpereigenem Gewebe häufig überlegen. Ihr Arzt wird mit Ihnen ausführlich besprechen, welche Möglichkeit die für Sie beste ist.
Von dem entsprechenden Gesichtsteil wird zunächst ein Abdruck genommen. Daraus wird ein Modell hergestellt, auf dem die zu ersetzenden Anteile in Wachs modelliert werden. Dabei arbeitet der Techniker auch kleine Details wie Falten und Poren mit ein. Anschließend wird aus diesem Modell die Epithese hergestellt und durch die passende Hautfarbe und durch Haare vervollständigt. Eine Epithese lässt sich auf verschiedene Weise befestigen, zum Beispiel durch einen speziellen Kleber, der auf die Haut aufgetragen wird. Ähnlich wie beim Zahnersatz gibt es aber auch Implantate, die im Bereich des Gesichtsknochens verankert werden und an denen sich die Epithese befestigen lässt. Manchmal stabilisiert beziehungsweise befestigt man sie auch mithilfe einer Brille.
Hinweis: Da sich das Gesicht eines Menschen im Laufe der Jahre verändert und auch Epithesen altern, müssen diese regelmäßig erneuert beziehungsweise korrigiert werden. Die Kosten für die Erstanfertigung und für den Ersatz älterer Epithesen werden meist von der Krankenkassen getragen. Lassen Sie sich entsprechend beraten.
Ernährung bei Mundhöhlenkrebs und Kieferkrebs
Nach der Behandlung von Mundhöhlenkrebs oder Kieferkrebs ist der Körper erfahrungsgemäß zunächst sehr geschwächt. Eine auf Ihre Bedürfnisse zugeschnittene Ernährung kann Ihnen helfen, dass Sie möglichst rasch wieder zu Kräften kommen und sich Ihre körperliche Verfassung bessert.
Wichtig ist, dass Sie kein Gewicht verlieren beziehungsweise wieder an Gewicht zunehmen. Eine geeignete Kost und eventuell diätetische Maßnahmen können Sie dabei unterstützen.
Allerdings werden Sie wahrscheinlich feststellen, dass es Ihnen nach Operation und Bestrahlung häufig schwer fällt zu essen. Viele Betroffene können für eine Weile nicht richtig oder nur erschwert kauen und schlucken, leiden manchmal unter der strahlenbedingten Mundtrockenheit und schmerzhaften oberflächlichen, aber meist nur kurzfristigen Schleimhautentzündungen. Gegen diese Entzündungen kann Ihr Arzt Ihnen spezielle Mundspülungen oder Schmerzmedikamente verschreiben, die Sie vor oder nach dem Essen einnehmen.
Lassen sich die Schluckbeschwerden auch hiermit nicht ausreichend behandeln, kann vorübergehend die Ernährung über einen kleinen Schlauch, der durch die Nase in den Magen führt (Magensonde) helfen. Über diese Sonde fließt dann flüssige Nahrung direkt in den Magen.
Ist zu Beginn der Tumorbehandlung absehbar, dass die Schluckbeschwerden länger bestehen bleiben werden, kann schon zu diesem Zeitpunkt eine Magensonde durch die Bauchwand direkt in den Magen gelegt werden. Diese Form der Sonde ist leichter zu handhaben und zu pflegen.
Tipp: Um zu vermeiden, dass Sie weiter an Gewicht verlieren, können Sie auch Ihre Essgewohnheiten umstellen.
Tipps bei Schluckbeschwerden nach der Behandlung von Krebs im Mund-Kiefer-Gesichtsbereich
- Nehmen Sie Ihre Nahrung möglichst in flüssiger oder breiiger Form zu sich. Sie brauchen diese nicht extra zuzubereiten, sondern können zum Beispiel eine normal zubereitete Mahlzeit mit einem handelsüblichen Mixgerät problemlos pürieren.
- Achten Sie darauf, dass die Nahrung kalorienreich, vitaminreich, eiweißreich und insgesamt ausgewogen ist. Nehmen Sie zusätzliche Vitaminpräparate nur in Absprache mit Ihrem Arzt ein.
- Das Essen wird nach der Tumortherapie oftmals sehr anstrengend sein. Essen Sie lieber mehrere kleine Mahlzeiten statt drei Hauptmahlzeiten. Denn das Essen kleinerer Portionen ist weniger anstrengend.
- Sollten Sie trotzdem weiter an Gewicht verlieren, kann Ihnen Ihr behandelnder Arzt flüssige hochkalorische Kost, sogenannte Astronautenkost, verschreiben, die Sie in der Apotheke erhalten. Es gibt verschiedene Präparate mit unterschiedlichen Geschmacksrichtungen und Nährstoffzusammensetzungen.
- Verzichten Sie während und in der Zeit nach der Bestrahlung besonders auf scharf gewürzte Speisen und frische Fruchtsäfte, denn diese greifen die Mundschleimhaut zusätzlich an und verschlechtern bestehende Entzündungen.
- Behindert Sie nach einer Bestrahlung die Mundtrockenheit beim Schlucken und Essen zu sehr, kann Ihr behandelnder Arzt Ihnen Speichelersatzpräparate verschreiben. Oftmals hilft es aber schon, wenn Sie die Nahrung mit viel Flüssigkeit zu sich zu nehmen. Viele Betroffene haben wegen der Mundtrockenheit immer ein kleines Fläschchen mit Wasser bei sich, um bei Bedarf einen kleinen Schluck trinken beziehungsweise die Mundhöhle anfeuchten zu können. Wichtig ist dabei jedoch, dass es zuckerfreie Getränke sind, da Zucker die durch die Strahlentherapie bereits angegriffenen Zähne weiter schädigt.
- Die Zähne werden durch die Bestrahlung stark in Mitleidenschaft gezogen. Reinigen Sie deshalb nach jeder Mahlzeit die Zähne sorgfältig. Hierzu empfehlen sich besonders aminofluoridhaltige Zahncremes.
- Da Rauchen und Alkohol zu den wichtigsten Auslösern von Tumoren im Bereich der Mundhöhle gehören, rauchen Sie nicht, trinken Sie keinen hochprozentigen Alkohol und verzichten Sie auf regelmäßigen Alkoholkonsum.
Rehabilitation und Nachsorge
Rehabilitation und Nachsorge sind wesentliche Bestandteile der onkologischen Versorgung nach Mundhöhlenkrebs, Kieferkrebs und Krebs im Gesichtsbereich. Rehabilitationskliniken, Fach- und Hausarzt betreuen und begleiten Betroffene nach der stationären oder ambulanten Akutversorgung. Viele wenden sich zusätzlich auch an eine Selbsthilfegruppe.
Rehabilitation
Wenn die erste Behandlungsphase (Primärbehandlung) bei Krebs im Mund-Kiefer-Gesichtsbereich – also Operation und/oder medikamentöse Tumortherapie und/oder Strahlentherapie – beendet ist, beginnt die nächste Phase: die Rehabilitation.
Ausführliche Informationen erhalten Sie im Text Rehabilitation.
Selbsthilfegruppen
Sie können bereits nach der Disgnoase oder während der Behandlungszeit Kontakt zu einer Selbsthilfegruppe aufnehmen oder aber erst, wenn Ihre Therapie abgeschlossen ist. Wenn Ihnen Ihr Arzt oder das Pflegepersonal im Krankenhaus bei der Suche nach einer Selbsthilfegruppe nicht helfen kann, wenden Sie sich an das INFONETZ KREBS der Deutschen Krebshilfe.
Sie können sich außerdem an das Haus der Krebs-Selbsthilfe – Bundesverband e. V. wenden. Dieser leitet Sie an die entsprechende Selbsthilfeorganisation oder -gruppe weiter. Die Selbsthilfeverbände, die dem Bundesverband angeschlossen sind, werden von der Deutschen Krebshilfe finanziell unterstützt: Die Hilfe von Betroffenen für Betroffene und der Austausch untereinander können wertvolle Bausteine zur Bewältigung der Erkrankung und im Genesungsprozess sein.
Wichtig ist, dass Sie die verschiedenen Möglichkeiten und Angebote kennen. Dann fällt es Ihnen leichter, Ihre Zukunft zu planen und zu gestalten. Nehmen Sie die Hilfen, die Ihnen angeboten werden, in Anspruch.
Nachsorge
Eins der Ziele der Nachsorge bei Mundkrebs, Kieferkrebs und Krebs im Gesichtsbereich ist es, rechtzeitig zu erkennen, wenn die Krankheit wieder auftritt (Tumorrezidiv). Außerdem soll sie mögliche Begleit- oder Folgeerkrankungen feststellen, um diese zu behandeln, sowie Ihnen bei Ihren körperlichen, seelischen und sozialen Problemen helfen.
Ausführliche Informationen erhalten Sie im Text Nachsorge.
Weitere Informationen
Letzte Aktualisierung
- Wissenschaftliche Überarbeitung Januar 2024
Text und Redaktion
- Sandra von dem Hagen, Stiftung Deutsche Krebshilfe
- Dr. Désirée Maßberg, Stiftung Deutsche Krebshilfe
- Gabriela Wolff-Bosio, Stiftung Deutsche Krebshilfe
Medizinische Beratung
Prof. Dr. Dr. H. Schliephake
Direktor der Abteilung Mund-Kiefer-Gesichtschirurgie
Universitätsmedizin Göttingen
Georg-August-Universität
Robert-Koch-Str. 40
37075 Göttingen
Prof. Dr. H. Christiansen
Direktor der Klinik für Strahlentherapie und Spezielle Onkologie
Medizinische Hochschule Hannover
Carl-Neuberg-Str. 1
30625 Hannover
Quellen
Zur Erstellung dieses Textes wurden die nachstehend aufgeführten Informationsquellen herangezogen:
- Patientenleitlinie Mundhöhlenkrebs. Eine Leitlinie für Patienten zur Diagnostik, Therapie und Nachsorge. Leitlinienprogramm Onkologie 2021
- Krebs in Deutschland für 2019 / 2020. 14. Ausgabe. Robert Koch-Institut und die Gesellschaft der epidemiologischen Krebsregister in Deutschland e.V. (Hrsg.), Berlin, 2023
- Berufliche Rehabilitation: Ihre neue Chance. Deutsche Rentenversicherung Bund, 18. Auflage (4/2023)
- Mit Rehabilitation wieder fit für den Job. Deutsche Rentenversicherung Bund, 18. Auflage (8/2023)
- Ernährung bei Krebs. Stiftung Deutsche Krebshilfe 2023
- Wegweiser zu Sozialleistungen. Stiftung Deutsche Krebshilfe 2023
- Krebswörterbuch. Stiftung Deutsche Krebshilfe, 2021
- Hilfen für Angehörige. Stiftung Deutsche Krebshilfe 2020
- Klinische Studien. Stiftung Deutsche Krebshilfe, 2019
Benötigen Sie Hilfe?
Das INFONETZ KREBS steht Betroffenen nach einer Krebsdiagnose bei! Eine persönliche, kostenfreie Krebsberatung erhalten Sie montags bis freitags von 8 bis 17 Uhr unter der Telefonnummer 0800 / 80 70 88 77 oder per E-Mail: krebshilfe@infonetz-krebs.de.






