HODENKREBS
Jedes Jahr erkranken in Deutschland etwa 10 von 100.000 Männern an Hodenkrebs. Das mittlere Erkrankungsalter liegt bei 37 Jahren. Damit gehört der Hodentumor zu den selteneren Krebserkrankungen, stellt aber die häufigste Krebserkrankung junger Männer dar. Hodenkrebs ist jedoch in der Regel gut zu behandeln, auch in fortgeschrittenem Stadium.
Hodenkrebs – Was sind die Ursachen?
Für Hodenkrebs sind die Ursachen nicht eindeutig geklärt. Wissenschaftliche Untersuchungen haben aber einige Faktoren nachweisen können, die das Erkrankungsrisiko für einen Hodentumor erhöhen. Dazu gehören etwa ein Hodenhochstand oder erbliche Veranlagung.
Krebs ist der Überbegriff für bösartige Neubildungen beziehungsweise Tumoren, die aus veränderten Zellverbänden entstehen. Diese Veränderung ist der entscheidende Schritt von einer normalen Zelle zu einer bösartigen Tumorzelle. Sie vermehrt sich dann ungehindert, bis schließlich viele Millionen Zellen eine Geschwulst bilden. Schreitet die Erkrankung weiter fort, können Tumorzellen auch in benachbarte Gewebe und Organe wandern und dort Tochtergeschwülste (Metastasen) bilden.
Aufbau und Funktion der Hoden
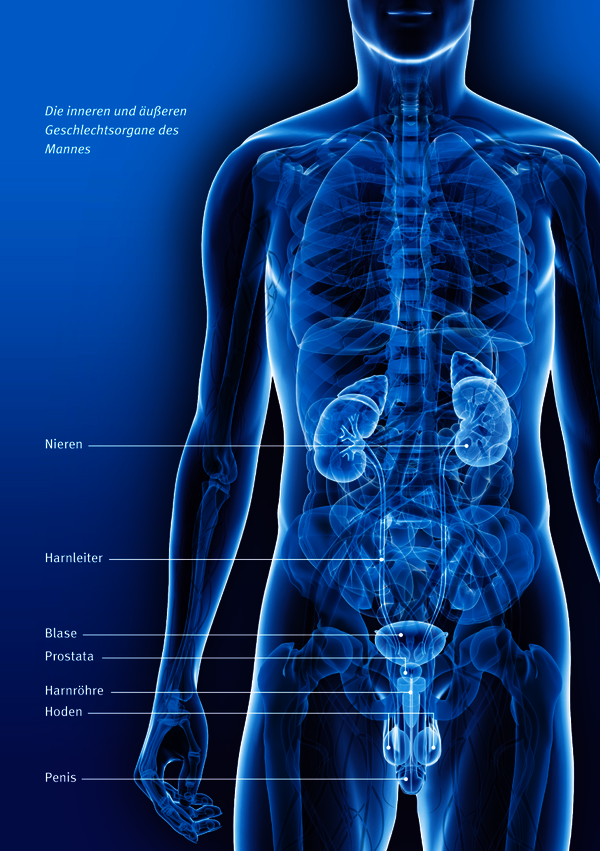
Bei Männern und Frauen unterscheidet man zwischen den äußeren und den inneren Geschlechtsorganen. Äußere männliche Geschlechtsorgane sind Penis und Hodensack mit Hoden und Nebenhoden, zu den inneren Geschlechtsorganen gehören Samenleiter, Samenbläschen und Prostata. Samenleiter und die Gefäße, die den Hoden mit Blut versorgen, bilden zusammen den Samenstrang. Dieser Samenstrang verbindet auf beiden Seiten über den Samenleiter die äußeren mit den inneren Geschlechtsorganen. Beim Samenerguss, der Ejakulation, gelangt das Ejakulat über die Samenleiter durch die Harnröhre nach außen.
Wie sind die Hoden aufgebaut?
Die Hoden (Testes) sind die männlichen Keimdrüsen. Die pflaumengroßen, länglichen Organe sind paarig vorhanden. Jeder Hoden ist etwa fünf Zentimeter lang, drei Zentimeter breit und liegt in einer schützenden Hülle, dem Hodensack (Skrotum). Diese Hauttasche enthält zahlreiche Schweiß-, Talg- und Duftdrüsen sowie Muskelzellen. Letztere sorgen dafür, dass sich die Haut ausdehnen beziehungsweise zusammenziehen kann. Auf diese Weise wird die Temperatur der Hoden gleichmäßig bei 34 bis 35 Grad Celsius gehalten. Diese niedrige Temperatur ist für die Samenbildung besonders wichtig, denn männliche Samenzellen sind während ihrer Reifung sehr temperaturempfindlich. Im hinteren Bereich des Hodens (Mediastinum testis) münden im Samenstrang Gefäße, Nerven und der Samenleiter ein beziehungsweise treten dort aus.
Der Hoden hat eine recht feste, kapselartige Hülle aus Bindegewebe, die Tunica albuginea. Von dieser gehen strahlenförmig Scheidewände aus, die den Hoden in 250 bis 300 pyramidenförmige Läppchen (Lobuli testis) unterteilen. Jedes Hodenläppchen enthält mehrere zusammengeknäuelte Hodenkanälchen, die zwischen feinem Bindegewebe liegen und ausgerollt jeweils etwa 30 bis 70 Zentimeter lang sind. Ein geschlechtsreifer Hoden verfügt über 300 bis 800 solcher Kanälchen mit einer Gesamtlänge von etwa 300 Metern.
Zum Mediastinum hin werden die Hodenkanälchen schmaler, strecken sich und enden schließlich im sogenannten Hodennetz (Rete testis), von dem wiederum die ableitenden Samenwege abgehen.
Diese münden in den Nebenhoden (Epididymis), der dem Hoden halbmondförmig anliegt und der vor allem aus dem Nebenhodengang besteht – einem stark gewundenen, insgesamt etwa vier bis fünf Meter langen Gangsystem. Dieses Gangsystem setzt sich in den Samenleiter fort, der in Höhe der Vorsteherdrüse (Prostata) in die Harnröhre mündet. Über den Samenleiter gelangen die Samenzellen dann zusammen mit der Flüssigkeit aus der Prostata und den Samenbläschen, insgesamt als Samenflüssigkeit (Ejakulat) bezeichnet, in die Harnröhre.
Welche Aufgaben haben die Hoden?
Die Hoden haben zwei Aufgaben: Sie bilden zum einen pro Sekunde ungefähr 2.500 Spermien, zum anderen produzieren sie das männliche Geschlechtshormon Testosteron, das die Samenproduktion reguliert. Darüber hinaus beeinflusst das Hormon in der Pubertät die Bildung der sekundären Geschlechtsmerkmale des Mannes wie Stimmlage, Bartwuchs und Behaarung oder auch die Muskelverteilung. Beim erwachsenen Mann übernimmt Testosteron wichtige Funktionen, wie zum Beispiel die Aufrechterhaltung beziehungsweise Ausbildung des Geschlechtstriebs (Libido), der Blutbildung, der Muskulatur und der Knochendichte. Auch die Stimmung wird vom Testosteron wesentlich beeinflusst.
Um diese unterschiedlichen Aufgaben zu erfüllen, gibt es in den Hoden verschiedene Zellen. Die Samenproduktion erfolgt durch die Keimzellen, Stütz- oder Sertoli-Zellen sorgen für die Ernährung dieser Keimzellen und für die richtige hormonelle Umgebung. Die zwischen den Hodenkanälchen liegenden Leydig-Zellen sind für die Testosteronproduktion verantwortlich. Da die Samenbildung die wichtigste Aufgabe ist, kommen die Keimzellen am häufigsten im Hoden vor.
Welche Arten von Hodenkrebs gibt es?
Da der Hoden aus ganz verschiedenen Geweben besteht, können sich aus diesen dementsprechend auch unterschiedliche Arten von Hodenkrebs entwickeln. Bei erwachsenen Männern entstehen über 90 Prozent aller bösartigen Hodentumoren aus den Keimzellen. Sie werden zusammenfassend als germinale Tumoren bezeichnet. Man unterteilt diese in Seminome und Nicht-Seminome.
Hodentumoren aus anderen Zellen (nicht-germinale Tumoren) sind sehr selten und kommen überwiegend bei älteren Männern vor.
Warum entsteht Hodenkrebs?
Auf der Suche nach den Hodenkrebs-Ursachen legte die Tatsache, dass besonders junge Männer erkranken, bereits früh die Vermutung nahe, dass angeborene Veranlagungen oder Einwirkungen auf den Hoden im frühen Kindesalter an der Entstehung von Hodenkrebs beteiligt sind.
Hinweis: Heute geht man davon aus, dass die Basis für Hodenkrebs bereits vor der Geburt des später betroffenen Mannes gelegt wird, also während der Entwicklung des Kindes im Mutterleib.
In dieser vorgeburtlichen (embryonalen) Entwicklungsphase können falsch programmierte Keimzellen im Hoden des Ungeborenen entstehen (Testikuläre intraepitheliale Neoplasie [TIN-Zellen], auch Carcinoma in situ oder CIS). Aus diesen entwickeln sich später die Krebszellen.
Diese fehlprogrammierten Keimzellen bleiben nach der Geburt zunächst in einem Ruhezustand. Erst der Hormonschub der Pubertät gibt den Anstoß dafür, dass sich diese sogenannten Vorläuferzellen zu echten Hodenkrebszellen weiterentwickeln. Äußere Auslöser, die wir heute noch nicht kennen, führen im Laufe der Zeit beim erwachsenen Mann zum zerstörenden Wachstum als Krebszellen.
Wichtig: Die TIN-Zellen lassen sich in Gewebeproben aus dem betroffenen Hoden unter dem Mikroskop schon Jahre, bevor ein Hodenkrebs festgestellt wird, mikroskopisch nachweisen.
Was aber veranlasst die Keimzellen im Hoden eines ungeborenen Jungen, die normale Entwicklungsbahn zu verlassen und sich zu Krebsvorläuferzellen zu entwickeln? Hierzu gibt es zwei Erklärungsansätze: eine erbliche Veranlagung oder der Einfluss von Hormonen.
Hodenkrebs: Ursache Erbliche Veranlagung
Eine erbliche Veranlagung (genetische Faktoren) beeinflusst mit hoher Wahrscheinlichkeit die Entstehung von Hodenkrebs. Diese Ansicht wird gestützt durch die Beobachtung, dass es Familien gibt, in denen Hodenkarzinome gehäuft auftreten. Wenn etwa in einer Familie mit mehreren Söhnen einer an Hodenkrebs erkrankt, so haben die Brüder ein statistisch etwa zwölffach erhöhtes Risiko, ebenfalls an einem bösartigen Hodentumor zu erkranken. Auch wenn der Vater Hodenkrebs hatte, steigt für den Sohn das Hodenkrebsrisiko.
Wissenschaftliche Untersuchungen haben darüber hinaus nachweisen können, dass Hodenkrebs bei hellhäutigen, europäisch-stämmigen Männern deutlich häufiger vorkommt als bei afrikanisch-stämmigen Männern.
Hormoneller Einfluss als Hodenkrebs-Ursache
Hormone scheinen ebenfalls Einfluss auf die Entstehung von Hodenkrebs zu haben. Wahrscheinlich kommt es während der Schwangerschaft zu geringen Verschiebungen im Hormongleichgewicht, und zwar entweder bei der Schwangeren selbst oder beim ungeborenen Kind. Mit hoher Wahrscheinlichkeit kann ein erhöhter Anteil weiblicher Hormone (Östrogene) die Entwicklung der Hoden des Ungeborenen stören und die Keimzellen gewissermaßen aus der Entwicklungsbahn werfen.
Eine Verschiebung des Hormongleichgewichts bei der Schwangeren kann zum Beispiel dadurch entstehen, dass die Frau Medikamente mit weiblichen Hormonen einnimmt. Allerdings werden Schwangere heute gewöhnlich nicht mehr mit Hormonen behandelt.
Ein leichter Östrogenüberschuss kann aber auch bei Frauen vorkommen, die ihr erstes Kind erwarten, bei Zwillingsschwangerschaften und bei Schwangeren, die älter sind als 30 Jahre.
Auch Kinder, die bei der Geburt weniger als zweieinhalb Kilogramm wiegen, sind stärker gefährdet.
Hinweis: Wichtig für die Entstehung von Hodenkrebs sind im Übrigen feinste Störungen des Hormongleichgewichtes beim Ungeborenen.
Hodenhochstand als Risikofaktor für Hodenkrebs
Wichtig: Der bedeutendste Hinweis auf ein erhöhtes Risiko für Hodenkrebs ist der Hodenhochstand.
Für Männer mit einem angeborenen Hodenhochstand ist das Risiko, an Hodenkrebs zu erkranken, erhöht. Während der Entwicklung des Ungeborenen im Mutterleib werden die Hoden zunächst in der Bauchhöhle des Kindes ausgebildet. Etwa im siebten Schwangerschaftsmonat, manchmal aber auch erst nach der Geburt, wandern sie in den Hodensack. Geschieht dies nicht, spricht man von einem Hodenhochstand.
Für das Hodenkrebsrisiko spielt es dabei keine Rolle, wo der Hoden steckengeblieben ist und ob der Hochstand behoben wurde oder nicht.
Weitere Risikofaktoren für Hodenkrebs
Weiterhin gibt es gewichtige Hinweise darauf, dass eine Fehlanlage der Harnröhrenmündung, die sogenannte Hypospadie, einen Risikofaktor für Hodenkrebs darstellt. Hodenhochstand und Hypospadie scheinen eine ähnliche genetische Ursache zu haben, müssen dabei aber nicht gemeinsam auftreten.
Auch Männer, bei denen in der Samenflüssigkeit keine oder sehr wenige Spermien nachgewiesen werden können, haben ein leicht erhöhtes Risiko, an Hodenkrebs zu erkranken.
Weltweit ist die Zahl der Hodenkrebserkrankungen in den letzten 20 Jahren deutlich angestiegen. Dies legt die Vermutung nahe, dass auch äußere Einflüsse in der Kindheit oder im frühen Erwachsenenalter für die Entstehung eines bösartigen Hodentumors verantwortlich sind. Genaue Informationen darüber gibt es jedoch noch nicht.
Für Sie besteht ein erhöhtes Risiko, an Hodenkrebs zu erkranken
- Wenn Sie einen angeborenen Hodenhochstand oder eine Hypospadie hatten / haben
- Wenn in Ihrer engen Familie (Vater / Bruder) bereits ein Mann an Hodenkrebs erkrankt war
- Wenn Sie an einer Störung der Fruchtbarkeit leiden
- Wenn bei Ihnen durch eine Gewebeprobe aus dem Hoden Vorläuferzellen von Hodenkrebs festgestellt wurden (testikuläre intraepitheliale Neoplasie, kurz TIN-Zellen)
Wichtig: Wenn einer oder mehrere dieser Risikofaktoren für Hodenkrebs auf Sie zutreffen, bedeutet das nicht zwangsläufig, dass Sie an einem bösartigen Hodentumor erkranken werden. Aber Ihr persönliches Risiko ist erhöht. Achten Sie auf Veränderungen in Ihrem Körper und gehen Sie zum Arzt, wenn Ihnen etwas seltsam vorkommt.
Hodenkrebs: Symptome
Die Hodenkrebs-Symptome sind zu Beginn so allgemein und uncharakteristisch, dass sie auch eine ganz andere Ursache haben können. Deshalb ist es wichtig, dass Sie bei bestimmten Symptomen eines Hodentumors frühzeitig zu Ihrem Arzt gehen. Er kann untersuchen, woran es liegt – und die nächsten Schritte einleiten.
Wird ein Hodentumor frühzeitig entdeckt und behandelt, kann er so gut wie immer geheilt werden. Früherkennungsuntersuchungen der gesetzlichen Krankenkassen, wie es sie zum Beispiel für Darmkrebs gibt, werden für Hodenkrebs nicht angeboten.
Wichtig: Den wesentlichen Beitrag zur frühzeitigen Entdeckung von Hodenkrebs können Sie selbst leisten: Achten Sie auf Veränderungen an den Hoden und Anzeichen für Hodenkrebs und gehen Sie zum Arzt, wenn Ihnen irgendetwas verdächtig vorkommt.
Hodenkrebs macht sich vor allem dadurch bemerkbar, dass sich im Hoden ein harter Knoten tasten lässt oder der Hoden hart wird und angeschwollen ist. Eine solche Schwellung wird oft vom Betroffenen selbst oder auch von seiner Partnerin / seinem Partner ertastet. Eine derartige Schwellung ist in der Regel schmerzfrei.
Die Krebshilfe empfiehlt: Jeder Mann zwischen dem 15. und 40. Lebensjahr sollte seine Hoden regelmäßig auf Hodenkrebs-Symptome selbst untersuchen.
Allerdings zögern viele Menschen den Besuch beim Arzt aus Angst vor der befürchteten Diagnose hinaus.
Gehen Sie bei diesen Hodenkrebs-Symptomen zu Ihrem Arzt
- Die Größe eines Hodens hat sich verändert.
- Sie haben in einem Hoden einen Knoten oder eine Verhärtung ertastet.
- Sie haben ein Schweregefühl im Hodensack oder einen ziehenden Schmerz im Hoden.
- Im Hodensack hat sich Flüssigkeit angesammelt.
Diese Anzeichen für Hodenkrebs können natürlich nicht nur bei einem Hodentumor, sondern auch bei anderen gutartigen oder bösartigen Erkrankungen auftreten. Die Ursache für Ihre Beschwerden kann nur ein Arzt feststellen. Wenn dieser einen harmlosen Grund findet, können Sie beruhigt sein. Sollte aber Hodenkrebs festgestellt werden, sind die Heilungschancen größer, je früher die Erkrankung erkannt wird.
Wichtig: Gehen Sie daher bei den oben genannten Hodenkrebs-Symptomen zu einem Facharzt (Urologen), damit dieser die Ursache feststellen kann.
Wichtiger Hinweis für Eltern
Wenn bei Ihrem Sohn im Baby- oder Kindesalter eine Fehllage der Hoden oder eine Fehlanlage der Harnröhrenmündung (Hypospadie) festgestellt wurde, dann machen Sie ihn darauf aufmerksam, wenn er älter ist.
Überlegen Sie auch, ob es in der engeren Familie bereits Hodenkrebs gab. Denn dann hat Ihr Sohn womöglich ein erhöhtes Hodenkrebsrisiko. Er kann dann später umso aufmerksamer sein und verstärkt auf Hodenveränderungen achten. Einen Grund zur Panik gibt es jedoch nicht!
Selbstuntersuchung auf Hodenkrebs
Eine Möglichkeit, Hodenkrebs frühzeitig zu erkennen, ist eine Selbstuntersuchung der Hoden auf Anzeichen für Hodenkrebs. Da die Hoden aufgrund ihrer Lage außerhalb der Bauchhöhle gut zugänglich sind, lässt sich die Tastuntersuchung der Hoden besonders einfach durchführen.
Im Laufe der Zeit werden Sie Ihre Hoden genau kennenlernen: wie sie sich anfühlen und wie sich der Hodensack zum Beispiel durch Temperaturschwankungen verändert. Je mehr Übung Sie haben, desto wirksamer ist die Selbstuntersuchung, um Hodenkrebs-Symptome zu erkennen.
Wichtig: Achten Sie dabei vor allem auf Knoten und andere Veränderungen.
Bei der Selbstuntersuchung auf Hodenkrebs tasten Sie Ihre Hoden vorsichtig auf Anzeichen für Hodenkrebs ab, am besten beim Duschen oder Baden, denn dann ist die Haut entspannt und weich. Untersuchen Sie sich regelmäßig auf Hodenkrebs-Symptome, am besten einmal im Monat.
Nehmen Sie dabei die Hoden abwechselnd in die Hand und vergleichen Sie deren Größe. Hat sich die Größe eines Hodens im Vergleich zum letzten Abtasten verändert?
Tasten Sie jeden Hoden auf Anzeichen für Hodenkrebs ab. Normalerweise haben die Hoden eine glatte Oberfläche und geben bei leichtem Druck nach. Achten Sie darauf, ob Sie Knoten ertasten oder ob sich ein Hoden hart anfühlt, besonders wenn dies nicht schmerzhaft ist.
Achten Sie auch darauf, ob Sie ein Schweregefühl im Hodensack haben oder einen ziehenden Schmerz im Hoden spüren.
Wichtig: Gehen Sie bei solchen Hodenkrebs-Symptomen auf jeden Fall zu einem Urologen.
Wenn dieser keine Ultraschalluntersuchung der Hoden macht, suchen Sie sich einen anderen Urologen.
Diagnose: Hodenkrebs erkennen
Bei einem Hodentumor ist eine frühzeitige Diagnose wichtig, denn je früher Hodenkrebs erkannt wird, desto besser sind in vielen Fällen die Heilungs- und Überlebenschancen. Allerdings haben viele Menschen Angst davor, in eine medizinische Mühle zu geraten, wenn sie den Verdacht haben, dass sie an Hodenkrebs erkrankt sein könnten. Deshalb schieben sie den Besuch beim Arzt immer weiter hinaus. So verständlich diese Angst auch ist: Es ist wichtig, dass Sie möglichst bald zum Arzt gehen.
Die Untersuchungen im Rahmen der Diagnose von Hodenkrebs sollen folgende Fragen klären:
- Haben Sie wirklich einen Hodentumor?
- Ist dieser gut- oder bösartig?
- Welche Art von Hodenkrebs ist es genau?
- Wo sitzt der Tumor?
- Wie ist Ihr Allgemeinzustand?
- Wie weit ist die Erkrankung fortgeschritten? Gibt es Metastasen?
- Mit welcher Hodenkrebs-Behandlung kann für Sie der beste Erfolg erreicht werden?
- Welche Behandlung kann Ihnen zugemutet werden?
Wichtig: Eine Hodenkrebs-Behandlung lässt sich nur dann sinnvoll planen, wenn vorher genau untersucht worden ist, woran Sie leiden.
Dabei haben die einzelnen Untersuchungen zwei Ziele: Sie sollen den Verdacht, dass Sie an Hodenkrebs erkrankt sind, bestätigen oder ausräumen. Wenn sich der Verdacht bestätigt, müssen Ihre behandelnden Ärzte feststellen, wo genau der Hodentumor sitzt, wie groß er ist, aus welcher Art von Zellen er besteht und ob er vielleicht schon Tochtergeschwülste gebildet hat.
Ihr Arzt wird Ihnen erklären, welche Untersuchungen notwendig sind, um die Diagnose Hodenkrebs zu sichern. Meist wird es mehrere Tage oder sogar Wochen dauern, bis alle Untersuchungen abgeschlossen sind und die Ergebnisse vorliegen. Werden Sie dabei nicht ungeduldig, denn je gründlicher Sie untersucht werden, desto genauer kann die weitere Hodenkrebs-Behandlung für Sie festgelegt werden.
Wenn alle Ergebnisse vorliegen, wird die Hodenkrebs-Behandlung geplant. Ihr Arzt wird Ihnen genau erklären, welche Möglichkeiten es gibt, wie sich die Behandlung auf Ihr Leben auswirkt und mit welchen Nebenwirkungen Sie rechnen müssen. Die endgültige Entscheidung über Ihre Hodenkrebs-Behandlung werden Sie gemeinsam mit den behandelnden Ärzten treffen. Dabei ist es von Anfang an wichtig, dass sich ein vertrauensvolles Patienten-Arzt-Verhältnis entwickelt.
Hinweis: Fühlen Sie sich bei Ihrem behandelnden Arzt nicht gut aufgehoben? Oder möchten Sie, dass ein anderer Arzt die vorgeschlagene Behandlung bestätigt? Dann scheuen Sie sich nicht, eine zweite Meinung bei einem anderen (Fach-)Arzt einzuholen. Diese steht Ihnen unter bestimmten Umständen laut Patientenrechtegesetz zu.
Gut zu wissen: Sie behandelnde Urologen können zudem auf urologie.ekonsil.org eine Zweitmeinung über Ihre Hodenkrebserkrankung einholen. Hierfür stellt Ihr behandelnder Arzt mit Ihrer Zustimmung die Daten Ihrer Diagnose einem ausgewählten Spezialisten zur Verfügung. Dieser erstellt anhand der Daten einen Behandlungsvorschlag, den Sie mit Ihrem ursprünglichen Therapieplan abgleichen können.
Ihre Krankengeschichte (Anamnese)
Im Rahmen der Diagnose von Hodenkrebs wird der Arzt in einem ausführlichen Gespräch nach Ihren aktuellen Beschwerden fragen und wie lange Sie diese schon haben. Er wird sich auch danach erkundigen, welche Krankheiten Sie früher bereits hatten und welche Sie vielleicht gerade haben. Auch Faktoren, die Ihr Hodenkrebsrisiko erhöhen, sind für ihn wichtig. Denken Sie daran, dass Sie Ihrem Arzt sagen, welche Medikamente Sie einnehmen, auch ergänzende Mittel, die Ihnen kein Arzt verordnet hat (zum Beispiel Johanniskraut, Ginkgopräparate oder grüner Tee). Denn diese Substanzen können Nebenwirkungen oder Wechselwirkungen mit anderen Medikamenten verursachen.
Tipp: Vielleicht machen Sie sich vor dem Arztbesuch schon ein paar Notizen, damit Sie in dem Gespräch auch an alles denken.
Beschreiben Sie Ihrem Arzt all Ihre Beschwerden und Vorerkrankungen. Selbst Einzelheiten, die Ihnen unwichtig erscheinen, können für Ihren Arzt wichtig sein. Dazu gehören auch Informationen darüber, ob Sie vielleicht in Ihrem Beruf Faktoren ausgesetzt sind, die das Risiko für Hodenkrebs erhöhen können. Der Arzt wird Sie aber auch nach bestimmten Dingen fragen und sich so ein umfassendes Bild machen.
Auch wenn ein Hodentumor kein medizinischer Notfall ist: Falls Sie typische Hodenkrebs-Symptome haben und deshalb der Verdacht bestehen, dass Sie ein Hodenkarzinom haben, sollte Ihr Arzt schnell weitere Untersuchungen veranlassen, damit die Hodenkrebs-Behandlung beginnen kann.
Tastuntersuchung
Als nächsten Schritt der Diagnose von Hodenkrebs wird Ihr Arzt beide Hoden sorgfältig abtasten. Häufig reicht dieser Tastbefund bereits aus, um festzustellen, ob es sich um einen Hodentumor handelt, denn diese fühlen sich meist hart und etwas höckerig an.
Wundern Sie sich nicht, wenn der Arzt zusätzlich Ihre Brustwarzen anschauen und abtasten möchte. Hodentumoren produzieren unter anderem weibliche Geschlechtshormone, die dazu führen können, dass die Brustdrüse anschwillt.
Ultraschalluntersuchung (Sonographie)
Nach der Tastuntersuchung wird im Rahmen der Diagnose von Hodenkrebs durch eine Ultraschalluntersuchung geklärt, ob tatsächlich eine Gewebeveränderung im Hoden vorliegt. Zwar gibt auch der Ultraschall noch keinen endgültigen Aufschluss darüber, ob der Hodentumor gut- oder bösartig ist, doch genügt die Tastuntersuchung in Kombination mit dem Ultraschall bereits um festzulegen, ob ein operativer Eingriff erforderlich ist oder nicht.
Kernspintomographie (MRT)
Auch die Kernspintomographie (auch Magnetresonanztomographie, MRT, genannt) kann zur Diagnose von Hodenkrebs eingesetzt werden. Dabei liegen Sie in einem sehr starken, konstanten Magnetfeld, während über eine Spule Radiowellen in Ihren Körper gesendet werden. Die Strukturen im Körper verändern die Radiowellen. Die Spule dient nun als Antenne und fängt die veränderten Radiowellen wieder auf. Der Kernspintomograph berechnet daraus hochaufgelöste Bilder der Körperstrukturen.
Computertomographie (CT)
Die Computertomographie (CT) sollte im Rahmen der Diagnose von Hodenkrebs erst erfolgen, wenn geklärt ist, ob ein Hodentumor vorliegt, um unnötige Untersuchungen beziehungsweise Strahlenbelastungen zu vermeiden.
Die CT ist besonders nützlich, um abzuklären, ob Metastasen im Becken, Bauch oder Brustkorb vorliegen oder ob Lymphknoten vergrößert sind. Die Ärzte erhalten somit auch Hinweise darüber, ob und wie sich Tumorabsiedlungen unter einer Hodenkrebs-Therapie ändern und ob diese gegebenenfalls operativ entfernt werden können.
Moderne CT-Geräte sind in der Lage, mit wenig Strahlenbelastung hochauflösende Bilder anzufertigen. Da die CT meist rasch verfügbar ist, wird sie gewöhnlich für die erste Hodenkrebs-Diagnose eingesetzt. Dennoch sollte insbesondere bei jungen Menschen mit Hinblick auf eine potenzielle Familienplanung darauf geachtet werden, dass die Strahlenbelastung möglichst klein gehalten wird.
Skelettszintigramm
Das Skelettszintigramm kann bei der Diagnose von Hodenkrebs Tumorabsiedlungen in den Knochen (Knochenmetastasen) darstellen. Dafür wird Ihnen ein schwach radioaktives Kontrastmittel gespritzt, das sich auf charakteristische Weise in den Knochen anreichert. Röntgenaufnahmen zeigen dann, ob Knochen befallen sind beziehungsweise ob die Metastasen operiert oder bestrahlt werden müssen, um einem Knochenbruch (Fraktur) vorzubeugen.
Positronenemissionstomographie (PET)
Die Positronenemissionstomographie ist ein bildgebendes Verfahren, das die Stoffwechselaktivität der Zellen sichtbar macht.
Mit der PET lassen sich beispielsweise Gewebe mit besonders aktivem Stoffwechsel von solchen mit weniger aktiven Zellen unterscheiden. Da Krebszellen schnell wachsen, benötigen sie meist viel Energie. Sie nehmen zum Beispiel Traubenzucker oder Sauerstoff oft viel rascher auf als gesundes Gewebe. Ein Stoff mit chemisch veränderten Molekülen, die der Körper bei vielen Stoffwechselprozessen umsetzt oder als Energiequelle braucht (Tracer, engl. to trace = ausfindig machen), wird mit einer leicht radioaktiven Substanz beladen. Die Spur dieser kleinsten Teilchen wird durch die besondere Technik der PET sichtbar. Auf diese Weise lassen sich auch Tochtergeschwülste besser erkennen. Manche Tumoren zeigen jedoch keine erhöhte Stoffwechselaktivität. Dann hilft eine PET-Untersuchung nicht weiter.
Allerdings kann auch entzündetes Gewebe eine erhöhte Stoffwechselaktivität haben und somit vermehrt Tracer anreichern. Eine PET allein reicht daher nicht aus, um Krebs festzustellen. Heute wird das Bild der PET-Untersuchung oft mit der Computertomographie (CT) kombiniert zur PET-CT.
Blutuntersuchungen
Ihr Blut ist eine wichtige Informationsquelle: Es gibt zum Beispiel Auskunft über Ihren Allgemeinzustand und über die Funktion einzelner Organe. Diese Informationen braucht der behandelnde Arzt unter anderem, um die Narkose für die Operation von Hodenkrebs vorzubereiten.
Was sind Tumormarker?
Außerdem lassen sich bei Hodenkrebs im Blut sogenannte Tumormarker bestimmen. Sie können eine wichtige Information sein, wenn es darum geht, einen bösartigen Tumor zu entlarven. Tumormarker sind Stoffe, welche die Tumorzellen selbst bilden. Aber – und das ist das Problem – nicht alle Patienten mit Hodenkrebs haben erhöhte Tumormarker. Umgekehrt haben manchmal auch Menschen ohne Tumorerkrankung erhöhte Werte. Um eine sichere Diagnose zu stellen, reicht es also nicht aus, nur die Tumormarker zu untersuchen.
Zwei Drittel aller Hodentumoren produzieren Tumormarker. Lassen sich erhöhte Werte dieser Tumormarker nachweisen, festigt dies den Verdacht, dass ein bösartiger Hodentumor vorliegt. Etablierte Tumormarker bei Hodenkrebs sind alpha-Fetoprotein (AFP) und beta-humanes Choriongonadotropin (ß-HCG).
Neuartige Marker wie die MicroRNA (miRNA oder miRNA-371) können im Verlauf der Hodenkrebserkrankung sinnvolle Zusatzinformationen für bestimmte Hodentumorarten erbringen. Besonders in der Nachsorge zeigt der sogenannte M371-Test sicherer Rückfälle (Rezidive) an als andere Methoden. Dies wird in Studien aktuell weiter untersucht. Der M371-Test ist bereits verfügbar, wird bisher aber nicht von den gesetzlichen Krankenkassen gezahlt.
Gemeinsam mit der Auswertung der Ultraschallaufnahmen und eventuell anderer bildgebender Verfahren werden die Werte der Tumormarker auch dafür genutzt, die Ausbreitung des Hodentumors besser einzuschätzen. Um die Entwicklung der Markerwerte zu verfolgen, sind häufig mehrere Blutentnahmen erforderlich. Schließlich kann während der Hodenkrebs-Therapie am Verlauf der Werte verfolgt werden, wie gut Sie auf die Behandlung ansprechen. Während der Nachsorgephase kann ein Anstieg der Tumormarkerwerte einen frühzeitigen Hinweis auf ein Wiederauftreten des Hodenkrebses geben.
Wird ein Hodentumor vermutet oder festgestellt, wird ein weiterer Laborwert bei der Blutuntersuchung bestimmt, die Lactatdehydrogenase (LDH). Die LDH ist kein Tumormarker, der spezifisch für den Hodenkrebs ist. Allerdings lässt sich über diesen Wert abschätzen, wie groß der Hodentumor ist. Daraus kann der Arzt auch indirekt darauf schließen, wie weit sich der Hodenkrebs ausgebreitet hat. Somit dient die LDH als Tumormarker und wurde dementsprechend in die S-Klassifikation der Tumormarker beim Hodentumor aufgenommen.
Tochtergeschwülste (Metastasen)
Wenn feststeht, dass Sie Hodenkrebs haben und der Hoden durch eine Operation entfernt wurde, folgen weitere Untersuchungen. Diese sollen feststellen, ob und wie weit sich die Krebserkrankung ausgebreitet hat.
Hat der Hodentumor eine gewisse Größe überschritten, so lösen sich Krebszellen, dringen in das umgebende Bindegewebe ein und werden über den Blutweg oder die Lymphbahnen in andere Bereiche des Körpers transportiert, in denen sie neue Tumoren (Metastasen) bilden.
Wichtig: Je früher Hodenkrebs entdeckt wird, desto geringer ist die Gefahr, dass er bereits Metastasen gestreut hat.
Über die Lymphbahnen können Hodentumoren Tochtergeschwülste in den Lymphknoten im hinteren Bauchraum absiedeln. Hiervon sind zuerst die Lymphknoten in Höhe der Nieren betroffen. Von dort aus verläuft die sogenannte Metastasenstraße im Bauchraum hinunter in Richtung Becken, aber auch nach oben in den Brustraum und in die Lymphknoten am Halsansatz. Absiedlungen über die Blutbahn können zu Metastasen zum Beispiel in der Lunge führen. Nur in weit fortgeschrittenen Stadien von Hodenkrebs gibt es Absiedlungen auch in anderen Organen wie Leber, Knochen und Gehirn.
Für die Suche nach eventuell vorliegenden Tochtergeschwülsten kommen bildgebende Verfahren wie Computertomographie oder Skelettszintigramm bei Hodenkrebs zum Einsatz. Auch die Tumormarker im Blut müssen kontrolliert werden, wenn sie vor dem Eingriff erhöht waren. Ergibt die Bildgebung keine Auffälligkeiten, aber die Tumormarker fallen dennoch nicht in den Normbereich ab, ist dies zunächst ein Zeichen dafür, dass kleinste, auch mit modernen Bildgebungsverfahren nicht erfassbare Tumorzellabsiedelungen vorhanden sind.
Klassifikation von Hodenkrebs
Der Körper eines Menschen besteht aus sehr vielen unterschiedlichen Geweben und Zellen. Dementsprechend unterschiedlich ist auch das bösartige Wachstum eines Hodentumors. Für Ihre Hodenkrebs-Behandlung ist es wichtig, den genauen Steckbrief Ihrer Erkrankung zusammenzustellen.
Dazu gehören die Informationen darüber, zu welchem Zelltyp der Hodenkrebs gehört, wie bösartig er ist, wie schnell er wächst, ob er bereits die Organgrenzen überschritten oder sich im Körper ausgebreitet hat.
Hinweis: Es ist für die behandelnden Ärzte sehr wichtig, diese Einzelheiten genau zu kennen. Erst dann lässt sich eine Behandlung zusammenstellen, die für Sie und den Verlauf Ihrer Erkrankung am besten geeignet ist.
TNM-Klassifikation von Hodenkrebs
Aus den Ergebnissen aller bisher durchgeführten Untersuchungen ermittelt der Arzt das genaue Krankheitsstadium (Staging, Stadieneinteilung). Um dieses so zu beschreiben, dass jeder Arzt es richtig einordnen kann, gibt es international einheitliche Einteilungen (Klassfikationen). Bei Hodenkrebs ist dies die TNM-Klassifikation.
- T(Tumor) beschreibt, wie groß der Primärtumor ist
- N(Nodi = Knoten) beschreibt, ob Lymphknoten befallen sind, wie viele es sind und wo
- M(Metastasen) beschreibt, ob Fernmetastasen vorliegen und wo
Kleine Zahlen, die den Buchstaben jeweils zugeordnet sind, geben an, wie weit sich der Tumor bereits ausgebreitet hat.
| Die Bedeutungen für T sind: | |
| Tx = | Primärtumor kann nicht festgestellt werden |
| T0 = | kein Anhalt für Primärtumor |
| Tis = | Hodenkrebs-Vorstufen (Carcinoma in situ) |
| T1 = | Tumor auf Hoden und Nebenhoden begrenzt ohne Ausdehnung auf Blut- und Lymphgefäße ODER Tumor mit Ausdehnung durch Bindegewebehülle des Hodens |
| T2 = | Tumor auf Hoden und Nebenhoden begrenzt mit Ausdehnung auf Blut- und Lymphgefäße ODER Tumor mit Ausdehnung durch Bindegewebehülle des Hodens mit Befall der Hodenhüllen |
| T3 = | Tumor durchdringt Samenstrang (mit oder ohne Ausdehnung in Blut- und Lymphgefäße) |
| T4 = | Tumor durchdringt Wand des Hodensacks (mit oder ohne Ausdehnung in Blut- und Lymphgefäße) |
| Die Bedeutungen für N sind: | |
| Nx = |
Lymphknoten können nicht bewertet werden |
| N0 = | keine Lymphknotenmetastase |
| N1 = |
Mehrere dicht beieinanderliegende Lymphknoten befallen (Lymphknotenkonglomerat) ODER einzelne oder mehrere Lymphknoten befallen, je ≤ 2 cm |
| N2 = |
Mehrere dicht beieinanderliegende Lymphknoten befallen (Lymphknotenkonglomerat) ODER mehrere Lymphknoten befallen, je > 2 cm und ≤ 5 cm |
| N3 = | Mehrere dicht beieinanderliegende Lymphknoten befallen (Lymphknotenkonglomerat), > 5 cm |
| Die Bedeutungen für M sind: | |
| Mx = | Fernmetastasen können nicht beurteilt werden |
| M0 = | Keine Fernmetastasen |
| M1 = | Fernmetastasen |
| M1a = | Nicht-regionale Lymphknotenmetastasen oder Metastasen im Lungenbereich |
| M1b = | Fernmetastasen außer nicht-regionale Lymphknotenmetastasen oder Metastasen im Lungenbereich |
S-Klassifikation von Hodenkrebs
Bei den Hodentumoren werden ergänzend zu den oben aufgeführten Tumorkriterien die Ergebnisse der Tumormarkeruntersuchungen in der S-Klassifikation erfasst und für die Stadienzuordnung mit herangezogen.
| Sx | Keine Bestimmung durchgeführt; Wert unbekannt |
| S0 | Wert im Normbereich |
| S1–S3 |
Mindestens einer der Tumormarker LDH, ß-HCG oder AFP ist erhöht:
|
Bei der S-Klassifikation werden zur Stadienzuordnung nicht die Werte vor der Hodenentfernung verwendet, sondern die im weiteren Verlauf niedrigsten vor dem nächsten Therapieschritt.
Hinweis: Bevor also darüber entschieden wird, wie die Hodenkrebs-Behandlung weitergeht, kann es sein, dass im Wochenabstand mehrere Blutuntersuchungen vorgenommen werden, bis der jeweils tiefste Wert der Tumormarker ermittelt ist.
Haben die bildgebenden Untersuchungen Metastasen nachgewiesen, kann allerdings im Einzelfall zunächst auf weitere Untersuchungen der Marker verzichtet werden.
Aus allen Untersuchungsergebnissen zusammen wird das Stadium der Erkrankung festgelegt.
Therapie von Hodenkrebs
Die Hodenkrebs-Behandlung soll die Erkrankung dauerhaft heilen oder den Tumor zumindest in Schach halten. Wenn Hodenkrebs nicht behandelt wird, breitet er sich aus, streut im Körper Tochtergeschwülste und führt früher oder später zum Tod. Wird Hodenkrebs behandelt, ist die Prognose jedoch sehr gut, auch im fortgeschrittenen Stadium.
Jede Behandlung soll den Hodentumor – und wenn Tochtergeschwülste vorliegen, möglichst auch diese – vollständig abtöten, sodass der Betroffene dauerhaft geheilt ist. Eine solche Behandlung heißt kurative Therapie. Lässt sich dieses Ziel nicht erreichen, versucht man, den Hodentumor möglichst lange zu kontrollieren und gleichzeitig die Lebensqualität zu erhalten. Diese Behandlung heißt palliative Medizin.
Die Hodenkrebs-Behandlung erfolgt grundsätzlich abhängig vom Tumorstadium. Zudem werden bestehende individuelle Risiko- und Prognosefaktoren berücksichtigt.
Hinweis: Hodentumoren werden in Seminome und Nicht-Seminome unterschieden, einer von drei Risikogruppen zugeordnet und entsprechend behandelt.
Für die Zuordnung von Hodenkrebs sind folgende Untersuchungsergebnisse grundlegend:
- Feingewebliche Untersuchung des Hodentumors
- Stadieneinteilung
- Werte der Tumormarker
Das therapeutische Vorgehen bei Hodenkrebs kann vom einfachen und kontrollierten Abwarten (Surveillance oder wait-and-see / watch-and-wait-Strategie) über den Einsatz einer Chemo- und/oder Strahlentherapie bis hin zur operativen Entfernung der Lymphknotenstationen im hinteren Bauchraum reichen.
Welches Behandlungsschema bei welcher Art des Hodentumors in der Regel angewendet wird, können Sie den folgenden Tabellen entnehmen.
| Stadium I | Entfernung des Hodens, dann zumeist Überwachungsstrategie; bei erhöhtem Risiko für einen Rückfall kann eine Chemotherapie diskutiert werden. |
| Stadium IIA / IIB | Entfernung des Hodens, dann Chemotherapie oder lokale Behandlung der befallenen Lymphknoten (meist mittels Bestrahlung) |
| Stadium IIC / IIIC | Entfernung des Hodens, dann Chemotherapie; bei erhöhten Tumormarkern sowie Knochen- oder Hirnmetastasen erfolgt die Chemotherapie vor der Entfernung des Hodens |
Hinweis: Zur Behandlung der Stadien IIA und IIB werden zurzeit auch klinische Studien mit kombinierter Chemo- und Strahlentherapie beziehungsweise alleiniger Operation durchgeführt.
| Stadium I | Entfernung des Hodens, dann zumeist Überwachungsstrategie; bei erhöhtem Risiko für einen Rückfall kann eine Chemotherapie diskutiert werden. |
| Stadium IIA / IIB | Entfernung des Hodens, dann Lymphknotenentfernung und / oder Chemotherapie. |
| Stadium IIC / IIIC | Entfernung des Hodens, Chemotherapie |
Operation von Hodenkrebs
Ob es sich bei Ihrer Erkrankung wirklich um Hodenkrebs handelt, kann mit letzter Sicherheit nur durch die Untersuchung des Gewebes festgestellt werden. Dazu wird ein Schnitt in der Leiste gemacht und der Hoden freigelegt. Dann umlegt der Arzt den Hoden mit einem Tuch, damit keine Tumorzellen in das umliegende Gewebe verstreut werden, wenn er in den verdächtigen Bezirk einschneidet. In der Regel lässt sich bereits durch das Betrachten des Gewebes feststellen, ob es sich um einen bösartigen Hodentumor handelt.
In unklaren Fällen kann der Pathologe noch während der Operation unter dem Mikroskop eine Gewebeprobe (Schnellschnitt) untersuchen und sagen, ob es ein gutartiger (benigner) oder ein bösartiger (maligner) Hodentumor ist. Bei einer gutartigen Geschwulst reicht es meistens aus, den Tumor aus dem Hodengewebe zu entfernen.
Ist die Geschwulst bösartig, muss der erkrankte Hoden zusammen mit dem Nebenhoden und dem Samenstrang entfernt werden (Ablatio testis). Sofern nur ein Hoden vorhanden ist, kann unter Umständen auch eine organschonende Operation vorgenommen werden.
Gewebeprobe aus dem anderen Hoden
Im Rahmen der Operation von Hodenkrebs besteht die Möglichkeit, durch einen etwa einen Zentimeter langen Schnitt in der Haut des Hodensacks eine kleine, etwa reiskorngroße Gewebeprobe aus dem anderen Hoden zu entnehmen. Denn bei etwa fünf Prozent der Betroffenen finden sich im Gegenhoden bereits veränderte Zellen (TIN), die eine Vorstufe eines Hodentumors darstellen. Besonders gefährdet sind Männer, die jünger als 30 Jahre sind und relativ kleine Hoden haben.
Der entfernte Hoden und gegebenenfalls die Gewebeprobe der Gegenseite werden unter dem Mikroskop feingeweblich (histologisch) untersucht. Dabei wird vor allem festgestellt, um welche Art von Hodenkrebs es sich handelt, entweder um ein Seminom oder einen Mischtumor (Nicht-Seminom).
Hodenimplantat
Wenn Sie möchten, kann bei Hodenkrebs der fehlende Hoden durch ein Implantat ersetzt werden. Eine Silikonprothese, die dem entfernten Hoden in Größe und Form (aber nicht Konsistenz) entspricht, kann in den Hodensack eingesetzt werden. An die Operation erinnert nur eine Narbe, die meist von Schamhaar verdeckt wird. Selten kommt es zu Entzündungen oder Abstoßungsreaktionen des Körpers.
Aktive Überwachung (active surveillance)
Wenn Hodenkrebs in einem frühen Stadium erkannt und der erkrankte Hoden entfernt wurde, ist der Betroffene häufig bereits geheilt. Dies setzt allerdings voraus, dass der Hodentumor auf das Organ begrenzt war und noch nicht gestreut hatte (= Stadium I).
Trotz großer Fortschritte in der Medizin können auch sehr erfahrene Ärzte anhand der weiterführenden Untersuchungen nicht mit ausreichender Sicherheit sagen, dass noch keine Metastasierung stattgefunden hat. Das liegt hauptsächlich an der Größe einer einzelnen Tumorzelle: Diese ist so klein, dass sie nur unter einem Mikroskop identifizierbar ist.
Das Risiko von Metastasen lässt sich jedoch abschätzen. Hierfür werden alle Untersuchungsergebnisse zusammen betrachtet:
- Die Ergebnisse aus der feingeweblichen Untersuchung des entfernten Hodentumors
- Die Bestimmung der Tumormarker im Blut
- Die Ergebnisse der Suche nach Metastasen mit bildgebenden Untersuchungsverfahren (Computertomographie oder Kernspintomographie).
Wird das Risiko, dass Tochtergeschwülste ausgestreut wurden, als niedrig eingeschätzt (mit etwa 10 bis 15 Prozent), dann reicht bei beiden Hodentumorarten, den Seminomen und den Nicht-Seminomen, eine Überwachungsstrategie aus. Überwachen heißt dabei, dass bei dem Betroffenen zunächst keine weitere Hodenkrebs-Behandlung erfolgt. Dies bedeutet keinesfalls ein Nichts-tun, sondern ein gezieltes, in regelmäßigen Abständen vorzunehmendes aktives Beobachten.
Wird ein Rückfall (Rezidiv) rechtzeitig entdeckt – und dies gelingt durch die engmaschig erfolgenden Kontrollen in fast allen Fällen – können alle Patienten geheilt werden.
Eine erfolgreiche Überwachungsstrategie bei Hodenkrebs verlangt nicht nur einen gut aufgeklärten Betroffenen, sondern auch einen gut ausgebildeten Arzt sowie technisch gut durchgeführte und begutachtete Überwachungsuntersuchungen. Fehlen diese Voraussetzungen und ist das Rückfallrisiko hoch, kann vorbeugend mit Chemotherapie behandelt werden.
Umfangreiche Kontrolluntersuchungen
Je nach Typ des Hodentumors können bei den Kontrolluntersuchungen alle Verfahren eingesetzt werden, die Sie bereits kennen:
- Körperliche Untersuchungen
- Blutentnahmen zur Bestimmung der Tumormarker
- Bildgebende Verfahren wie die Computertomographie. Dabei muss die Lymphknotenregion im hinteren Bauchraum in Höhe der Nieren besonders genau betrachtet werden, da dies, wie zuvor beschrieben, der erste Bereich ist, in dem Lymphknotenmetastasen entstehen.
Bei der Überwachungsstrategie bei Hodenkrebs sollten besonders in den ersten beiden Jahren nach Entfernung des Hodens die Kontrolluntersuchungen regelmäßig stattfinden, da hier das Rückfallrisiko am höchsten ist.
Wichtig: Was bei Ihnen wirklich zum Einsatz kommt und wie oft, hängt von Ihrem ganz persönlichen Fall ab. Besprechen Sie alles genau mit Ihrem Arzt.
Die aktive Überwachung bei Hodenkrebs bedeutet also eine sehr genaue aktive Betreuung ohne direkte Nebenwirkungen. Haben Sie deshalb auch keine Bedenken, weil Sie zum Beispiel häufiger Röntgenstrahlen ausgesetzt sind. Nebenwirkungen, die bei einer vorbeugenden (prophylaktischen) Chemotherapie auftreten können, bleiben Ihnen auf diese Weise erspart.
Allerdings berichten manche Betroffene, dass sie sich durch das „Warten auf das Rezidiv“ belastet fühlen. Manche wechseln deshalb noch während der Überwachungsphase auf eine prophylaktische Behandlung.
Tipp: Sollten Sie das Gefühl haben, dass Ihnen diese psychische Belastung zu viel wird, sprechen Sie auch offen mit Ihrem Arzt darüber. Gemeinsam werden Sie eine wirksame Lösung finden.
Entfernung der Lymphknoten (Lymphadenektomie)
Hat die Computertomographie vergrößerte Lymphknoten im hinteren Bauchraum gezeigt und handelt es sich bei Ihrem Hodentumor um ein Nicht-Seminom, kann es sinnvoll sein, diese Lymphknoten über eine weitere Operation zu entfernen.
Heute wird diese Operation bei Hodenkrebs nur noch unter ganz bestimmten Voraussetzungen vorgenommen, zum Beispiel wenn bei Ihnen keine Überwachungsstrategie und auch keine Chemotherapie erfolgen können. Auch wenn die feingewebliche Untersuchung des entfernten Hodentumors eine Sonderform (reines Teratom) ergeben hat, die weder auf eine Strahlen- noch auf eine Chemotherapie anspricht, kann die Operation empfohlen werden. Aus diesen Gründen ist es nur sehr selten notwendig, dass im Frühstadium von Hodenkrebs die Lymphknoten operativ entfernt werden müssen. In ausgewählten Fällen kann dann diese Operation auch mit einer besonderen Technik, der Schlüsselloch-Chirurgie (Laparoskopie), durchgeführt werden, dies allerdings nur in dafür spezialisierten Zentren.
Hinweis: Etwas anderes ist es, wenn bei einem Nicht-Seminom nach Beendigung der Chemotherapie in der Bildgebung (CT, Ultraschall, MRT) noch Tumorreste zu sehen sind. Diese müssen dringend entfernt werden.
Muss nach einer Chemotherapie noch verbliebenes Tumorgewebe entfernt werden oder ist der Hodenkrebs sehr ausgedehnt, kann der Eingriff kompliziert sein Denn häufig ist es notwendig, die Reste der Metastasen in einem großen Bereich zu entfernen. Dieser Eingriff erfordert oft einen offenen Schnitt für eine große Übersicht. Wie lange der Betroffene danach im Krankenhaus bleiben muss, ist von Patient zu Patient unterschiedlich und hängt davon ab, wie schnell der Heilungsprozess abläuft und ob beispielsweise Gefäße des hinteren Bauchraumes ersetzt werden mussten.
Je nach Erkrankungsstadium entfernt der Operateur bei Hodenkrebs zunächst auf der Seite des erkrankten Hodens die Lymphknoten aus den Gebieten, in denen sich zuerst Metastasen bilden. Sollten sich während der Operation weitere vergrößerte oder veränderte Lymphknoten finden, können diese durch den Pathologen noch während des Eingriffs untersucht werden.
Die Operation dauert in aller Regel zwei bis drei Stunden. Werden Tumorreste nach einer Chemotherapie entfernt oder ist die Erkrankung ausgedehnt, kann der Eingriff jedoch auch deutlich länger dauern.
Die operative Entfernung von Lymphknoten aus dem hinteren Bauchbereich (retroperitoneale Lymphadenektomie, RLA) oder von Resttumoren nach Chemotherapie (Residualtumorresektion, RTR) erfordert vom operierenden Arzt ein großes Maß an Erfahrung und Kenntnis. Es sollen alle Metastasen oder Resttumoren komplett entfernt und mögliche Komplikationen vermieden werden. Diese Operation sollte daher möglichst in einem darauf spezialisierten Zentrum vorgenommen werden. Die Adressen solcher Zentren erfahren Sie über das INFONETZ KREBS der Deutschen Krebshilfe.
Wichtig: Ihr Arzt wird den Eingriff mit Ihnen ausführlich besprechen.
Mit welchen Folgen müssen Sie nach einer Lymphknotenentfernung rechnen?
Selten treten nach einer Entfernung der Lymphknoten bei Hodenkrebs Störungen bei der Wundheilung oder auch Infektionen auf. Diese Folgen sind medizinisch aber gut zu behandeln.
Schwerwiegend für die meist noch jungen Männer ist es, wenn bei der Operation Nerven verletzt werden, die für den Samenerguss nach außen notwendig sind. Diese Nerven liegen in unmittelbarer Nähe der entfernten Lymphknoten und sind dafür verantwortlich, dass der Samen beim Orgasmus über die hintere in die vordere Harnröhre gelangt. Werden sie beschädigt oder gar durchtrennt, hat der Mann entweder gar keinen Samenerguss mehr oder einen sogenannten rückwärtigen Samenerguss, bei dem der Samen in die Harnblase entleert wird.
Deshalb ist es sehr wichtig, dass Sie von einem erfahrenen Operateur behandelt werden. Die nervenschonende Operation, die dem heutigen Standard für die eher seltenen Operationen vor Chemotherapie entspricht, erhält bei etwa 95 Prozent der Betroffenen die Fähigkeit zum Samenerguss. Auch bei der Operation nach Chemotherapie (Residualtumorresektion) kann unter Umständen die Ejakulation erhalten werden. Die Sicherheit des Eingriffs geht dabei allerdings vor. Die Erektionsfähigkeit selbst ist nicht betroffen.
Chemotherapie
Wenn bereits Krebszellen über die Lymph- oder Blutbahn im Körper verstreut sind, wird Ihr Arzt Ihnen bei Hodenkrebs eine Chemotherapie empfehlen, um die Krebserkrankung zu heilen.
Hochdosis-Therapie mit anschließender Stammzelltransplantation
Manchen Männern mit Hodentumoren wird im Verlauf der Erkrankung eine sogenannte Hochdosis-Therapie angeboten, eine Sonderform der Chemotherapie. Das kann zum Beispiel der Fall sein bei einer sehr weit fortgeschrittenen Erkrankung oder aber bei einem Rückfall (Rezidiv) nach einer normal dosierten Chemotherapie.
Bei einer Hochdosis-Therapie bei Hodenkrebs werden die Medikamente in deutlich größerer Menge eingesetzt. Das Knochenmark, das bereits bei einer normalen Chemotherapie in Mitleidenschaft gezogen wird, wird bei der Hochdosis-Therapie viel stärker und auch länger anhaltend geschädigt. Dies ist für den Betroffenen äußerst gefährlich. Daher muss möglichst schnell dafür gesorgt werden, dass die Blutbildung wieder in Gang kommt. Hierfür kommt die Stammzelltransplantation zum Einsatz.
Als Stammzellen bezeichnet man diejenigen Ur-Zellen, die alle anderen Zellen des Blutes bilden können. Sie werden nach einer speziellen Vorbehandlung aus dem durch den Körper fließenden (peripheren) Blut herausgefiltert.
Ablauf der Hochdosis-Therapie
Zur Vorbereitung der Stammzelltransplantation werden Sie zunächst mit einer normal dosierten Chemotherapie behandelt, damit bereits dadurch möglichst viele bösartige Zellen des Hodenkrebses vernichtet werden. Danach erhalten Sie sogenannte Wachstumsfaktoren, die die Blutbildung anregen, sodass genügend Stammzellen gewonnen werden können. Etwa sieben bis zehn Tage nach Ende der normal dosierten Chemotherapie können die Stammzellen aus dem Blut herausgefiltert werden. Dies geschieht in der Blutbank des behandelnden Krankenhauses.
Daran schließt sich die Hochdosis-Chemotherapie an. Am zweiten Tag nach Ende dieser Therapie erhalten Sie ihre eigenen Stammzellen über die Vene zurück (autologe Stammzelltransplantation). Im Laufe von acht bis zwölf Tagen wandern die Stammzellen über die Blutbahn ins Knochenmark, siedeln sich dort an und bilden neues Blut. Durch die erneute Gabe von Wachstumsfaktoren wird die Bildung neuer Blutzellen aus diesen Stammzellen beschleunigt.
Nebenwirkungen der Hochdosis-Therapie
Eine Hochdosis-Therapie ist deutlich anstrengender als eine normal dosierte Chemotherapie und auch mit deutlich mehr Nebenwirkungen behaftet. Die starken Medikamente führen dazu, dass kurz nach der Behandlung die Zahl der weißen Blutkörperchen und Blutplättchen stark absinkt und der Betroffene sehr anfällig für Infektionen ist.
Hinweis: Deshalb ist bei der Hochdosis-Therapie bei Hodenkrebs ein Krankenhausaufenthalt von etwa drei Wochen notwendig, und es müssen auch besondere Vorsichtsmaßnahmen getroffen werden, um den Kranken vor Infektionen zu schützen.
In dieser Phase entzünden sich häufig auch die Schleimhäute verstärkt, sodass das Essen Ihnen Schmerzen bereiten kann. Dann können Sie über die Vene mit Flüssigkeit und Kalorien versorgt werden (parenterale Ernährung).
Etwa zehn bis zwölf Tage nach der Stammzellrückgabe ist die schlimmste Zeit überstanden, und das Knochenmark hat sich so weit erholt, dass es wieder ausreichend Blutzellen bilden kann. Dann nimmt auch die Infektionsgefahr wieder ab. Ist die Zahl der Blutplättchen beziehungsweise der roten Blutkörperchen noch zu gering, kann eine entsprechende Transfusion helfen.
Eine Hochdosis-Therapie wird ebenso wie eine normale Chemotherapie in der Regel mehrmals durchgeführt.
Strahlentherapie (Radiotherapie)
Eine weitere Therapieoption bei Hodenkrebs ist die Strahlentherapie, auch Radiotherapie genannt. Dabei wird der Tumor mit Strahlen behandelt, welche die Tumorzellen abtöten und den Betroffenen heilen sollen.
Neben den allgemeinen Nebenwirkungen der Strahlentherapie kann es bei der Hodenkrebs-Behandlung zu Darmbeschwerden kommen, wenn der Darm im Bestrahlungsfeld liegt. Wenn Sie Darmbeschwerden haben, essen Sie eine leichte, wenig blähende Kost.
Was können Sie tun, um die Bestrahlung besser zu vertragen?
- Günstig ist eine leichte, möglichst wenig blähende Kost. Meiden Sie während der Bestrahlungswochen rohes Obst oder Gemüse und Salate, ebenso fette, scharf gebratene oder stark gewürzte Speisen. Besser sind hingegen gekochtes Gemüse, Kartoffeln, Teigwaren und Reis.
- Bei Durchfall ist es wichtig, dass Sie ausreichend trinken und eventuell Spurenelemente zu sich nehmen.
Hinweis: Informieren Sie bitte Ihren Arzt, wenn der Durchfall stärker wird, damit er entsprechende Gegenmaßnahmen einleiten kann. Insbesondere bei der Kombination aus Chemotherapie und Strahlentherapie kann verstärkt Durchfall auftreten.
Immuntherapie
Die Immuntherapie gehört bei Hodenkrebs nicht zum aktuellen therapeutischen Standard.
Lindernde (palliativmedizinische) Behandlung
Ist der Hodenkrebs so weit fortgeschritten, dass er nicht mehr heilbar ist, kann die lindernde (palliative) Behandlung für die Betroffenen noch sehr viel tun, damit es ihnen in der ihnen verbleibenden Lebenszeit gutgeht.
Unkonventionelle Behandlungsmöglichkeiten
Neben schulmedizinischen Methoden werden zur Hodenkrebs-Behandlung auch komplementäre und alternative Therapiemethoden angeboten. Worin unterscheiden sich diese und auf was sollten Sie bei diesen Verfahren achten? Das erfahren Sie im Text „Unkonventionelle Behandlungsmöglichkeiten“.
Sexualität und Fruchtbarkeit bei Hodenkrebs
Hodenkrebs ist eine Krebserkrankung junger Männer. Deshalb wird sich Ihnen vermutlich in dieser Zeit die Frage aufdrängen, ob und inwieweit Ihre Erkrankung beziehungsweise deren Behandlung Ihre Sexualität und Ihre Fruchtbarkeit beeinflussen kann. Sprechen Sie Ihren Arzt ganz offen darauf an.
Hodenkrebs betrifft meist nur eienn Hoden, der im Rahmen der Therapie in der Regel operativ entfernt wird. Der andere Hoden produziert normalerweise eine ausreichende Menge des männlichen Geschlechtshormons Testosteron.
Wichtig: Aus diesem Grund ist die Sexualität in aller Regel nicht beeinträchtigt, und auch die Zeugungsfähigkeit bleibt erhalten.
Allerdings kann es sein, dass die Hoden schon zum Zeitpunkt der Erkrankung nur noch eingeschränkt Spermien bilden können. Im Laufe des weiteren Lebens kann dann auch die Fähigkeit abnehmen, das männliche Geschlechtshormon Testosteron herzustellen.
Beim sehr selten auftretenden beidseitigen Hodenkrebs kann es erforderlich sein, dass beide Hoden entfernt werden müssen. Vor einem solchen Eingriff ist jedoch stets zu überprüfen, ob durch eine Tumorausschälung Teile des Hodengewebes und damit eine Restfunktion des Hodengewebes erhalten werden können (Hodenteilresektion). Das gilt auch für den Fall, dass nur ein Hoden vorliegt.
Hinweis: Sollten beide Hoden oder der Einzelhoden wegen ihres Tumorbefalls entfernt werden müssen, kann der Mann keine Samenzellen mehr bilden und demzufolge auch keine Kinder mehr zeugen.
Manche Männer fühlen sich nach diesem Eingriff nicht mehr als ganzer Mann. Andere befürchten zu verweiblichen, denn die fehlenden Hormone führen dazu, dass zum Beispiel der Bartwuchs nachlässt und ähnliche Beschwerden, wie eine Frau sie in den Wechseljahren hat (Hitzewallungen, Schweißausbrüche, Stimmungsschwankungen), auftreten. Durch das Fehlen von Testosteron werden beim betroffenen Mann das sexuelle Verlangen und die Erektionsfähigkeit nachlassen.
Hinweis: Diese Nebenwirkungen lassen sich dadurch verhindern, dass das fehlende Hormon Testosteron beim Mann dauerhaft ersetzt wird.
Die Behandlung mit Testosteron erfolgt mit dem natürlichen Hormon, das heutzutage in Form von Gelpräparaten, Pflastern, Tabletten oder Depotspritzen zur Verfügung steht. Dadurch können normale Testosteron-Werte im Blut erreicht werden.
Fragen Sie Ihren Arzt vor der Hodentumoroperation auf jeden Fall, ob es grundsätzlich möglich ist, dass Teile eines Hodens erhalten bleiben können.
Die Ärzte in spezialisierten urologischen Abteilungen sind in diesen Techniken bei Hodenkrebs besonders geübt und können in vielen Fällen verhindern, dass die Betroffenen für den Rest ihres Lebens Testosteron einnehmen müssen.
Eine eventuell notwendige umfangreichere Operation, bei der zugehörige Lymphknoten im Bauchraum entfernt werden, kann unter Umständen wichtige Nerven schädigen, die für den Samenerguss benötigt werden. Der Samenerguss erfolgt dann nicht durch die Harnröhre nach außen, sondern in die Blase. Das sexuelle Empfinden oder die Erektionsfähigkeit werden dadurch jedoch nicht gemindert.
Andere Behandlungsmethoden beim Hodentumor, wie Chemotherapie oder Bestrahlung im Beckenbereich, können die Samenproduktion im noch vorhandenen Hoden beeinflussen. Wie stark diese Beeinträchtigung ausfällt und ob sie nur vorübergehend oder dauerhaft ist, hängt davon ab, wie intensiv die jeweilige Behandlung von Hodenkrebs ist. Dies ist im Einzelfall nicht immer vorhersehbar.
Fruchtbarkeit vor der Hodenkrebs-Behandlung untersuchen
Bei etwa der Hälfte der Betroffenen ist bereits vor jeder Behandlung von Hodenkrebs die Samenproduktion beeinträchtigt. Es ist sinnvoll, dies vor Beginn der Hodenkrebs-Therapie zu untersuchen, am besten an der Probe eines Samenergusses. Möglicherweise sind Sie aber, nachdem Sie von Ihrer Erkrankung erfahren haben, zunächst psychisch dazu nicht in der Lage. Dann lässt sich zumindest das Hormon im Blut bestimmen, das die Samenproduktion steuert. Ist der Wert des Follikel-stimulierenden Hormons (FSH) erhöht, kann das darauf hinweisen, dass die Samenproduktion eingeschränkt ist.
Weitere Informationen erhalten Sie im Artikel "Kinderwunsch und Krebs".
Kryokonservierung von Sperma bei Hodenkrebs
Noch bevor mit der Hodenkrebs-Behandlung begonnen wird, ist es sinnvoll, dass Sie sich mit der Frage auseinandersetzen, ob Sie vielleicht vorsorglich Sperma konservieren lassen wollen, mit dem später eine künstliche Befruchtung vorgenommen werden kann. Selbst wenn Familienplanung für Sie zum jetzigen Zeitpunkt noch gar kein Thema ist: Es könnte sein, dass Sie unter Umständen später bedauern, diesen Schritt nicht getan zu haben.
Informieren Sie sich hierzu im Artikel "Kinderwunsch und Krebs".
Rehabilitation und Nachsorge
Rehabilitation und Nachsorge sind wesentliche Bestandteile der onkologischen Versorgung nach Hodenkrebs. Rehabilitationskliniken, Fach- und Hausarzt betreuen und begleiten Betroffene nach der stationären oder ambulanten Akutversorgung. Viele wenden sich zusätzlich auch an eine Selbsthilfegruppe.
Rehabilitation
Wenn die erste Behandlungsphase (Primärbehandlung) des Hodenkrebses – also Operation und/oder medikamentöse Tumortherapie und/oder Strahlentherapie – beendet ist, beginnt die nächste Phase: die Rehabilitation.
Ausführliche Informationen erhalten Sie im Text „Rehabilitation".
Selbsthilfegruppen
Sie können bereits während der Behandlungszeit Kontakt zu einer Selbsthilfegruppe aufnehmen oder aber erst, wenn Ihre Therapie abgeschlossen ist. Wenn Ihnen Ihr Arzt oder das Pflegepersonal im Krankenhaus bei der Suche nach einer Selbsthilfegruppe nicht helfen kann, wenden Sie sich an das INFONETZ KREBS der Deutschen Krebshilfe.
Nachsorge
Eins der Ziele der Nachsorge bei Hodenkrebs ist es, rechtzeitig zu erkennen, wenn die Krankheit wieder auftritt (Tumorrezidiv). Etwa bei fünf Prozent aller Männer mit Hodenkrebs entsteht ein zweiter Tumor im anderen Hoden, dem sogenannten Gegenhoden. Meist liegen zwischen der ersten und der zweiten Diagnose weniger als fünf Jahre, im sehr seltenen Einzelfall können bis zu zehn Jahre vergehen.
Bei den Nachsorgeuntersuchungen bei Hodenkrebs geht es daher auch um Früherkennung: Ein Rückfall wird entdeckt, noch bevor er Beschwerden verursacht, und kann meistens rechtzeitig und somit erfolgreich behandelt werden.
Wichtig: Führen Sie daher auch nach der Therapie des Hodenkrebses weiterhin die Selbstuntersuchung der Hoden durch.
Ausführliche Informationen erhalten Sie im Text „Nachsorge“.
Weitere Informationen
Letzte Aktualisierung
- Wissenschaftliche Überarbeitung März 2023
Text und Redaktion
- Sandra von dem Hagen, Stiftung Deutsche Krebshilfe
- Dr. Désirée Maßberg, Stiftung Deutsche Krebshilfe
- Gabriela Wolff-Bosio, Stiftung Deutsche Krebshilfe
Medizinische Beratung
Prof. Dr. med. Mark Schrader
Chefarzt für Urologie
Helios Klinikum Berlin-Buch
Schwanebecker Chaussee 50
13125 Berlin
Univ.-Prof. Dr. med. Boris Hadaschik
Direktor der Klinik und Poliklinik für Urologie, Kinderurologie und Uroonkologie
Universitätsklinikum Essen (AöR)
Hufelandstraße 55
45147 Essen
Dr. med. Lukas Püllen
Oberarzt der Klinik für Urologie, Kinderurologie und Uroonkologie
Universitätsklinikum Essen (AöR)
Hufelandstraße 55
45147 Essen
Quellen
Zur Erstellung dieses Textes wurden die nachstehend aufgeführten Informationsquellen herangezogen:
- Nicol D, Berney D, Boormans J L, et al. EAU Guidelines on Testicular Cancer. European Association of Urology 2023
- Dieckmann K-P, Ruf C G, et al. Nachsorge von Hodentumoren in der urologischen Praxis – historische Entwicklung und aktuelle Aspekte. Best practice Onkologie 2022, 17:606-616
- Krebs in Deutschland für 2017/2018. 13. Ausgabe. Robert Koch-Institut und die Gesellschaft der epidemiologischen Krebsregister in Deutschland e. V. (Hrsg.), Berlin, 2021
- „Leitlinienprogramm Onkologie“ der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e. V., der Deutschen Krebsgesellschaft e. V. und der Deutschen Krebshilfe, Interdisziplinäre S3-Leitlinie für die Diagnostik, Therapie und Nachsorge der Keimzelltumoren des Hodens, Version 1.1, 2020, AWMF-Registernummer: 043/049
- Dieckmann KP et al. Serum Levels of MicroRNA-371a-3p (M371 Test) as a New Biomarker of Testicular Germ Cell Tumors: Results of a Prospective Multicentric Study. J Clin Oncol 2019, 37: 1412-1423
Benötigen Sie Hilfe?
Das INFONETZ KREBS steht Betroffenen nach einer Krebsdiagnose bei! Eine persönliche, kostenfreie Krebsberatung erhalten Sie montags bis freitags von 8 bis 17 Uhr unter der Telefonnummer 0800 / 80 70 88 77 oder per E-Mail: krebshilfe@infonetz-krebs.de.




