SPEISERÖHRENKREBS
An Speiseröhrenkrebs erkranken in der Bundesrepublik Deutschland laut Robert Koch-Institut Berlin jedes Jahr 7.380 Menschen; davon 5.660 Männer und 1.720 Frauen. Das mittlere Erkrankungsalter liegt für Männer bei 68 Jahren, für Frauen bei 72 Jahren. Von der absoluten Zahl der Erkrankungen her ist das Ösophaguskarzinom im Vergleich zu anderen damit eher selten. Es weist allerdings deutliche Zuwachsraten auf.
Inhaltsverzeichnis
Speiseröhrenkrebs – Was sind die Ursachen?
Die Ursachen für Speiseröhrenkrebs sind nicht eindeutig geklärt. Wissenschaftliche Untersuchungen haben aber einige Faktoren nachweisen können, die das Erkrankungsrisiko für ein Ösophaguskarzinom erhöhen. Dazu gehören etwa Rauchen und Alkohol.
Krebs ist der Überbegriff für bösartige Neubildungen beziehungsweise Tumoren, die aus veränderten Zellverbänden entstehen. Diese Veränderung ist der entscheidende Schritt von einer normalen Zelle zu einer bösartigen Tumorzelle. Sie vermehrt sich dann ungehindert, bis schließlich viele Millionen Zellen eine Geschwulst bilden. Schreitet die Erkrankung weiter fort, können Tumorzellen dann auch in benachbarte Gewebe und Organe wandern und dort Tochtergeschwülste (Metastasen) bilden.
Risikofaktoren für Speiseröhrenkrebs: Alkohol, Nikotin, vitaminarme Ernährung
Trotz intensiver Forschungen ist es bisher nicht gelungen, eindeutige Ursachen für ein Speiseröhrenkarzinom aufzudecken. Es konnte jedoch ein klarer Zusammenhang zwischen Plattenepithelkarzinomen und dem individuellen Lebensstil festgestellt werden: Dazu gehören ein erhöhter Alkohol- und Nikotinkonsum und auch die Art der Ernährung. So erhöht vitaminarme Ernährung kombiniert mit Alkohol und Rauchen das Risiko für ein Ösophaguskarzinom deutlich.
Hinweis: Ein besonders hohes Risiko für Speiseröhrenkrebs entsteht durch die Kombination von Alkohol und Rauchen: Etwa 75 Prozent aller Betroffenen mit Plattenepithelkarzinom trinken verstärkt Alkohol und rauchen.
Für das Adenokarzinom konnte der Zusammenhang zwischen Alkohol, Rauchen und einem erhöhten Erkrankungsrisiko nicht so eindeutig aufgezeigt werden.
Risikofaktor für Speiseröhrenkrebs: Säurerückfluss (Reflux)
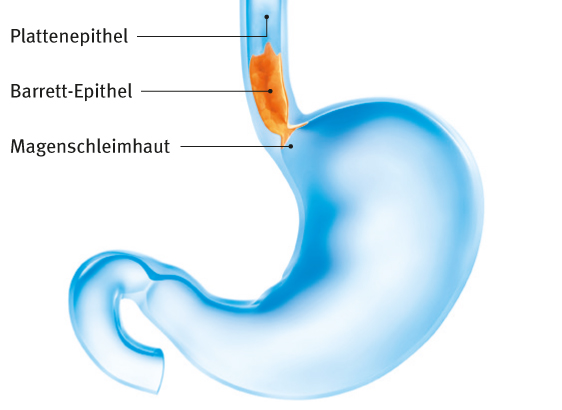
Das Adenokarzinom der Speiseröhre hat im Wesentlichen eine andere Ursache. Zunehmend mehr Menschen leiden an einem gesteigerten Säure- und zum Teil auch Gallerückfluss (Reflux) aus dem Magen, bei dem oft Sodbrennen auftritt. Dieser Reflux schädigt über Jahre hinweg die Zellen in der unteren Speiseröhre. Der Körper ersetzt in der Folge die zerstörten Zellen durch eine weniger säureempfindliche Schleimhaut (Zylinderepithel).
Durch diese Zellveränderung entsteht eine innen verkürzte Speiseröhre, der Endobrachyösophagus oder auch Barrett-Ösophagus, benannt nach dem englischen Chirurgen Norman R. Barrett, der diese Veränderung zum ersten Mal beschrieb.
Es ist heute wissenschaftlich anerkannt, dass diese refluxbedingten Zellveränderungen in der unteren Speiseröhre eine Vorstufe (Präkanzerose) für Speiseröhrenkrebs sind. Betroffene mit Endobrachyösophagus haben ein etwa 50-fach höheres Risiko, Speiseröhrenkrebs zu bekommen, als Menschen ohne diesen Zellumbau.
Tipp: Eine Refluxerkrankung durch Rückfluss von Magensäure in die Speiseröhre muss konsequent durch säurehemmende Medikamente behandelt werden. Wenn Sie unter Sodbrennen leiden, sprechen Sie Ihren Arzt darauf an.
Dauert die Erkrankung länger, sind regelmäßige Magenspiegelungen (Gastroskopie) wichtig, um frühzeitig Vorboten einer möglichen Krebsentwicklung am Übergang Magen / Speiseröhre feststellen zu können.
Hinweis: Bei keinem anderen bösartigen Tumor nehmen die Erkrankungszahlen zurzeit so stark zu wie beim Adenokarzinom der Speiseröhre.
Das weist darauf hin, dass mehr Menschen unter Säurerückfluss aus dem Magen und infolgedessen unter Sodbrennen leiden. Woran könnte das liegen? Es gibt wissenschaftliche Hinweise, dass übergewichtige Menschen – insbesondere die, deren Übergewicht im Bauchbereich angesiedelt ist – häufiger unter Sodbrennen leiden als normalgewichtige. Da in Deutschland immer mehr Menschen übergewichtig sind – und daher Sodbrennen haben –, wäre das auch eine Erklärung für die steigenden Erkrankungszahlen dieser Form von Speiseröhrenkrebs.
Eine Verbindung zwischen Übergewicht und Adenokarzinomen der Speiseröhre lässt sich auch aus dem Ernährungsmuster – also aus dem, was Sie essen, in welcher Menge Sie es essen und wie Sie die Nahrung zubereiten – ableiten: So begünstigt zum Beispiel ein hoher Fettkonsum den Säurerückfluss. Auch wer wenig Gemüse und Früchte und dementsprechend wenig Vitamine isst, erhöht sein Risiko, an Speiseröhrenkrebs zu erkranken.
Weiterführende Informationen
Umfangreiche Informationen zur Krebsprävention durch gesunde Ernährung enthält die Broschüre „Gesunden Appetit! – Vielseitig essen – gesund leben” (PDF) der Deutschen Krebshilfe.
Abzugrenzen vom Speiseröhrenkrebs sind die im Mageneingang (Kardia) wachsenden sogenannten Kardiakarzinome. Sie werden meist behandelt, indem der obere Teil des Magens oder der komplette Magen und der untere Teil der Speiseröhre entfernt werden. Zur Behandlung und Nachsorge von Magenkrebs gibt es bei der Deutschen Krebshilfe die Broschüre „Magenkrebs – Die blauen Ratgeber 7” (PDF).
Aufbau der Speiseröhre
Alles, was wir essen und trinken, wird durch die Speiseröhre in den Magen befördert. Wie ist die Speiseröhre aufgebaut und wie funktioniert sie?
Alle Speisen werden zunächst im oberen Magen-Darm-Trakt (Gastrointestinaltrakt) auf die Aufnahme (Resorption) vorbereitet: Im Mund wird die Nahrung zerkaut und zerkleinert und durch den Speichel angedaut. Die Schluckbewegung befördert diese Masse in die Speiseröhre und Muskelbewegungen von dort weiter in den Magen. Dieser speichert die geschluckte Speise, vermischt sie mit Magensaft und gibt sie nach und nach in den Darm ab.
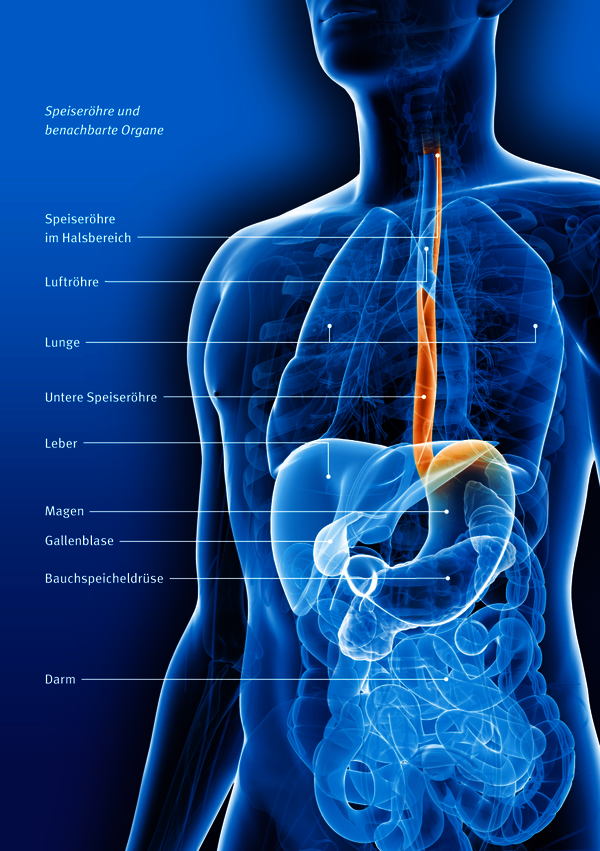
Die Speiseröhre liegt im Halsbereich und im oberen Brustkorb direkt hinter der Luftröhre und vor der Wirbelsäule. Im mittleren und unteren Brustkorb befindet sie sich direkt hinter dem Herz. Man unterteilt die Speiseröhre in einen Halsteil, einen langen Abschnitt im Brustkorb und einen kurzen Teil im Oberbauch.
Die Speiseröhre selbst ist ein etwa 25 Zentimeter langer Muskelschlauch, der einen Durchmesser von etwa einem Zentimeter hat und innen mit Schleimhaut ausgekleidet ist. Am oberen Eingang und am Übergang zum Magen befindet sich jeweils ein Schließmuskel, der sich beim Schlucken öffnet und schließt. Der untere Schließmuskel der Speiseröhre (unterer Ösophagussphinkter) verhindert, dass Mageninhalt und Magensäure in die Speiseröhre zurückfließen. Er befindet sich etwa auf der Höhe, auf der der Ösophagus durch das Zwerchfell tritt, das die Organe des oberen Brustkorbs von denen des Bauchraums abgrenzt.
Verschiedene Formen von Speiseröhrenkrebs
Grundsätzlich kann man Speiseröhrenkrebs in der feingeweblichen Untersuchung in zwei unterschiedliche Formen aufteilen: in die Plattenepithelkarzinome und in die Adenokarzinome. Letztere entstehen meist im mittleren Bereich der Speiseröhre, treten heute häufiger auf und nehmen weiter zu. Plattenepithelkarzinome haben ihren Ursprung in den Deckzellen (Epithelien) der Speiseröhrenschleimhaut. Sie können in der ganzen Speiseröhre und auch im Halsbereich auftreten. Die Häufigkeit dieser Form von Speiseröhrenkrebs nimmt eher ab.
Speiseröhrenkrebs: Symptome
Die Symptome von Speiseröhrenkrebs sind zu Beginn der Erkrankung so allgemein und uncharakteristisch, dass sie auch eine ganz andere Ursache haben können. Deshalb ist es wichtig, dass Sie bei bestimmten Symptomen frühzeitig zu Ihrem Arzt gehen. Er kann untersuchen, woran es liegt – und die nächsten Schritte einleiten.
Alles, was wir essen, muss den Weg durch die Speiseröhre nehmen. Eins der häufigen Speiseröhrenkrebs-Symptome sind daher Schluckbeschwerden (Dysphagie), die anfangs nur bei fester Nahrung, später auch bei weichen und flüssigen Lebensmitteln auftreten.
Gehen Sie bei diesen Anzeichen zu Ihrem Arzt
- Ungewöhnliches Würgen beim Schlucken von Speisen, die Sie normalerweise problemlos schlucken können
- Schmerzhafte Krämpfe der Speiseröhre
- Häufige Verdauungsstörungen nach den Mahlzeiten
- Sodbrennen (Reflux)
- Gewichtsverlust, Schmerzen und Heiserkeit als späte Symptome für Speiseröhrenkrebs
Tipp: Achten Sie in Ihrem eigenen Interesse auf derartige Symptome von Speiseröhrenkrebs und nehmen Sie diese ernst. Eine frühe Diagnose ist für eine erfolgreiche Behandlung der Krankheit lebenswichtig.
Hinweis: Wenn Sie wissen, dass Sie einen Barrett-Ösophagus haben, lassen Sie nach Rücksprache mit Ihrem Arzt jährlich eine Speiseröhren- / Magenspiegelung machen. damit können Veränderungen der Speiseröhrenschleimhaut rechtzeitig erfasst und behandelt werden.
In frühen Stadien kann der Speiseröhrenkrebs meist durch eine lokale Therapie oder Operation entfernt und damit geheilt werden. Leider gibt es noch keinen einfachen Test zur Früherkennung. Bedauerlicherweise ist bei vielen Betroffenen die Krebserkrankung zum Zeitpunkt der Diagnose schon so weit fortgeschritten, dass die ursprüngliche Geschwulst (Primärtumor) bereits Tochtergeschwülste (Metastasen) gebildet hat. Aber selbst, wenn das Ösophaguskarzinom fortgeschritten ist, kann eine rasche Diagnose dazu beitragen, die Überlebenschance zu erhöhen und die verbleibende Lebensspanne erträglich und lebenswert zu gestalten.
Diagnose von Speiseröhrenkrebs
Eine frühzeitige Diagnose von Speiseröhrenkrebs ist wichtig, denn je früher eine bösartige Erkrankung erkannt wird, desto besser sind in vielen Fällen die Heilungs- und Überlebenschancen. Allerdings haben viele Menschen haben Angst davor, in eine medizinische Mühle zu geraten, wenn sie den Verdacht haben, dass sie an Krebs erkrankt sein könnten. Deshalb schieben sie den Besuch beim Arzt immer weiter hinaus. So verständlich diese Angst auch ist: Es ist wichtig, dass Sie möglichst bald zum Arzt gehen.
In den vergangenen Jahren hat die Erkennung von Speiseröhrenkrebs große Fortschritte gemacht. Die meisten notwendigen Untersuchungen sind für den Betroffenen nicht oder nur wenig belastend und ungefährlich. Hierzu gehören zum Beispiel die Spiegelung der Speiseröhre und des Magens (endoskopische Verfahren), die endoskopische Ultraschalluntersuchung, die herkömmliche Röntgenkontrastuntersuchung und die Computertomographie.
Die Untersuchungen im Rahmen der Diagnose von Speiseröhrenkrebs sollen folgende Fragen klären
- Haben Sie wirklich einen Tumor der Speiseröhre?
- Ist dieser gut- oder bösartig?
- Welche Krebsart ist es genau?
- Wo sitzt das Ösophaguskarzinom?
- Wie ist Ihr Allgemeinzustand?
- Wie weit ist die Erkrankung fortgeschritten? Gibt es Metastasen?
- Mit welcher Behandlung kann für Sie der beste Erfolg erreicht werden?
- Welche Behandlung kann Ihnen zugemutet werden?
Hinweis: Eine Behandlung von Speiseröhrenkrebs lässt sich nur dann sinnvoll planen, wenn vorher genau untersucht worden ist, woran Sie leiden.
Dabei haben die einzelnen Untersuchungen zwei Ziele: Sie sollen den Verdacht, dass Sie an einem Ösophaguskarzinom erkrankt sind, bestätigen oder ausräumen. Wenn sich der Verdacht bestätigt, müssen Ihre behandelnden Ärzte ganz genau feststellen, wo der Tumor in der Speiseröhre sitzt, wie groß er ist, aus welcher Art von Zellen er besteht und ob er vielleicht schon Tochtergeschwülste gebildet hat.
Ihr Arzt wird Ihnen erklären, welche Untersuchungen notwendig sind, um die Diagnose Speiseröhrenkrebs zu sichern. Meist wird es mehrere Tage oder sogar Wochen dauern, bis alle Untersuchungen abgeschlossen sind und die Ergebnisse vorliegen. Werden Sie dabei nicht ungeduldig, denn je gründlicher Sie untersucht werden, desto genauer kann die weitere Behandlung des Speiseröhrenkarzinoms für Sie festgelegt werden.
Wenn alle Ergebnisse vorliegen, wird Ihre Behandlung geplant. Ihr Arzt wird Ihnen genau erklären, welche Möglichkeiten es gibt, wie sich die Behandlung von Speiseröhrenkrebs auf Ihr Leben auswirkt und mit welchen Nebenwirkungen Sie rechnen müssen. Die endgültige Entscheidung über Ihre Behandlung werden Sie gemeinsam mit den behandelnden Ärzten treffen. Dabei ist es von Anfang an wichtig, dass sich ein vertrauensvolles Patienten-Arzt-Verhältnis entwickelt.
Tipp: Fühlen Sie sich allerdings bei Ihrem behandelnden Arzt nicht gut aufgehoben oder möchten Sie, dass ein anderer Arzt die vorgeschlagene Behandlung bestätigt, dann scheuen Sie sich nicht, eine zweite Meinung bei einem anderen (Fach-)Arzt einzuholen. Diese steht Ihnen unter bestimmten Umständen laut Patientenrechtegesetz zu.
Ihre Krankengeschichte (Anamnese)
Im Rahmen der Diagnose von Speiseröhrenkrebs wird Ihr Arzt in einem ausführlichen Gespräch nach Ihren aktuellen Beschwerden fragen und wie lange Sie diese schon haben. Er wird sich auch danach erkundigen, welche Krankheiten Sie früher bereits hatten und welche Sie vielleicht im Augenblick gerade haben. Auch Faktoren, die Ihr Risiko für Speiseröhrenkrebs erhöhen, sind für ihn wichtig. Denken Sie daran, dass Sie Ihrem Arzt sagen, welche Medikamente Sie einnehmen, auch ergänzende Mittel, die Ihnen kein Arzt verordnet hat (zum Beispiel Johanniskraut, Ginkgopräparate oder grüner Tee). Denn diese Substanzen können Nebenwirkungen oder Wechselwirkungen mit anderen Medikamenten gegen Speiseröhrenkrebs verursachen.
Tipp: Vielleicht machen Sie sich vor dem Arztbesuch schon ein paar Notizen, damit Sie in dem Gespräch auch an alles denken.
Beschreiben Sie Ihrem Arzt all Ihre Beschwerden und Vorerkrankungen. Selbst Einzelheiten, die Ihnen unwichtig erscheinen, können für Ihren Arzt wichtig sein. Dazu gehören auch Informationen darüber, ob Sie vielleicht in Ihrem Beruf Faktoren ausgesetzt sind, die das Risiko für Speiseröhrenkrebs erhöhen können. Der Arzt wird Sie aber auch nach bestimmten Dingen fragen und sich so ein umfassendes Bild machen.
Hinweis: Auch wenn ein Ösophaguskarzinom kein medizinischer Notfall ist: Sollten Sie typische Speiseröhrenkrebs-Symptome haben und deshalb der Verdacht bestehen, dass Sie ein Speiseröhrenkarzinom haben, sollte Ihr Arzt schnell weitere Untersuchungen veranlassen, damit die Behandlung beginnen kann.
Blutuntersuchungen
Bei der Diagnose von Speiseröhrenkrebs ist Ihr Blut eine wichtige Informationsquelle: Es gibt zum Beispiel Auskunft über Ihren Allgemeinzustand und über die Funktion einzelner Organe. Diese Informationen braucht der behandelnde Arzt unter anderem, um die Narkose für die Operation von Speiseröhrenkrebs vorzubereiten.
Spiegelung der Speiseröhre (Ösophagoskopie)
Bei der Spiegelung der Speiseröhre (Ösophagoskopie) und des Magens (Gastroskopie) „schlucken” Sie einen biegsamen, weichen Schlauch, der mit einer Lichtquelle und einer Lupe ausgestattet ist (Endoskop). Das Bild wird auf einem Videoschirm gezeigt. Der Arzt kann mit dieser Technik in Ihre Speiseröhre und in Ihren Magen schauen. Während der Untersuchung kann er auch mit einer kleinen Zange, die über einen Kanal im Inneren des Schlauches vorgeschoben wird, Gewebeproben (Biopsie) entnehmen, die dann unter dem Mikroskop feingeweblich (histologisch) auf Tumorzellen hin untersucht werden.
Hinweis: Die Biopsie ist ein wichtiges Untersuchungsverfahren. Sie brauchen keine Angst zu haben, dass bei der Entnahme Tumorzellen ausgeschwemmt werden, die dann Metastasen bilden.
Ultraschalluntersuchung (Sonographie)
Zur Diagnose von Speiseröhrenkrebs kommen verschiedene Formen der Ultraschalluntersuchung zum Einsatz.
Kombiniert wird zum Beispiel die Spiegelung und der Ultraschall (Endosonographie). Dabei führt der Arzt in den Schlauch des Endoskops einen Ultraschallkopf ein. Im Gegensatz zur herkömmlichen Ultraschalluntersuchung von außen durch den Brustkorb und die Bauchdecke hat die endoskopische Form von innen den Vorteil, dass der Arzt die Speiseröhrenwand vollkommen ungehindert betrachten kann. Mit der Endosonographie lässt sich mit hoher Sicherheit (etwa 85 Prozent) feststellen, wie tief der Tumor in die Wandschichten der Speiseröhre eingedrungen ist. Auch vergrößerte Lymphknoten lassen sich darstellen.
Mit der normalen Ultraschalltechnik von außen kann der Arzt in Ihren Bauch (Abdomen) hineinsehen und innere Organe wie Leber, Nieren, Nebennieren, Milz und Lymphknoten betrachten. Manche Veränderungen, die er auf dem Bildschirm erkennen kann, können darauf hinweisen, dass ein Tumor vorhanden ist. Lymphknoten können vergrößert sein, weil sie entzündet sind oder Krebszellen eingewandert sind. Ultraschallaufnahmen zeigen auch diese Veränderungen gut.
Computertomographie (CT)
Die Computertomographie ist im Rahmen der Diagnose von Speiseröhrenkrebs eine spezielle Röntgenuntersuchung, mit deren Hilfe der Operateur wichtige Hinweise darüber erhält, ob er den Tumor der Speiseröhre entfernen kann und wie umfangreich die Operation sein wird.
Kernspintomographie (MRT)
Die Kernspintomographie (auch Magnetresonanztomographie, MRT, genannt) liefert ähnliche Bilder wie die CT. Beim Speiseröhrenkrebs wird sie aber nur für spezielle Fragestellungen eingesetzt.
Positronenemissionstomographie (PET)
Die Positronenemissionstomographie (PET) ist ein bildgebendes Verfahren, das die Stoffwechselaktivität der Zellen sichtbar macht. Mit der PET lassen sich beispielsweise Gewebe mit besonders aktivem Stoffwechsel von solchen mit weniger aktiven Zellen unterscheiden. Da Krebszellen schnell wachsen, benötigen sie meist viel Energie. Sie nehmen zum Beispiel Traubenzucker oder Sauerstoff oft viel rascher auf als gesundes Gewebe. Ein Stoff mit chemisch veränderten Molekülen, die der Körper bei vielen Stoffwechselprozessen umsetzt oder als Energiequelle braucht (Tracer, engl. to trace = ausfindig machen), wird mit einer leicht radioaktiven Substanz beladen. Die Spur dieser kleinsten Teilchen wird durch die besondere Technik der PET sichtbar. Auf diese Weise lassen sich auch Tochtergeschwülste besser erkennen. Manche Tumoren der Speiseröhre zeigen jedoch keine erhöhte Stoffwechselaktivität. Dann hilft eine PET-Untersuchung bei der Diagnose eines Ösophaguskarzinoms nicht weiter.
Zudem kann auch entzündetes Gewebe eine erhöhte Stoffwechselaktivität haben und somit vermehrt Tracer anreichern. Eine PET alleine reicht daher nicht aus, um Krebs festzustellen. Heute wird das Bild der PET-Untersuchung daher oft mit der Computertomographie kombiniert zur PET-CT.
Skelettszintigraphie
Eine Skelettszintigraphie, auch Knochenszintigraphie, kann Tumorabsiedlungen in den Knochen (Knochenmetastasen) darstellen. Dafür wird Ihnen ein schwach radioaktives Kontrastmittel gespritzt, das sich auf charakteristische Weise in Veränderungen der Knochen anreichert. Röntgenaufnahmen zeigen dann, ob tatsächlich Knochen befallen sind beziehungsweise ob die Metastasen operiert oder bestrahlt werden müssen, um einem Knochenbruch (Fraktur) vorzubeugen.
Klassifikation und Stadieneinteilung von Speiseröhrenkrebs
Der Körper eines Menschen besteht aus sehr vielen unterschiedlichen Geweben und Zellen. Dementsprechend unterschiedlich ist auch das bösartige Wachstum eines Tumors. Für die Behandlung von Speiseröhrenkrebs ist es wichtig, den genauen Steckbrief Ihrer Erkrankung zusammenzustellen.
Dazu gehören die Informationen darüber, zu welchem Zelltyp der Speiseröhrenkrebs gehört, wie bösartig er ist, wie schnell er wächst, ob er bereits die Organgrenzen überschritten oder sich sogar im Körper ausgebreitet hat.
Hinweis: Es ist sehr wichtig, diese Einzelheiten genau zu kennen. Erst dann lässt sich eine Behandlung zusammenstellen, die für Sie und den Verlauf Ihrer Erkrankung am besten geeignet ist.
Für die Wahl der Behandlung von Speiseröhrenkrebs ist es sinnvoll, danach zu unterscheiden, ob Sie an einem Plattenepithelkarzinom oder einem Adenokarzinom erkrankt sind, und wo genau sich der Tumor der Speiseröhre befindet (Lokalisation).
Die Klassifikation der Plattenepithelkarzinome richtet sich danach, wo der Tumor sitzt: unterhalb der Luftröhrenaufteilung, mit Bezug zur Luftröhre oder im Halsbereich. Die Einteilung der Adenokarzinome der unteren Speiseröhre hängt davon ab, wie nah oder entfernt sie zum Mageneingang liegen. Die genaue Tumorlokalisation, die für die weitere Therapieplanung von großer Bedeutung ist, wird mit bildgebenden Verfahren (Endoskopie, Computertomographie (CT) und eventuell Röntgen mit Kontrastmittel, dem sogenannten Röntgenkontrastschluck) festgestellt.
Aus den Ergebnissen aller bisher durchgeführten Untersuchungen ermittelt der Arzt das genaue Krankheitsstadium (Staging, Stadieneinteilung) des Ösophaguskarzinoms. Um dieses so zu beschreiben, dass jeder Arzt es richtig einordnen kann, gibt es international einheitliche Einteilungen (Klassifikationen). Bei Speiseröhrenkrebs ist dies die TNM-Klassifikation.
TNM-Klassifikation von Speiseröhrenkrebs
- T (Tumor) beschreibt, wie groß der Primärtumor ist
- N (Nodi = Knoten) beschreibt, ob Lymphknoten befallen sind, wie viele es sind und wo
- M (Metastasen) beschreibt, ob Fernmetastasen vorliegen und wo
Kleine Zahlen, die den Buchstaben jeweils zugeordnet sind, geben an, wie weit sich der Speiseröhrenkrebs bereits ausgebreitet hat.
| Die Bedeutungen für T |
T1 = Tumor auf die Schleimhaut der Speiseröhre begrenzt T1a = Tumor der Mucosa (m) (oberflächliche Schleimhautschicht) T1b = Tumor der Submucosa (sm) (tiefere Schleimhautschicht) T4 = Tumor infiltriert Nachbarstrukturen |
|---|---|
| Die Bedeutungen für N |
N0 = kein Befall von benachbarten Lymphknoten N2 = Befall von 3 – 6 benachbarten Lymphknoten N3 = Befall von mehr als 6 benachbarten Lymphknoten |
| Die Bedeutungen für M | M0 = keine Tochtergeschwülste nachweisbar M1 = Tochtergeschwülste vorhanden |
| Die Bedeutungen für R |
R0 = Kein Residualtumor R1 = Mikroskopischer vom Pathologen beschriebener Resttumor am Schnittrand R2 = Makroskopischer, das heißt sichtbarer, vom Chirurgen belassener Resttumor, etwa wenn der Tumor in lebenswichtige Organe eingewachsen ist und daher nicht komplett entfernt werden kann. |
Ein Ösophaguskarzinom im Frühstadium ohne Lymphknoten- und Fernmetastasierung würde damit zum Beispiel als T1N0M0 beschrieben.
Die Therapie von Speiseröhrenkrebs
Die Behandlung von Speiseröhrenkrebs soll die Erkrankung dauerhaft heilen oder den Tumor der Speiseröhre zumindest in Schach halten. Wenn Speiseröhrenkrebs nicht behandelt wird, breitet er sich aus, streut im Körper Tochtergeschwülste und führt früher oder später zum Tod.
Jede Behandlung von Speiseröhrenkrebs soll den Tumor – und wenn Tochtergeschwülste vorliegen, möglichst auch diese – vollständig entfernen oder vernichten, so dass der Betroffene dauerhaft geheilt ist. Eine solche Behandlung heißt kurative Therapie. Lässt sich dieses Ziel nicht erreichen, versucht man, das Ösophaguskarzinom möglichst lange zu kontrollieren und gleichzeitig die Lebensqualität zu erhalten. Diese Behandlung heißt palliative Medizin.
Hinweis: Leider wird ein Speiseröhrenkarzinom häufig erst festgestellt, wenn die Krankheit sich ausgebreitet hat, weil es meistens erst spät Symptome wie Schluckstörungen verursacht. Dagegen lässt sich ein Tumor der Speiseröhre, der im Frühstadium erkannt wird, so behandeln, dass die Betroffenen wenig belastet und trotzdem geheilt werden können. Die Heilungsrate beim sogenannten Frühkarzinom liegt zum Beispiel bei 80 bis 90 Prozent.
Grundsätzlich stehen als Therapieverfahren bei Speiseröhrenkrebs die endoskopische Tumorentfernung, die Operation, die Strahlentherapie, die Chemotherapie, die Kombination dieser Verfahren (multimodale Therapie) und bei einer fortgeschrittenen Erkrankung lindernde (palliative) Maßnahmen zur Verfügung.
Eine alleinige chirurgische Therapie ist immer dann sinnvoll, wenn die Untersuchungen vor der Operation ergeben haben, dass der Tumor der Speiseröhre wahrscheinlich vollständig entfernt werden kann.
Operation von Speiseröhrenkrebs
Damit eine Operation bei Speiseröhrenkrebs überhaupt durchgeführt werden kann, muss der Betroffene in einem guten Allgemeinzustand sein und sollte keine schweren Begleiterkrankungen haben. Bei der Operation ist der Chirurg bestrebt, das Gewebe des Ösophaguskarzinoms vollständig zu entfernen (R0-Resektion). Dafür ist es besonders wichtig, dass der Tumor noch örtlich begrenzt ist und die Geschwulst mit einem Sicherheitsabstand nach oben, nach unten und zur Seite im gesunden Gewebe herausoperiert werden kann. Das bedeutet, dass der Chirurg nicht nur den Tumor der Speiseröhre selbst, sondern wenn möglich über dessen Grenzen hinaus ein Stück gesundes Gewebe mit entfernt.
So soll sichergestellt werden, dass keine Tumorzellen im Organ zurückbleiben, die zu einer neuen Geschwulst heranwachsen können.
Entfernung der Lymphknoten
Es ist besonders wichtig, dass bei der Operation von Speiseröhrenkrebs auch die Lymphknoten im Lymphabflussgebiet des Ösophaguskarzinoms komplett entfernt werden. Da mit bloßem Auge meist nicht zu erkennen ist, ob ein Lymphknoten befallen ist oder nicht, erfolgt eine sogenannte standardisierte Lymphknotenentfernung (Lymphadenektomie). Sie brauchen nicht zu befürchten, dass sich daraus wesentliche Nachteile ergeben; der Mensch hat viele Lymphbahnen, die den Abfluss der Lymphe um das Operationsgebiet herum sicherstellen.
Verschiedene Operationstechniken
Im Allgemeinen hängt der Umfang der Operation bei Speiseröhrenkrebs heute nicht mehr davon ab, ob ein Plattenepithel- oder Adenokarzinom vorliegt. Wichtig ist vielmehr, wo genau der Tumor der Speiseröhre sitzt und in welchem Stadium er sich befindet. Studien für beide Tumorarten haben gezeigt, dass die Prognose beim Ösophaguskarzinom bei einem umfangreicheren Eingriff im Vergleich zum Standardeingriff besser ist.
Sitzt der Tumor im Bereich der Brustspeiseröhre, eröffnet der Chirurg von rechts den Brustraum zwischen den Rippen und entfernt von hier aus die Speiseröhre gemeinsam mit den Lymphknoten (transthorakale enbloc Speiseröhrenresektion). Über einen Bauchschnitt entnimmt er die Lymphknoten im Oberbauch und bereitet den Magen als Ersatzorgan vor. Diese Eingriffe können auch ganz oder teilweise minimal-invasiv (Schlüssellochtechnik) am Bauch oder Brustkorb erfolgen. Eine solche Operation belastet den Betroffenen weniger.
Bei einem anderen Verfahren entfernt der Chirurg die Speiseröhre vom Bauchraum und Hals aus (transhiatale Resektion) und verzichtet darauf, den Brustraum von der Seite zu öffnen. Diese Operationsmethode kann bei Betroffenen eingesetzt werden, die sich in einem schlechten Allgemeinzustand mit deutlich eingeschränkter Lungenfunktion befinden und bei denen der Tumor im unteren Drittel der Speiseröhre sitzt. Lymphknoten lassen sich bei dieser Operationstechnik nur eingeschränkt entfernen, deshalb wird sie heute selten angewandt.
Wiederherstellung der Verbindung zum Magen
Wird bei der Operation von Speiseröhrenkrebs ein Teil der Speiseröhre entfernt, ist dadurch die Verbindung zum Magen-Darm-Trakt unterbrochen. Deshalb muss im zweiten Teil der Operation diese Verbindung wiederhergestellt werden (Rekonstruktion), damit Sie wieder essen und trinken können. Dafür verbindet der Chirurg den restlichen Teil der Speiseröhre mit dem schlauchförmig umgewandelten Magen (Magenhochzug). Wenn der Magen aufgrund von Voroperationen zu kurz ist, kann auch ein Teil des Dickdarms als Speiseröhrenersatz verwendet werden.
Wurde ein Tumor im Halsteil der Speiseröhre entfernt, lässt sich die Verbindung mithilfe eines freien Teilstücks aus dem Dünndarm wiederherstellen. Dabei werden die Blutgefäße des Dünndarms mit den Halsgefäßen mikrochirurgisch verbunden.
Liegt ein sehr kleiner Tumor im unteren Teil der Speiseröhre vor, der in einem frühen Tumorstadium entdeckt wurde, kann auch nur ein Teil des betroffenen Speiseröhrenabschnitts zusammen mit dem oberen Teil des Magens entfernt werden. Dabei wird die Verbindung zwischen Speiseröhre und Magen mit einer Dünndarmschlinge wiederhergestellt.
Damit Sie möglichst bald wieder zu Kräften kommen, ist Ihre Mitarbeit nach der Operation von Speiseröhrenkrebs wichtig. Dazu gehören vor allem Atemübungen und gutes Abhusten. Helfen Sie auch dabei mit, dass Sie im wahrsten Sinne des Wortes wieder auf die Beine kommen. Dann können Sie nach zwei bis drei Wochen aus dem Krankenhaus entlassen werden.
Endoskopische Operation
Kleine, auf die oberflächlichste Schleimhautschicht (Mucosa) begrenzte Tumoren (T1-Karzinome) der Speiseröhre können endoskopisch entfernt werden. Dabei schiebt der Arzt einen dünnen, biegsamen Schlauch in die Speiseröhre, durch den er den Tumor mit einer Schlinge oder einem elektrischen Messer abtragen kann. Dieses Gewebestück wird dann durch den Mund geborgen und vom Pathologen daraufhin untersucht, ob der Tumor vollständig entfernt wurde.
Hinweis: Dieses operative Verfahren sollte bei Speiseröhrenkrebs nur in frühen Tumorstadien angewendet werden, wenn nur die oberste Zellschicht betroffen ist und keine Lymphknotenmetastasen zu erwarten sind.
Unmittelbar nach der Operation von Speiseröhrenkrebs werden Sie zunächst für einige Tage über Infusionen ernährt, da der Magen erst nach einer Gewöhnungsphase seine gewohnten Bewegungen wieder aufnimmt. Etwa eine Woche nach der Operation können Sie allmählich Wasser und Tee trinken und zunächst breiige, später dann auch feste Kost essen.
Nach der Entlassung aus dem Krankenhaus werden Sie Ihre Essgewohnheiten dauerhaft anpassen müssen. Da ein Teil des Magens als Ersatz für die Speiseröhre verwendet wird, ist der Restmagen etwas kleiner und kann daher nicht mehr so viel Nahrung auf einmal aufnehmen. Das bedeutet für Sie: Um Ihren Kalorienbedarf zu decken, müssen Sie etwa sechs kleine Mahlzeiten am Tag essen statt früher drei.
Wichtig: Kontrollieren Sie Ihr Gewicht regelmäßig.
Lassen Sie sich vor der Entlassung aus dem Krankenhaus von einem Diätassistenten beraten, damit Sie sich besser auf die Veränderungen einstellen können. Machen Sie diesen Termin am besten mit Ihrem Partner, damit auch dieser Bescheid weiß und Sie unterstützen kann.
Da bei der Operation von Speiseröhrenkrebs der untere Schließmuskel zwischen Magen und Speiseröhre entfernt wurde, werden Sie dauerhaft ein säureblockierendes Medikament (Protonenpumpenhemmer) einnehmen müssen. Es verhindert, dass aus dem Restmagen Säure in die verbliebene Speiseröhre zurückfließen kann.
Strahlentherapie (Radiotherapie)
Eine Strahlentherapie wird bei Speiseröhrenkrebs meist gleichzeitig mit einer Chemotherapie kombiniert, um die Wirkung zu verbessern (multimodale Therapie). Gelegentlich kommt die Strahlentherapie auch allein zum Einsatz.
In der Regel erfolgt die Strahlentherapie bei einem Ösophaguskarzinom an fünf Tagen in der Woche (montags bis freitags). Insgesamt erhalten Sie etwa 30 bis 35 Bestrahlungen; die gesamte Behandlung dauert also etwa sieben Wochen. Wird die Strahlentherapie mit einer Chemotherapie kombiniert, kann diese vor, während oder auch nach der Strahlentherapie stattfinden. Ihr Arzt wird dies mit Ihnen besprechen.
Bei großen Tumoren der Speiseröhre, die operativ entfernt werden können, erhalten die Betroffenen vor dem Eingriff eine Bestrahlung mit niedriger Dosis, meistens in Kombination mit einer Chemotherapie. Spricht der Tumor auf diese vorbereitende Behandlung an, wird er kleiner und lässt sich bei der Operation vielfach besser komplett entfernen. Dies erhöht die Heilungschancen.
Betroffene, die nicht operiert werden können oder bei denen sich der Tumor an einer ungünstigen Stelle befindet, werden mit einer höheren Dosis bestrahlt, um das Speiseröhrenkarzinom auf diese Weise möglichst vollständig zu beseitigen.
Je nachdem, wie groß der Tumor der Speiseröhre ist, ist manchmal zusätzlich zur Bestrahlung von außen eine Bestrahlung von innen möglich (Afterloading-Verfahren). Ähnlich wie bei der Spiegelung der Speiseröhre wird eine Art Führungsschlauch auf Höhe des Tumors in der Speiseröhre platziert. In diesen Führungsschlauch bringt der Arzt einen radioaktiven Strahler ein, der dort für eine genau berechnete Zeit in unmittelbarer Nähe zum Tumor verbleibt. Diese Bestrahlungstechnik hat den großen Vorteil, dass der Tumor mit einer hohen Strahlendosis erreicht werden kann, benachbarte Organe dagegen weitgehend geschont werden.
Eine Strahlentherapie kann bei Speiseröhrenkrebs außerdem erfolgen, um Schmerzen zu lindern. Es hat sich gezeigt, dass hierfür schon geringer Strahlendosen ausreichen.
Chemotherapie bei Speiseröhrenkrebs
Es kann sein, dass mit der Operation nicht alle Krebszellen des Ösophaguskarzinoms entfernt werden konnten – entweder, weil bereits einige über die Lymph- oder Blutbahn im Körper verstreut sind oder weil sich bereits Tochtergeschwülste in entfernten Organen gebildet haben. Dann wird Ihr Arzt Ihnen eine ergänzende (adjuvante) Chemotherapie empfehlen.
Im fortgeschrittenen Stadium kann der Speiseröhrenkrebs durch eine Operation vielleicht nicht mehr geheilt werden. Außerdem können nach der Operation manchmal erneut Tumorabsiedelungen festgestellt werden. In diesen Fällen kann eine Chemotherapie die Lebensqualität verbessern und die Lebenserwartung erhöhen.
|
Vor der Operation (neoadjuvant) |
Chemotherapie |
Ablauf:
|
|---|---|---|
| Chemotherapie und Strahlentherapie |
Ablauf:
|
|
| Anstelle der Operation | Chemotherapie und Strahlentherapie | Dauer etwa 6 Wochen |
| Nach der Operation (adjuvant) | Chemotherapie und Strahlentherapie | Dauer etwa 5 – 6 Wochen |
| Lindernd (palliativ), wenn der Tumor inoperabel ist oder sich Metastasen gebildet haben | Chemotherapie | Anwendung in Abhängigkeit vom Ansprechen des Tumors und der Lebensqualität |
Schmerztherapie
Viele Betroffene mit Speiseröhrenkrebs leiden unter Schmerzen. Bei ihnen hat die Schmerztherapie Vorrang. Sie erfolgt am besten unter der Aufsicht eines darauf spezialisierten Arztes. Nach der Operation lassen sich Schmerzmedikamente über sogenannte Periduralkatheter (PDK), patientengesteuerte Infusionen oder regelmäßige Infusionen verabreichen. Auf diese Weise soll der Betroffene schmerzfrei werden, so dass er sich besser bewegen kann, freier atmet und besser abhusten kann. Damit sollen Komplikationen möglichst verhindert werden.
Ausführliche Informationen erhalten Sie im Text Krebsschmerzen.
Lindernde (palliativmedizinische) Behandlung
Ist der Speiseröhrenkrebs so weit fortgeschritten, dass er nicht mehr heilbar ist, kann die Palliativmedizin für die Betroffenen noch sehr viel tun, damit es ihnen in der ihnen verbleibenden Lebenszeit gut geht.
Weitere Behandlungsmöglichkeiten bei Speiseröhrenkrebs
Neben den schulmedizinischen Methoden werden bei Speiseröhrenkrebs auch komplementäre und alternative Behandlungsmethoden angeboten. Worin sich diese unterscheiden und auf was Sie dabei achten sollten, erfahren Sie im Artikel Unkonventionelle Krebsbehandlung.
Rehabilitation und Nachsorge
Rehabilitation und Nachsorge sind wesentliche Bestandteile der onkologischen Versorgung nach Speiseröhrenkrebs. Nach der Akutversorgung im Krankenhaus sind Rehabilitationskliniken, Fach- und Hausarzt wichtig für die weitere Betreuung und Begleitung. Viele Betroffene wenden sich zusätzlich auch an eine Selbsthilfegruppe.
Rehabilitation
Wenn Sie die erste Behandlungsphase (Primärbehandlung) des Speiseröhrenkrebses – also Operation und / oder medikamentöse Tumortherapie und / oder Strahlentherapie – geschafft haben, beginnt mit der Rehabilitation die nächste Phase. Diese kann sich als Anschlussrehabilitation (AR) / Anschlussheilbehandlung (AHB) direkt oder zeitnah anschließen.
Ausführliche Informationen erhalten Sie im Text „Rehabilitation“.
Nachsorge
Ziel der Nachsorge bei Speiseröhrenkrebs ist es, rechtzeitig zu erkennen, wenn es zu einem Rückfall der Erkrankung kommt (Tumorrezidiv) oder Begleit- oder Folgeerkrankungen auftreten. Außerdem ist es Aufgabe der Nachsorge, Ihnen bei Ihren körperlichen, seelischen und sozialen Problemen zu helfen. Dazu gehört auch, dass Folgen oder Behinderungen, die durch die Krankheit entstanden sind, so weit wie möglich behoben werden und Sie – wenn Sie es wünschen – wieder berufstätig sein können.
Ausführliche Informationen erhalten Sie im Text „Nachsorge“.
Selbsthilfegruppen
Die meisten an Speiseröhrenkrebs Erkrankten trifft die Diagnose völlig überraschend. Die Behandlung und alles, was sich daran anschließt, die Befürchtung, dass das Leben früher als erwartet zu Ende sein könnte, die praktischen, alltäglichen Folgen der Krankheit – all das sind neue, unbekannte Probleme.
Für viele ist dann der Kontakt zu anderen Betroffenen, die sie zum Beispiel in einer Selbsthilfegruppe finden, eine große Hilfe. Denn sie kennen die Probleme aus eigener Erfahrung und können Ihnen mit Rat und Tat helfen.
In Köln gibt es die Selbsthilfegruppe für Speiseröhrenerkrankungen. Auf der Internetseite www.speiseroehrenerkrankungen.de können Sie mehr darüber erfahren.
Weitere Informationen
Letzte Aktualisierung
- Wissenschaftliche Überarbeitung September 2020
- Aktualisierung der Fallzahlen Februar 2024
Text und Redaktion
- Dr. Désirée Maßberg, Stiftung Deutsche Krebshilfe
- Sandra von dem Hagen, Stiftung Deutsche Krebshilfe
- Isabell-Annett Beckmann, Stiftung Deutsche Krebshilfe
Medizinische Beratung
Univ.-Prof. Dr. Arnulf H. Hölscher
Leiter Contilia Zentrum für Speiseröhrenerkrankungen
Elisabethkrankenhaus Essen
Kooperationspartner des Westdeutschen Tumorzentrums (WTZ)
Universitätsmedizin Essen
Prof. Dr. med. E. Bollschweiler
Klinik und Poliklinik für Allgemein-, Viszeralund Tumorchirurgie der Universität zu Köln
Kerpener Str. 62
50937 Köln
Prof. Dr. med. H. Schmidberger
Direktor der Klinik und Poliklinik für Radioonkologie und Strahlentherapie
Universitätsmedizin Mainz
Langenbeckstraße 1
55131 Mainz
Quellen
Zur Erstellung dieser Broschüre wurden die nachstehend aufgeführten Informationsquellen herangezogen:
- Krebs in Deutschland für 2019/2020. 14. Ausgabe. Robert Koch-Institut und die Gesellschaft der epidemiologischen Krebsregister in Deutschland e.V. (Hrsg),Berlin, 2023
- Bollschweiler E, Wolfgarten E, Nowroth T, et al. Vitamin intake and risk of subtypes of esophageal cancer in Germany. J Cancer Res Clin Oncol 2002;128(10): 575-580.
- Siewert JR, Hölscher AH, Becker K, Gössner W. Kardiakarzinom: Versuch einer therapeutischen Klassifikation. Chirurg 1987;58:225-234.
- Hölscher A, Berlth F, Hemmerich M, Minot S, Schmidt H. Double-Tract-Rekonstruktion nach Resektion des gastroösophagealen Übergangs wegen AEG-II- und -IIITumoren. Zentralblatt fur Chirurgie 2019.
- Hölscher AH, Bollschweiler E, Schroder W, et al. Prognostic impact of upper, middle, and lower third mucosal or submucosal infiltration in early esophageal cancer. Annals of Surgery 2011;254:802-7; discussion 807-8.
- Pech O, Bollschweiler E, Manner H, et al. Comparison between endoscopic and surgical resection of mucosal esophageal adenocarcinoma in Barrett‘s esophagus at two high-volume centers. Annals of Surgery 2011;254:67-72.
- Metzger R, Lorenz D, Gockel I, et al. pT2 Adenocarcinoma of the esophagus: early or advanced cancer? The Annals of thoracic surgery 2013;96:1840-5.
- van Hagen P, Hulshof MC, van Lanschot JJ, et al. Preoperative chemoradiotherapy for esophageal or junctional cancer. The New England journal of medicine 2012;366:2074-84.
- Kutup A, Nentwich MF, Bollschweiler E, et al. What should be the gold standard for the surgical component in the treatment of locally advanced esophageal cancer: transthoracic versus transhiatal esophagectomy. Ann Surg 2014;260(6): 1016-1022.
- Hölscher AH, Bollschweiler E, Bogoevski D, et al. Prognostic impact of neoadjuvant chemoradiation in cT3 oesophageal cancer – A propensity score matched analysis. European journal of cancer 2014;50:2950-7.
- Hölscher AH, Drebber U, Schmidt H, et al. Prognostic classification of histopathologic response to neoadjuvant therapy in esophageal adenocarcinoma. Annals of Surgery 2014;260:779-85.
- Puetz K, Bollschweiler E, Semrau R, et al. Neoadjuvant chemoradiation for patients with advanced oesophageal cancer - which response grading system best impacts prognostic discrimination? Histopathology 2019;74(5): 731-743.
- Bollschweiler E, Hölscher AH, Herbold T, et al. Molecular Markers for the Predcition of Minor Response to Neoadjuvant Chemoradiation in Esophageal Cancer. Results of the Prospective Cologne Esophageal Response Prediction (CERP) Study. Ann Surg 2016;264-271.
- Alakus H, Bollschweiler E, Holscher AH, et al. Homozygous GNAS 393C-Allele Carriers with Locally Advanced Esophageal Cancer Fail to Benefit from Platinum-Based Preoperative Chemoradiotherapy. Annals of Surgical Oncology 2014;21:4375-82.
- Nafteux PR, Lerut AM, Moons J, et al. International Multicenter Study on the Impact of Extracapsular Lymph Node Involvement in Primary Surgery Adenocarcinoma of the Esophagus on Overall Survival and Staging Systems. Ann Surg 2015; 262:809-16.
- Depypere LP, Moons J, Mariette C, et al. Impact of Extracapsular Lymph Node Involvement After Neoadjuvant Chemoradiation Therapy Followed by Surgery in Carcinoma of the Esophagus: A Multicenter Study. Ann Surg 2018;268(6): 1000-1007.
- Bollschweiler E, Besch S, Drebber U, et al. Influence of neoadjuvant chemoradiation on the number and size of analyzed lymph nodes in esophageal cancer. Annals of Surgical Oncology 2010;17:3187-94.
- Prenzel KL, Holscher AH, Drebber U, et al. Prognostic impact of nodal micrometastasis in early esophageal cancer. European Journal of Surgical Oncology 2012; 38:314-8.
- Bollschweiler E, Holscher AH, Metzger R, et al. Prognostic significance of a new grading system of lymph node morphology after neoadjuvant radiochemotherapy for esophageal cancer. Ann Thorac Surg 2011;92(6): 2020-2027.
- Philippron A, Bollschweiler E, Kunikata A, et al. Prognostic Relevance of Lymph Node Regression After Neoadjuvant Chemoradiation for Esophageal Cancer Seminars in thoracic and cardiovascular surgery. 2016;1.
- Hölscher AH, Schneider PM, Gutschow C, et al. Laparoscopic ischemic conditioning of the stomach for esophageal replacement. Annals of Surgery 2007;245:241-6.
- Biere SS, van Berge Henegouwen MI, et al. Minimally invasive versus open oesophagectomy for patients with oesophageal cancer: a multicentre, open-label, randomised controlled trial. Lancet 2012;379(9829): 1887-1892.
- Mariette C, Markar SR, Dabakuyo-Yonli TS, et al. Hybrid Minimally Invasive Esophagectomy for Esophageal Cancer. N Engl J Med 2019;380(2): 152-162.
- van der Sluis PC, van der Horst S, May AM, et al. Robot-assisted Minimally Invasive Thoracolaparoscopic Esophagectomy Versus Open Transthoracic Esophagectomy for Resectable Esophageal Cancer: A Randomized Controlled Trial. Ann Surg 2019;269(4): 621-630.
- Low DE, Kuppusamy MK, Alderson D, et al. Benchmarking Complications Associated with Esophagectomy. Annals of surgery 2019;269(2): 291-298.
- Weimann A, Gockel I, Hölscher AH, et al. Bedeutung der perioperativen Ernährungstherapie beim Risikomanagement von Patienten mit Ösophaguskarzinom. Chirurg 2016.
- Hölscher AH, Gockel I, Porschen R Aktualisierte S3-Leitlinie zum Ösophaguskarzinom und Ergänzungen aus chirurgischer Sicht. Chirurg; 2019;90(5): 398-402.
- Porschen R, Fischbach W, Gockel I, et al: S3-Leitlinie - Diagnostik und Therapie der Plattenepithelkarzinome und Adenokarzinome des Osophagus. Zeitschrift für Gastroenterologie 2019;57(3): 336-418.
Benötigen Sie Hilfe?
Das INFONETZ KREBS steht Betroffenen nach einer Krebsdiagnose bei! Eine persönliche, kostenfreie Krebsberatung erhalten Sie montags bis freitags von 8 bis 17 Uhr unter der Telefonnummer 0800 / 80 70 88 77 oder per E-Mail: krebshilfe@infonetz-krebs.de.




