GEBÄRMUTTERHALSKREBS
Laut Robert Koch-Institut Berlin erkranken pro Jahr in der Bundesrepublik Deutschland 4.640 Frauen an Gebärmutterhalskrebs (Zervixkarzinom). Diese Art von Gebärmutterkrebs gehört damit zu den eher seltenen bösartigen Erkrankungen bei Frauen.
Inhaltsverzeichnis
- Gebärmutterhalskrebs – Was sind die Ursachen?
- Risikofaktoren für Gebärmutterhalskrebs
- Aufbau der Gebärmutter
- Gebärmutterhalskrebs: Früherkennung
- Gebärmutterhalskrebs: Symptome
- Diagnose von Gebärmutterhalskrebs
- Klassifikation und Stadieneinteilung von Gebärmutterhalskrebs
- Die Therapie von Gebärmutterhalskrebs
- Rehabilitation und Nachsorge
- Weitere Informationen
- Benötigen Sie Hilfe?
Gebärmutterhalskrebs – Was sind die Ursachen?
Die Ursachen für Gebärmutterhalskrebs sind nicht eindeutig geklärt. Wissenschaftliche Untersuchungen haben aber einige Faktoren nachweisen können, die das Erkrankungsrisiko für ein Zervixkarzinom erhöhen.
Neben dem Gebärmutterhalskrebs gibt es mit dem Gebärmutterschleimhautkrebs, auch Gebärmutterkörperkrebs genannt, noch eine weitere Form von Gebärmutterkrebs.
Krebs ist der Überbegriff für bösartige Neubildungen beziehungsweise Tumoren, die aus veränderten Zellverbänden entstehen. Diese Veränderung ist der entscheidende Schritt von einer normalen Zelle zu einer bösartigen Tumorzelle. Sie vermehrt sich dann ungehindert, bis schließlich viele Millionen Zellen eine Geschwulst bilden. Schreitet die Erkrankung weiter fort, können Tumorzellen dann auch in benachbarte Gewebe und Organe wandern und dort Tochtergeschwülste (Metastasen) bilden.
Risikofaktoren für Gebärmutterhalskrebs
Ein Risikofaktor für Gebärmutterhalskrebs ist das Alter. Das Risiko, an einem Zervixkarzinom zu erkranken, nimmt für Frauen bis etwa 50 Jahren zu und sinkt danach wieder.
Die Zahlen in der folgenden Tabelle enthalten Schätzungen, wie viele Frauen in einem bestimmten Alter an Gebärmutterhalskrebs erkranken. Diese Schätzungen gelten für Frauen, wenn sie nicht an Früherkennungsuntersuchungen teilnehmen und nicht gegen HPV geimpft sind.
| Alter | Erkrankungen |
|---|---|
| 20 Jahre | Weniger als 1 von 1.000 |
| 30 Jahre | 1 von 1.000 |
| 40 Jahre | 5 von 1.000 |
| 50 Jahre | 9 von 1.000 |
| 60 Jahre | 8 von 1.000 |
| 70 Jahre | 6 von 1.000 |
Quelle: Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Einladungsschreiben und Entscheidungshilfen zum Zervixkarzinom-Screening: Vorbericht; Auftrag P15-02. 2017
HP-Viren als Ursache für Gebärmutterhalskrebs
Wissenschaftler haben festgestellt, dass Gebärmutterhalskrebs fast immer durch bestimmte Virenarten, die sogenannten Humanen Papilloma Viren (HPV), entsteht. Diese Viren werden beim Geschlechtsverkehr übertragen.
HPV-Infektionen sind sehr häufig und bleiben meist unbemerkt. Etwa 50 bis 80 von 100 Frauen infizieren sich mindestens einmal mit HPV, meist nach den ersten sexuellen Kontakten. Männer können sich ebenfalls mit HPV infizieren und die Viren übertragen.
In 90 von 100 Fällen bekämpft das körpereigene Abwehrsystem der Frauen die Viren erfolgreich, in den anderen Fällen überleben sie. Die Folge: Es bleibt eine andauernde Infektion zurück. Dann können an der Schleimhaut des Gebärmutterhalses Zellveränderungen entstehen, die sich im Laufe der die Zeit verschlimmern und zu Gebärmutterhalskrebs entwickeln können. Im Durchschnitt dauert dieser Vorgang sieben bis zehn Jahre.
Sind anfangs nur die Zellen auf der Oberfläche des Gebärmutterhalses entartet, handelt es sich um eine Krebsvorstufe (Carcinoma in situ). Erst wenn tiefer liegende Zellen entartet sind, spricht man von Gebärmutterhalskrebs.
Bislang wurden rund 150 HP-Virustypen entdeckt. 65 bis 70 Prozent der Gebärmutterhalskrebserkrankungen werden durch die HPV-Typen 16 und 18 hervorgerufen. Seit einigen Jahren gibt es Impfstoffe gegen HPV. Die beiden, die in Deutschland auf dem Markt sind, beugen den HPV-Typen 16 und 18 vor. Einer der beiden Impfstoffe wirkt gegen insgesamt neun HPV-Typen.
Die Zellveränderungen selbst verursachen zunächst noch keine Beschwerden und können nur bei den Krebsfrüherkennungsuntersuchungen erkannt werden. Eine Infektion mit HP-Viren lässt sich mit dem HPV-Test entdecken.
Ihr Risiko, zu erkranken, ist höher, wenn
- Sie an chronischen Infektionen und Viruserkrankungen leiden, die durch Geschlechtsverkehr übertragen werden; besonders risikoreich sind Infektionen mit den HPV-Typen 16 und 18
- Der Arzt bei Ihnen beim Abstrich Zellveränderungen oder bereits eine Krebsvorstufe festgestellt hat
- Sie rauchen
- Sie bereits in sehr jungen Jahren Geschlechtsverkehr und häufig wechselnde Sexualpartner hatten; man geht davon aus, dass dadurch häufiger Scheideninfektionen und sexuell übertragbare Krankheiten auftreten
- Ihre körpereigene Abwehr durch Medikamente oder eine erworbene Immunschwäche (HIV-Infektion) vermindert ist
Hinweis: Wenn von diesen Risikofaktoren für ein Zervixkarzinom einer auf Sie zutrifft oder sogar mehrere, bedeutet das nicht zwangsläufig, dass Sie erkranken werden. Aber Ihr persönliches Risiko ist erhöht. Wenn Sie überlegen, ob Sie an Krebsfrüherkennungsuntersuchungen teilnehmen möchten oder nicht, können Sie dies berücksichtigen.
Ob Sie Kinder geboren haben und wie viele, beeinflusst das Risiko für Gebärmutterhalskrebs nicht. Das gilt ebenso für Störungen des Menstruationszyklus oder für eine Hormonbehandlung.
Häufig liest man, dass die Pille Krebs auslösen könne. Diese Behauptung konnte jedoch bisher nicht wissenschaftlich belegt werden.
Tipp: Wenn Sie selbst dazu beitragen möchten, dass sich Ihr persönliches Risiko, an Gebärmutterhalskrebs zu erkranken, verringert, ernähren Sie sich ausgewogen. Falls Sie rauchen, hören Sie auf.
Aufbau der Gebärmutter
Um eine befruchtete Eizelle aufzunehmen, ein Kind auszutragen und die Geburt zu unterstützen, benötigt eine Frau die Gebärmutter. Wie funktioniert dieses Organ? Wo liegt es und wie ist es aufgebaut?
Die inneren Geschlechtsorgane (innere Genitale) der Frau bestehen aus Scheide (Vagina), Gebärmutter (Uterus), Eileitern (Tuben) und Eierstöcken (Ovarien). Die Scheide verbindet die Gebärmutter mit der Körperoberfläche.
Die Gebärmutter selbst ist ein dickwandiges, muskulöses Hohlorgan. Sie ist birnenförmig und liegt im Zentrum des kleinen Beckens zwischen Blase und Mastdarm. Bei einer Frau, die nicht schwanger ist, ist die Gebärmutter höchstens sieben bis neun Zentimeter lang und etwa 50 bis 60 Gramm schwer. Während der Schwangerschaft erhöht sich das Gewicht der Gebärmutter auf etwa ein Kilogramm. Die Gebärmutter beherbergt während dieser Monate das ungeborene Kind. Bei der Geburt schieben ihre Muskelbewegungen das Kind langsam durch die Scheide nach außen.
Die Gebärmutter besteht aus dem Gebärmutterkörper (Corpus uteri) und dem Gebärmutterhals (Zervix). Im Gebärmutterhals liegt der Zervixkanal, der zapfenartig über den Muttermund in die Scheide mündet. Wie ein Gewölbe greift die Scheidenhaut auf den Muttermund und den Gebärmutterhals über. Der Muttermund ist gewöhnlich durch einen Schleimpfropf verschlossen und öffnet sich nur während der fruchtbaren Tage der Frau oder unter der Geburt.
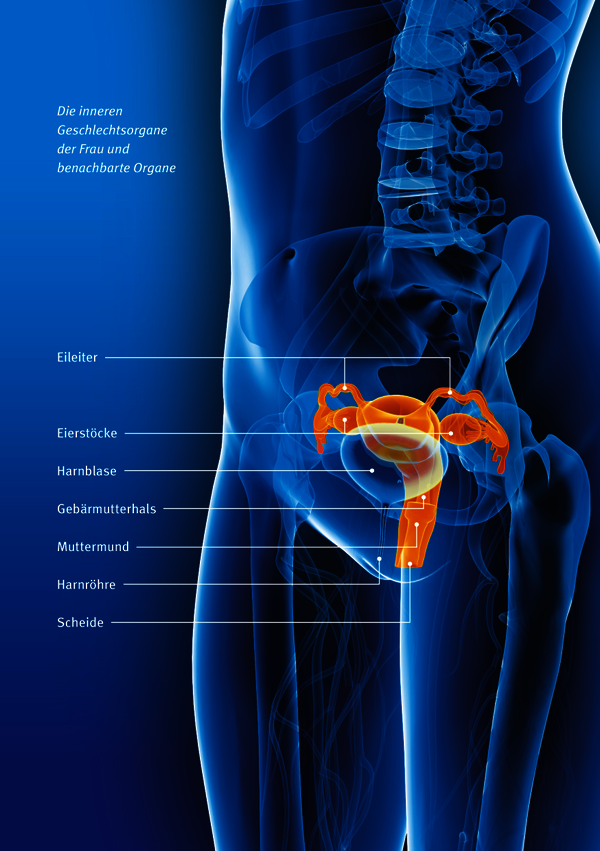
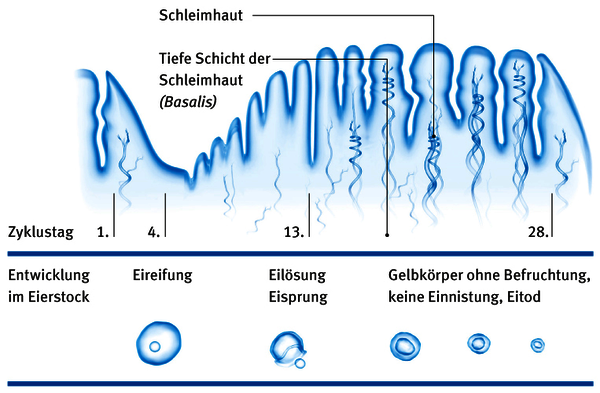
Im Gebärmutterkörper liegt die Gebärmutterhöhle. Sie ist mit einer Schleimhaut (Endometrium) ausgekleidet. Dadurch treffen im Bereich des Gebärmutterhalses unterschiedliche Zelltypen aufeinander: die Zellen der Gebärmutterschleimhaut und die Zellen des Gebärmutterhalses. Im Laufe des monatlichen Zyklus schiebt sich die Gebärmutterschleimhaut mehr oder weniger vor, so dass an der Grenze zum Gebärmutterhals Unruhe in die Zellen kommt. Die Gebärmutterhöhle geht über in den Zervixkanal.
Oben links und rechts mündet jeweils ein Eileiter in die Gebärmutter. Die Eileiter sind ebenfalls Hohlorgane und mit der Gebärmutterhöhle verbunden. Am anderen Ende münden sie mit einer trichterartigen Erweiterung frei in die Bauchhöhle. Zur Zeit des Eisprungs umfasst der Eileiter mit diesem Trichter den Eierstock, um die befruchtungsfähige Eizelle, die dort herangereift ist, aufzufangen. Für einige Tage verweilt diese im Eileiter und wartet darauf, von Samenzellen befruchtet zu werden. Danach wird sie in die Gebärmutterhöhle transportiert.
Die Eierstöcke haben zwei Aufgaben: Zum einen stellen sie weibliche Geschlechtshormone (Östrogene und Gestagene) her. Zum anderen produzieren sie befruchtungsfähige Eizellen. Während der ersten Zyklushälfte, in der die Eizelle heranreift, produzieren die Eierstöcke vorwiegend Östrogene, die die Gebärmutterschleimhaut aufbauen. Nach dem Eisprung in der Zyklusmitte bilden die sogenannten Gelbkörper in den Eierstöcken dann vorwiegend Gestagene. Sie lockern die Gebärmutterschleimhaut auf und bereiten die Gebärmutter darauf vor, eine befruchtete Eizelle (Embryo) aufzunehmen, die sich dort dann einnistet. Wird die Frau nicht schwanger, wird die Schleimhaut nicht mehr benötigt und während der Menstruationsblutung abgestoßen. Anschließend beginnt der Zyklus erneut, indem die Schleimhaut nach und nach wiederaufgebaut wird.
Gebärmutterhalskrebs: Früherkennung
Die Früherkennung spielt eine wichtige Rolle im Kampf gegen Gebärmutterhalskrebs. Damit ist gemeint, dass das Zerviskarzinom entdeckt und behandelt wird, bevor es Beschwerden verursacht. Die gesetzlichen Krankenkassen bezahlen Frauen ab 20 Jahren Krebsfrüherkennungsuntersuchungen für Gebärmutterhalskrebs.
Auch eine gesunde Lebensweise kann nicht garantieren, dass Sie nicht irgendwann einmal ernsthaft krank werden, etwa an Krebs erkranken. Je früher eine Krebserkrankung dann entdeckt und behandelt wird, desto größer sind die Chancen, geheilt zu werden.
Dieses Ziel haben Krebsfrüherkennungsuntersuchungen: Sie sollen eine Krebserkrankung oder deren Vorstufen möglichst früh entdecken. Denn frühe Stadien lassen sich meist erfolgreicher und auch schonender behandeln als fortgeschrittene Stadien, in denen vielleicht schon Tochtergeschwülste entstanden sind.
Dieser Grundsatz leuchtet ein. Trotzdem werden Früherkennungsuntersuchungen durchaus kritisch gesehen, denn sie können auch Nachteile haben.
Daher ist es sinnvoll, für jedes Verfahren die Vorteile und Nachteile zu beschreiben. Sie können dann für sich überlegen und einschätzen, wie Sie diese beurteilen. Nach einer solchen Nutzen-Risiko-Abwägung können Sie entscheiden, ob Sie an dieser Krebsfrüherkennungsuntersuchung teilnehmen möchten oder nicht. Diese Entscheidung wird „informierte Entscheidung“ genannt.
Gebärmutterhalskrebs: Symptome
Die Symptome bei Gebärmutterhalskrebs im Frühstadium sind so allgemein und uncharakteristisch, dass sie auch eine ganz andere Ursache haben können. Deshalb ist es wichtig, dass Sie bei bestimmten Symptomen frühzeitig zu Ihrem Arzt gehen. Er kann untersuchen, woran es liegt – und die nächsten Schritte einleiten.
Die Zellveränderungen im Gebärmutterhals verursachen zunächst noch keine Beschwerden. Erst wenn der Tumor eine gewisse Größe erreicht hat, können Symptome bei Gebärmutterhalskrebs auftreten.
Gehen Sie bei diesen Anzeichen zu Ihrem Arzt
- Blutungen und blutiger oder fleischfarbener Ausfluss außerhalb der Monatsregel, auch Kontaktblutungen nach dem Geschlechtsverkehr
- Blutungen nach hartem Stuhlgang
- Schleimabsonderungen und unangenehme Gerüche aus der Scheide (Fluor)
- Unerklärliche Gewichtsabnahme
Diese Warnzeichen können natürlich auch bei anderen, gutartigen Erkrankungen auftreten. Die Ursache für Ihre Beschwerden kann nur ein Arzt herausfinden, deshalb lassen Sie sich bald untersuchen. Wenn der Arzt dann einen harmlosen Grund findet, können Sie beruhigt sein. Sollte aber Gebärmutterhalskrebs festgestellt werden, sind die Heilungschancen größer, je früher die Erkrankung festgestellt wird.
Diagnose von Gebärmutterhalskrebs
Eine frühzeitige Diagnose von Gebärmutterhalskrebs ist wichtig, denn je früher eine bösartige Erkrankung erkannt wird, desto besser sind in vielen Fällen die Heilungs- und Überlebenschancen. Allerdings haben viele Menschen Angst davor, in eine medizinische Mühle zu geraten, wenn sie den Verdacht haben, dass sie an Krebs erkrankt sein könnten. Deshalb schieben sie den Besuch beim Arzt immer weiter hinaus. So verständlich diese Angst auch ist: Es ist wichtig, dass Sie möglichst bald zum Arzt gehen.
Die Untersuchungen im Rahmen der Diagnose von Gebärmutterhalskrebs sollen folgende Fragen klären
- Haben Sie wirklich einen Tumor?
- Ist dieser gut- oder bösartig?
- Welche Krebsart ist es genau?
- Wo sitzt der Tumor? Wie ist Ihr Allgemeinzustand?
- Wie weit ist die Erkrankung fortgeschritten? Gibt es Metastasen?
- Mit welcher Behandlung kann für Sie der beste Erfolg erreicht werden?
- Welche Behandlung kann Ihnen zugemutet werden?
Wichtig: Eine Behandlung von Gebärmutterhalskrebs lässt sich nur dann sinnvoll planen, wenn vorher genau untersucht worden ist, woran Sie leiden.
Dabei haben die einzelnen Untersuchungen zwei Ziele: Sie sollen den Verdacht, dass Sie an einem Zervixkarzinom erkrankt sind, bestätigen oder ausräumen. Wenn sich der Verdacht bestätigt, müssen Ihre behandelnden Ärzte ganz genau feststellen, wo der Tumor sitzt, wie groß er ist, aus welcher Art von Zellen er besteht und ob er vielleicht schon Tochtergeschwülste gebildet hat.
Ihr Arzt wird Ihnen erklären, welche Untersuchungen notwendig sind, um die Diagnose Gebärmutterhalskrebs zu sichern. Meist wird es mehrere Tage oder sogar Wochen dauern, bis alle Untersuchungen abgeschlossen sind und die Ergebnisse vorliegen. Werden Sie dabei nicht ungeduldig, denn je gründlicher Sie untersucht werden, desto genauer kann die weitere Behandlung des Zervixkarzinoms auf Sie zugeschnitten werden. Auf den folgenden Seiten beschreiben wir die gängigsten Untersuchungsverfahren und erklären ihre Bedeutung.
Wenn alle Ergebnisse vorliegen, wird Ihre Behandlung geplant. Ihr Arzt wird Ihnen genau erklären, welche Möglichkeiten es gibt, wie sich die Behandlung auf Ihr Leben auswirkt und mit welchen Nebenwirkungen Sie rechnen müssen. Die endgültige Entscheidung über Ihre Behandlung des Gebärmutterhalskrebses werden Sie gemeinsam mit den behandelnden Ärzten treffen. Dabei ist es von Anfang an wichtig, dass sich ein vertrauensvolles Patienten-Arzt-Verhältnis entwickelt.
Hinweis: Fühlen Sie sich allerdings bei Ihrem behandelnden Arzt nicht gut aufgehoben oder möchten Sie, dass ein anderer Arzt die vorgeschlagene Behandlung bestätigt, dann scheuen Sie sich nicht, eine zweite Meinung bei einem anderen (Fach-)Arzt einzuholen. Diese steht Ihnen unter bestimmten Umständen laut Patientenrechtegesetz zu.
Ihre Krankengeschichte (Anamnese)
Im Rahmen der Diagnose von Gebärmutterhalskrebs wird Ihr Arzt in einem ausführlichen Gespräch nach Ihren aktuellen Beschwerden fragen und wie lange Sie diese schon haben. Er wird sich auch danach erkundigen, welche Krankheiten Sie früher bereits hatten und welche Sie vielleicht im Augenblick gerade haben. Auch Faktoren, die Ihr Risiko für Gebärmutterhalskrebs erhöhen sind für ihn wichtig. Denken Sie daran, dass Sie Ihrem Arzt sagen, welche Medikamente Sie einnehmen, auch ergänzende Mittel, die Ihnen kein Arzt verordnet hat (zum Beispiel Johanniskraut oder Ginkgopräparate und grüner Tee). Denn diese Substanzen können Nebenwirkungen oder Wechselwirkungen mit anderen Medikamenten verursachen.
Tipp: Vielleicht machen Sie sich vor dem Arztbesuch schon ein paar Notizen, damit Sie in dem Gespräch auch an alles denken.
Beschreiben Sie Ihrem Arzt all Ihre Beschwerden und Vorerkrankungen. Selbst Einzelheiten, die Ihnen unwichtig erscheinen, können für Ihren Arzt wichtig sein. Dazu gehören auch Informationen darüber, ob Sie vielleicht in Ihrem Beruf Faktoren ausgesetzt sind, die das Risiko für Gebärmutterhalskrebs erhöhen können. Der Arzt wird Sie aber auch nach bestimmten Dingen fragen und sich so ein umfassendes Bild machen.
Wenn sich bei Ihnen typische Gebärmutterhalskrebs-Symptome zeigen und der Verdacht besteht, dass Sie ein Zervixkarzinom haben, sollte Ihr Arzt bald weitere Untersuchungen veranlassen.
Abstrich (PAP-Test)
Der bei der Früherkennung von Gebärmutterhalskrebs beschriebene PAP-Test wird auch bei der Diagnose des Zervixkarzinoms verwendet. Der Frauenarzt untersucht unter dem Mikroskop den Abstrich, ob er dort veränderte Zellen findet. Er bewertet eventuelle Veränderungen und teilt sie unterschiedlichen Gruppen zu. Je nach Ergebnis bespricht er mit Ihnen, ob und welche weiterführenden Untersuchungen notwendig sind.
Betrachtung von Gebärmuttermund und Eingang des Gebärmutterhalses (Kolposkopie)
Bevor Ihr Frauenarzt die Oberfläche des Gebärmutterhalses durch ein Vergrößerungsglas mit 10- bis 40-facher Vergrößerung betrachtet, betupft er den Bereich mit niedrigprozentiger Essigsäure und Jodlösung. Dadurch kann er Veränderungen besser erkennen. Bei dieser sogenannten Kolposkopie lässt sich eine bestimmte Veränderung der Oberfläche des Gebärmutterhalses als gutartig erkennen. Sie kann aber auch verdächtige Befunde anzeigen, so dass dann gezielt Gewebe entnommen werden kann.
Biopsie (Gewebeentnahme)
Weist der PAP-Test auf Krebsvorstufen hin oder zeigen sich bei der Kolposkopie auffällige Bereiche, kann eine Gewebeentnahme (Biopsie) die Diagnose sichern: Mit einem kleinen Instrument entnimmt der Arzt ein kleines Gewebestück vom Muttermund oder Gebärmutterhals. Der Eingriff ist schmerzlos. Der Arzt fixiert anschließend dieses Gewebe und leitet es an den Pathologen weiter, der es unter dem Mikroskop untersucht (histologische Untersuchung).
Die Biopsie ist ein wichtiges Untersuchungsverfahren. Sie brauchen keine Angst zu haben, dass bei der Entnahme Tumorzellen ausgeschwemmt werden, die dann Metastasen bilden.
Kegelförmige Ausschneidung des Gebärmutterhalses (Konisation)
Manchmal lässt sich nur durch die Gewebeentnahme aus dem Gebärmutterhals keine eindeutige Diagnose stellen, zum Beispiel, wenn mit der Kolposkopie keine verdächtigen Bezirke erkennbar sind, weil die Zellveränderungen im nicht sichtbaren Gebärmutterhalskanal liegen.
Dann kann die endgültige Diagnose nur durch einen operativen Eingriff gestellt werden: Aus dem Gebärmutterhals schneidet der Arzt mit einer elektrischen Schlinge oder per Laserstrahl ein kegelförmiges Gewebestück heraus. Dieser Eingriff erfolgt unter Vollnarkose durch die Scheide (ambulant oder stationär).
Die Konisation ist ein vergleichsweise kleiner Eingriff. Manchmal kann es etwa eine Woche danach zu Nachblutungen kommen, wenn der Wundschorf abgestoßen wird.Meistens ist die Operationswunde aber nach vier bis sechs Wochen abgeheilt.
Hinweis: Wenn Sie noch Kinder bekommen möchten, lassen Sie sich vor dem Eingriff von Ihrem Arzt beraten und aufklären. Denn durch eine Konisation kann es später zu Problemen bei Schwangerschaften kommen.
Sollte das mikroskopische Untersuchungsergebnis des Gewebestückes zeigen, dass bei Ihnen eine Krebsvorstufe oder ein Gebärmutterhalskrebs im Frühstadium vorliegt, dann war die Ausschneidung des Kegels bereits die notwendige Therapie. Wenn sich bei der Untersuchung jedoch herausstellt, dass der Krebs in tiefere Gewebeschichten vorgedrungen ist, wird Ihr Arzt mit Ihnen die weitere Behandlung besprechen und diese veranlassen. Selbstverständlich werden dabei Ihre persönlichen Umstände (zum Beispiel Alter, sonstige Allgemeinerkrankungen) berücksichtigt.
Röntgenuntersuchung
Im Rahmen der Diagnose von Gebärmutterhalskrebs lassen sich mit normalen Röntgenaufnahmen innere Organe wie Herz und Lunge beurteilen. Das kann zum Beispiel im Hinblick auf eine Operation wichtig sein.
Ist eine größere Operation geplant, bei der die Gebärmutter und die Eierstöcke entfernt werden, braucht Ihr Arzt manchmal eine Aufnahme der direkten Nachbarorgane – also der Nieren und der ableitenden Harnwege. Allerdings sind die Harnleiter im Normalzustand auf einem Röntgenbild nicht sichtbar. Deshalb wird Ihnen ein jodhaltiges Röntgenkontrastmittel in die Vene gespritzt, das von den Nieren ausgeschieden wird und die Harnwege füllt. Damit lassen sich Harnleiter und Harnblase im Röntgenbild darstellen.
Auf diesem Röntgenbild kann dann beurteilt werden, wie die Harnleiter und die zu operierenden Organe liegen und ob der Tumor eventuell Druck auf einen Harnleiter ausübt und so den Harnabfluss stört. Diese Röntgenuntersuchung kann häufig auch durch eine Ultraschalluntersuchung ersetzt werden. Darüber hinaus kann durch Röntgenaufnahmen auch nach Tochtergeschwülsten zum Beispiel in der Lunge gesucht werden.
Diese Untersuchung ist mit Strahlenbelastung verbunden. Meist wird heute anstelle von Röntgenaufnahmen eine Computertomographie (CT) eingesetzt, die mehr Informationen liefert.
Ultraschalluntersuchung (Sonographie)
Zur Diagnose von Gebärmutterhalskrebs kann Ihr Arzt eine Ultraschalluntersuchung durchführen, bei der er die inneren Geschlechtsorgane gut darstellen kann. Dabei wird eine spezielle Ultraschallsonde in die Scheide eingeführt (Vaginalsonographie). Auf dem Bildschirm kann der Arzt dann die Gebärmutterschleimhaut beurteilen.
Mit der Ultraschalltechnik kann der Arzt außerdem durch die Bauchdecke in Ihren Bauch (Abdomen) hineinsehen und innere Organe wie Leber, Nieren, Nebennieren, Milz und Lymphknoten betrachten und Veränderungen erkennen.
Blutuntersuchungen
Ihr Blut ist eine wichtige Informationsquelle: Es gibt zum Beispiel Auskunft über Ihren Allgemeinzustand und über die Funktion einzelner Organe. Diese Informationen braucht der behandelnde Arzt unter anderem, um die Narkose für die Operation vorzubereiten.
Außerdem lassen sich im Blut sogenannte Tumormarker bestimmen. Sie können helfen, einen bösartigen Tumor zu entlarven. Tumormarker sind Stoffe, welche die Tumorzellen selbst bilden. Aber – und das ist das Problem – nicht alle Krebspatienten haben erhöhte Tumormarker. Umgekehrt haben manchmal auch Menschen ohne Tumorerkrankung erhöhte Werte. Um eine sichere Diagnose zu stellen, reicht es also nicht aus, nur die Tumormarker zu untersuchen.
Auch die verschiedenen Formen von Gebärmutterkrebs produzieren gelegentlich Tumormarker, die sich dann im Blut nachweisen lassen. Sie werden bezeichnet mit Carcinoembryonales Antigen (CEA), Cancer Antigen 125 (CA 125) und Squamous Cell Carcinoma Antigen (SCC).
Das CEA und das CA 125 können bei bösartigen ebenso wie bei manchen gutartigen oder entzündlichen Prozessen erhöht sein. Aber auch Raucherinnen können höhere Werte haben. Das SCC kann bei Gebärmutterhalskrebs ansteigen.
Aber: Nicht alle Frauen mit Gebärmutterhalskrebs haben erhöhte Tumormarker im Blut. Manchmal können diese sogar bei gesunden Frauen vorkommen. Daher eignen sie sich nur für die Kontrolle des Krankheitsverlaufes und nicht für die Diagnose.
Computertomographie (CT) und Kernspintomographie (MRT)
Die Computertomographie ist im Rahmen der Diagnose von Gebärmutterhalskrebs eine spezielle Röntgenuntersuchung, mit deren Hilfe der Operateur wichtige Hinweise darüber erhält, ob er den Tumor entfernen kann und wie umfangreich die Operation sein wird.
Als weiteres bildgebendes Verfahren bei der Diagnose eines Zervixkarzinoms kann die Kernspintomographie (MRT) zum Einsatz kommen.
Positronenemissionstomographie (PET)
Die Positronenemissionstomographie ist ein bildgebendes Verfahren, das die Stoffwechselaktivität der Zellen sichtbar macht.
Mit der PET lassen sich beispielsweise Gewebe mit besonders aktivem Stoffwechsel von solchen mit weniger aktiven Zellen unterscheiden. Da Krebszellen schnell wachsen, benötigen sie meist viel Energie. Sie nehmen zum Beispiel Traubenzucker oder Sauerstoff oft viel rascher auf, als dies gesundes Gewebe tut. Ein Stoff mit chemisch veränderten Molekülen, die der Körper bei vielen Stoffwechselprozessen umsetzt oder als Energiequelle braucht (sogenannte Tracer, engl. to trace = ausfindig machen), wird mit einer leicht radioaktiven Substanz beladen. Die Spur dieser kleinsten Teilchen wird durch die besondere Technik der PET sichtbar. Auf diese Weise lassen sich auch Tochtergeschwülste besser erkennen. Manche Tumoren zeigen allerdings keine erhöhte Stoffwechselaktivität. Dann hilft eine PET Untersuchung nicht weiter.
Andererseits kann auch entzündetes Gewebe eine erhöhte Stoffwechselaktivität haben und somit vermehrt Tracer anreichern. Eine PET alleine reicht daher nicht aus, um Krebs festzustellen. Heute wird das Bild der PET-Untersuchung oft mit der Computertomographie (CT) kombiniert zur PET-CT.
Die PET-Untersuchung ist kein Standardverfahren bei der Diagnose von Gebärmutterhalskrebs und wird deshalb in der Regel nicht von den gesetzlichen Krankenkassen bezahlt.
Klassifikation und Stadieneinteilung von Gebärmutterhalskrebs
Der Körper eines Menschen besteht aus sehr vielen unterschiedlichen Geweben und Zellen. Dementsprechend unterschiedlich fällt auch das bösartige Wachstum einer Krebsgeschwulst aus. Für die Behandlung von Gebärmutterhalskrebs ist es wichtig, den genauen Steckbrief Ihrer Erkrankung zusammenzustellen.
Dazu gehören die Informationen darüber, zu welchem Zelltyp der Krebs gehört, wie bösartig er ist, wie schnell er wächst, ob er bereits die Organgrenzen überschritten oder sich sogar im Körper ausgebreitet hat.
Hinweis: Es ist sehr wichtig, diese Einzelheiten genau zu kennen. Erst dann lässt sich eine Behandlung zusammenstellen, die für Sie und den Verlauf Ihrer Erkrankung am besten geeignet ist.
Aus den Ergebnissen aller bisher durchgeführten Untersuchungen ermittelt der Arzt das genaue Krankheitsstadium (Staging, Stadieneinteilung). Um dieses so zu beschreiben, dass jeder Arzt es richtig einordnen kann, gibt es international einheitliche Einteilungen (Klassifikationen). Bei Krebserkrankungen der weiblichen Geschlechtsorgane gibt es sogar zwei: die TNM-Klassifikation und die FIGO-Klassifikation.
TNM-Klassifikation von Gebärmutterhalskrebs
- T (Tumor) beschreibt, wie groß der Primärtumor ist
- N (Nodi = Knoten) beschreibt, ob Lymphknoten befallen sind, wie viele es sind und wo
- M (Metastasen) beschreibt, ob Fernmetastasen vorliegen und wo
Kleine Zahlen, die den Buchstaben jeweils zugeordnet sind, geben an, wie weit sich der Eierstockkrebs bereits ausgebreitet hat.
| Die Bedeutungen für T | Tis = Carcinoma in situ (Krebsvorstufe) T1 = Tumor beschränkt sich auf den Gebärmutterhals T2 = Primärtumor hat sich auf die Scheide (obere zwei Drittel) und das seitliche Bindegewebe des Gebärmutterhalses ausgedehnt T3 = Primärtumor hat sich auf das untere Scheidendrittel und bis an die Beckenwand ausgestreckt T4 = Tumor hat das kleine Becken überschritten oder ist in die Blasen- oder Enddarmschleimhaut eingewachsen |
|---|---|
| Die Bedeutungen für N | Nx = die minimalen Erfordernisse zur Beurteilung der benachbarten Lymphknoten liegen nicht vor N0 = kein Nachweis für Befall der benachbarten Lymphknoten N1 = befallene benachbarte Lymphknoten |
| Die Bedeutungen für M | Mx = noch nicht erfolgte Metastasensuche M0 = keine Metastasen nachweisbar M1 = Befall entfernter Organe, Ausdehnung über das kleine Becken hinaus |
FIGO-Klassifikation
Die FIGO-Klassifikation beschreibt, wie weit sich das Zervixkarzinom ausgebreitet hat und ob es Metastasen gibt. Bei der FIGO-Klassifikation werden vier Stadien unterschieden.
| I. | Tumor ist nur auf den Gebärmutterhals begrenzt. |
| II. | Tumor hat sich über die Gebärmutter hinaus ausgedehnt, ist aber nicht bis zur Beckenwand und nicht ins untere Drittel der Scheide vorgedrungen. |
| III. | Tumor hat sich auf die Beckenwand ausgedehnt und verursacht einen Nierenstau (Hydronephrose); das untere Drittel der Scheide ist befallen. |
| IV. | Tumor hat das kleine Becken überschritten und ist in die Schleimhaut von Blase oder Enddarm eingewachsen. |
Die Therapie von Gebärmutterhalskrebs
Die Behandlung von Gebärmutterhalskrebs soll die Erkrankung dauerhaft heilen oder das Zervixkarzinom zumindest in Schach halten. Wird Gebärmutterhalskrebs nicht behandelt wird, breitet er sich aus, streut im Körper Tochtergeschwülste und führt früher oder später zum Tod.
Jede Behandlung von Gebärmutterhalskrebs soll den Tumor – und wenn Tochtergeschwülste vorliegen, möglichst auch diese – vollständig entfernen oder vernichten, so dass der Betroffene dauerhaft geheilt ist. Eine solche Behandlung heißt kurative Therapie. Lässt sich dieses Ziel nicht erreichen, versucht man, den Tumor möglichst lange zu kontrollieren und gleichzeitig die Lebensqualität zu erhalten. Diese Behandlung heißt palliative Medizin.
Operation von Gebärmutterhalskrebs
Die Operation von Gebärmutterhalskrebs soll das vom Krebs befallene Gewebe vollständig entfernen. Sind beim Zervixkarzinom die Zellveränderungen tatsächlich nur auf die Oberfläche des Gebärmutterhalses beschränkt, ist die kegelförmige Ausschneidung des Gebärmutterhalses, die bei der Diagnostik erfolgt, gleichzeitig die Therapie.
Ist der Krebs schon in tiefere Schichten vorgedrungen, fällt die Operation umfangreicher aus. Bei diesem Eingriff wird die Gebärmutter komplett entfernt (Totalexstirpation), unter Umständen zusätzlich auch der obere Teil der Scheide und das Bindegewebe, das an die Gebärmutter angrenzt und Lymphabflusswege enthält (Wertheim‘sche Operation). Wie umfangreich die Operation ausfällt, hängt vom Alter der betroffenen Frau ab und ob sie eventuell noch andere Erkrankungen hat.
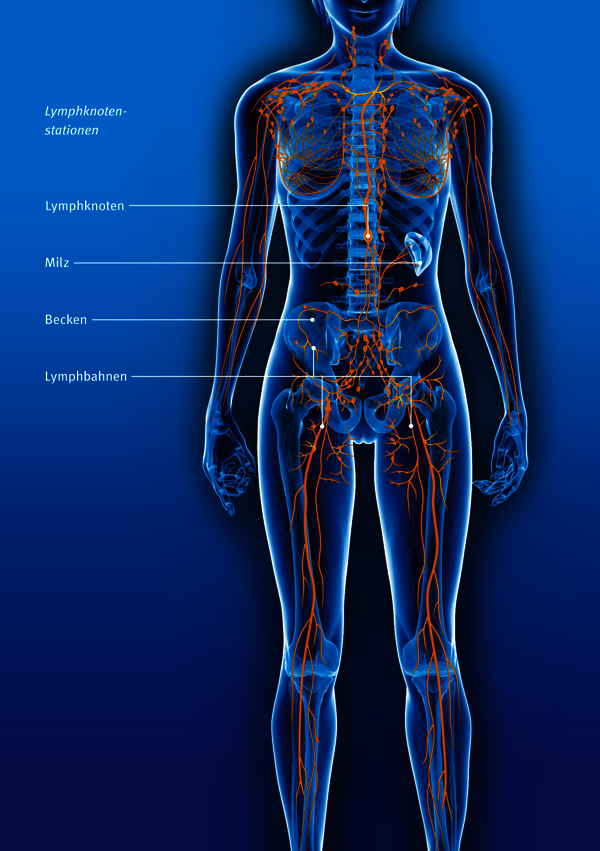
Eine Untersuchung des lymphatischen Gewebes soll zeigen, ob sich die Erkrankung in die benachbarten Lymphknotenstationen ausgedehnt hat. Da Gebärmutterhalskrebs nicht hormonabhängig ist, können die Eierstöcke in aller Regel erhalten bleiben. Besonders bei jüngeren Frauen werden die Eierstöcke möglichst nicht mit entfernt, damit sie einen normalen Hormonspiegel haben. Sollte eine Strahlenbehandlung notwendig sein, können die Eierstöcke während der Operation verlagert werden, damit sie außerhalb des Strahlenfeldes liegen.
Wichtig: Besprechen Sie mit Ihrem Arzt genau, wie umfangreich die Operation bei Ihnen ausfallen wird und wie sie erfolgen kann.
Auf jeden Fall wird versucht, möglichst viel von der Scheide zu erhalten und die Nerven im Bauchraum soweit wie möglich zu schonen.
Die verschiedenen Operationsverfahren sind mittlerweile soweit verbessert worden, dass die Langzeitfolgen für die betroffenen Frauen geringer ausfallen als noch vor einigen Jahren. Trotz allem sind die Eingriffe bei Gebärmutterhalskrebs recht umfangreich und belastend. Viele Frauen brauchen deshalb auch eine längere Erholungszeit.
Nach der Operation
Welche Beschwerden nach der Operation von Gebärmutterhalskrebs auftreten können, hängt davon ab, wie umfangreich der Eingriff war. Im Allgemeinen gilt: Je umfangreicher der Eingriff, desto eher und mehr können Beschwerden auftreten.
Frauen, denen die Gebärmutter entfernt werden muss, haben zum Teil erhebliche psychische Probleme, die sich oft nachteilig auf das eigene Körperempfinden, die Partnerschaft und die Sexualität auswirken.
Wichtig: Wenn solche Folgen Ihren Alltag belasten, sprechen Sie mit Ihrem Arzt darüber oder mit einem Psychoonkologen, damit Sie Hilfe bekommen.
Ist zur Therapie einer Vorstufe von Gebärmutterhalskrebs nur eine Kegelausschneidung erforderlich, können Sie damit rechnen, dass die Operationswunde innerhalb von etwa sechs Wochen vollständig abheilt. Danach haben Sie meist keine Beschwerden mehr.
Sind durch die Operation innere Narben und Verwachsungen im Operationsbereich entstanden, können Ihnen diese beim Geschlechtsverkehr, beim Stuhlgang oder beim Wasserlassen Beschwerden verursachen: Diese können von unangenehmen Empfindungen bis hin zu Schmerzen reichen. Wenn Sie stark unter solchen Beschwerden leiden, besprechen Sie mit Ihrem Arzt, was sich dagegen tun lässt, ob möglicherweise eine weitere Operation hilft. Häufig verbessert ein zusätzlicher Eingriff den Zustand allerdings nur für kurze Zeit, da die Verwachsungen wieder auftreten können.
Die Operation von Gebärmutterhalskrebs kann auch Nerven schädigen, so dass unter Umständen Harnblase oder Darm nicht mehr einwandfrei funktionieren. Können Sie Ihre Blase nicht mehr problemlos entleeren, steigt das Infektionsrisiko.
Insgesamt ist allerdings die Gefahr, dass Nachbarorgane verletzt werden, eher gering. Meistens bilden sich diese Schädigungen nach einiger Zeit zurück. Im Einzelfall können sie aber dauerhaft bestehen bleiben.
Wurde Ihnen im Rahmen der Operation von Gebärmutterhalskrebs die Gebärmutter vor der Menopause entfernt, bekommen Sie danach keine Regelblutung mehr, und Sie können auch nicht mehr schwanger werden. Beginn und Verlauf der Wechseljahre werden nicht beeinflusst.
Wurden Ihnen neben der Gebärmutter auch die Eierstöcke entfernt und hatten diese noch regelmäßig Hormone produziert, können sich die typischen Wechseljahresbeschwerden einstellen: Sie können unter Hitzewallungen, Schlafstörungen und Stimmungsschwankungen leiden und nehmen auch an Gewicht zu. Diese Beschwerden nehmen ab, wenn Sie Hormonpräparate einnehmen; sie bessern sich im Laufe eines längeren Zeitraumes aber auch häufig von selbst.
Hinweis: Sollten die Untersuchungen der Tumorzellen allerdings ergeben haben, dass Ihr Tumor hormonabhängig ist, dass also Hormone das Wachstum anregen, dürfen Sie keine Hormonpräparate einnehmen. Denn Hormone würden das Wachstum der Tumorzellen anregen.
Lymphödem
Wenn bei Ihnen bei der Operation von Gebärmutterhalskrebs Lymphknoten entfernt wurden, kann in der betroffenen Körperregion eine Schwellung (Lymphödem) entstehen. Schwellungen können auch nach einer Bestrahlung auftreten. Das Lymphgefäßsystem transportiert Eiweißkörper aus den Geweben ab. Diese stammen aus dem Blut, das sie über kleinste Blutgefäße ununterbrochen verlassen. Kann das Gefäßsystem diese Eiweißkörper nicht mehr entsorgen, zum Beispiel weil durch die Operation die Lymphbahnen unterbrochen wurden, stauen sie sich im betroffenen Gewebe. Da die Teilchen Wasser binden, schwillt der Bereich an: Es entsteht ein Lymphödem, auf das der Körper reagiert, indem er in diesem Bereich Binde- und Fettgewebe bildet. Etwa 25 Prozent der Betroffenen entwickeln ein Lymphödem.
Es kann aber auch sein, dass die Schwellung des Gewebes einfach nur die Folge der Operation beziehungsweise der Strahlenbehandlung ist und nichts mit einem Lymphödem zu tun hat. Solche Schwellungen, die unmittelbar durch den Eingriff entstehen und bis zu sechs Wochen anhalten können, brauchen nicht weiter behandelt zu werden. Bestehen sie allerdings länger als sechs Wochen, informieren Sie auf jeden Fall Ihren behandelnden Arzt, damit er untersuchen kann, ob es sich um ein Lymphödem handeln könnte. Sind die Schwellungen auch nach sechs Monaten noch nicht verschwunden, liegt sehr wahrscheinlich ein Lymphödem vor.
Hinweis: Lymphödeme können also frühestens sechs Monate nach der Operation sicher diagnostiziert werden. Später treten sie selten auf.
Nehmen Sie deshalb jede ungewohnte Schwellung – vor allem in der Genitalregion, der Bauchdecke bis zur Höhe des Nabels, in der Gesäßregion, des Damms sowie an Ober- und Unterschenkeln, Füßen und Zehen – ernst: Sie könnte ein Zeichen für ein Lymphödem sein, das behandelt werden muss.
Wichtig ist, die ersten Merkmale einer Lymphstauung frühzeitig zu entdecken und sie nicht zu verharmlosen. Wird die Diagnose verschleppt, wird das Ödem weiter zunehmen. Die Schwellung, die anfangs noch eingedrückt werden konnte, wird dann den Umfang des betroffenen Gewebes dauerhaft vergrößern. Wurde nämlich anfangs nur Flüssigkeit im Gewebe eingelagert, nimmt später das Unterhautgewebe zu. Diese Vergrößerung lässt sich nicht mehr durch Drainage oder Kompression beseitigen.
Ob sich ein Lymphödem entwickelt oder nicht, hängt von vielen unterschiedlichen Faktoren ab. Sicher ist, dass eine vorbeugende Lymphdrainage in einer Körperregion, die noch kein Anzeichen für ein Lymphödem aufweist, nicht vermeiden kann, dass ein Lymphödem auftritt. Die Behandlung eines Lymphödems muss lebenslang erfolgen, deshalb ist es wichtig, dass am Anfang jeder Behandlung eine eindeutige Diagnose steht.
Wichtig: Bitte lassen Sie sich in Ihrer Reha nicht automatisch mit Lymphdrainage versorgen. Denn nur wenn Sie ein Lymphödem haben, brauchen Sie eine komplexe Entstauungstherapie.
Behandlung des Lymphödems
Ein Lymphödem wird heute mit manueller Lymphdrainage (MLD), Kompression, apparativer Kompression und möglicherweise operativ behandelt.
Konservative Therapie des Lymphödems
Die Komplexe Entstauungstherapie (KPE) wird in zwei Phasen durchgeführt. Die erste Phase besteht aus manueller Lymphdrainage (MLD) beim Physiotherapeuten, Kompressionsbandagierung der Extremitäten, Bewegungsübungen und der notwendigen Hautpflege. In dieser ersten Phase soll die noch flüssige Schwellung so weit wie möglich verringert werden. Deshalb muss die Behandlung zwei- bis dreimal in der Woche für jeweils eine Stunde erfolgen. Entscheidend ist die sehr gute Kompressionsbandagierung, denn sie muss das Ergebnis, das der Physiotherapeut erreicht hat, bewahren.
Ist das Ödem nach dieser ersten Phase weitestgehend zurückgedrängt worden (nach etwa sechs Wochen), schließt sich die zweite Phase an. Diese unterscheidet sich von der ersten ausschließlich dadurch, dass Beine und Füße nach der Lymphdrainage nicht gewickelt werden, sondern ein Kompressionsstrumpf getragen wird. Dieser muss maßgefertigt sein. Grundsätzlich gilt, dass ein Kompressionsstrumpf nur tagsüber und nicht nachts getragen wird.
Sie können den Rückfluss der Lymphe selbst durch Bewegungsübungen unterstützen. Es ist nicht günstig und sinnvoll, dass Sie sich schonen, aber überlasten Sie sich auch nicht. Wo die Grenze zwischen Schonung und Überlastung für Sie liegt, werden Sie selbst feststellen: Gehen Sie Ihren gewohnten Arbeiten in Haushalt, Beruf und Freizeit nach. Wenn Sie allerdings merken, dass Ihre Tätigkeit dem Lymphfluss nicht förderlich ist und sich das Ödem verschlechtert, gönnen Sie sich eine Pause.
Wenn die ambulanten Maßnahmen nicht zum Erfolg führen, ist eine intensivierte Behandlung im Krankenhaus notwendig. Das gilt auch, wenn Komplikationen auftreten.
Wichtig: Kontrollieren Sie regelmäßig, dass Ihr maßgefertigter Kompressionsstrumpf gut sitzt. Wenn sich die Maße der Extremitäten verändern, bekommen Sie einen neuen.
Lymphdrainage ohne Kompression oder Bandagierung ist sinnlos. Kompression oder Bandagierung ohne Lymphdrainage ist ebenfalls sinnlos.
Medikamentöse Behandlung des Lymphödems
Es gibt keine Medikamente, die den Lymphabfluss verbessern. Besonders wassertreibende Medikamente dürfen zur Entstauung des Lymphödems nicht angewendet werden: Denn hierbei wird der Lymphe das Wasser entzogen, das Eiweiß verbleibt aber im Gewebe und führt dazu, dass sich das Lymphödem deutlich verschlechtert.
Wenn sich bei Ihnen nach der überstandenen Operation ein Lymphödem entwickelt, ist dies eine Folge Ihrer Grunderkrankung beziehungsweise von deren Behandlung. Dann ist es wichtig, dass die richtige Diagnose gestellt und anschließend die richtigen Behandlungen durchgeführt werden. Welche dafür in Frage kommen, haben wir zuvor beschrieben.
Lymphödem im Alltag
Ein Lymphödem beeinflusst Ihren Alltag; wie stark, lässt sich jedoch regeln. Ihr behandelnder Lymphologe wird Sie in all diesen Fragen beraten und Ihnen helfen. Auch wenn Sie dauerhaft wegen eines Lymphödems behandelt werden müssen und Infekte im betroffenen Bereich vermeiden sollen, sind darüber hinausgehende weitere Einschränkungen weder sinnvoll noch notwendig.
Behandlungen sollen so ausgewählt werden, dass sie auf ein notwendiges Maß verringert werden können. Dazu gehört, dass ein Lymphödem frühzeitig festgestellt wird und alle Behandlungsmöglichkeiten eingesetzt werden.
Selbstverständlich können in der betroffenen Körperregion eventuell notwendige medizinische Eingriffe oder Operationen erfolgen. Ihr Arzt wird immer darauf achten, dass dabei Infekte vermieden werden.
Hautpflege bei Lymphödem
Kompressionsstrümpfe trocknen die Haut aus, ganz gleich aus welchem Material sie sind, da sie Fett aufnehmen. Nachdem Sie den Strumpf abends ausgezogen haben, pflegen Sie daher die Haut regelmäßig mit Hautpflegemitteln, die entweder Urea pura (drei bis fünf Prozent) oder Acid lacticum (zwei bis fünf Prozent) enthalten. Eine solche regelmäßige Pflege verringert das Risiko, dass in diesem Bereich der Haut Infektionen entstehen. Waschen Sie Ihren Strumpf regelmäßig mit einem handelsüblichen Feinwaschmittel, damit er lange hält und seine Wirkung nicht nachlässt.
Hinweis: So sollen Ihren Ihre Lebensfreude und Ihre Lebensqualität auch mit Lymphödem erhalten bleiben. Deshalb gilt: so wenig Therapie wie nötig, so viel Lebensqualität wie möglich.
Verordnung von Lymphdrainage bei Lymphödem
Die Krankenkassen zahlen nach einer Operation von Gebärmutterhalskrebs in aller Regel Lymphdrainagen. Wie lange und wie viele hängt jedoch vom Stadium des Lymphödems ab. Ihr Arzt darf Ihnen nach aktueller Gesetzeslage zehn Lymphdrainagen von je einer Stunde Dauer verschreiben. Zu jeder Lymphdrainage gehört eine entsprechende Kompression, die ebenfalls vom Arzt verordnet werden muss, damit sie nicht von der Behandlungszeit der manuellen Lymphdrainage abgezogen wird. Das Bandagieren benötigt Zeit. Sie sollen aber als Patientin eine Stunde manuelle Lymphdrainage bekommen plus die Zeit für die Bandagierung. Die Kompression selbst muss als Bandagenset fertig konfektioniert verordnet werden.
Die Lymphdrainage soll nicht häufiger als zwei- bis dreimal pro Woche nötig sein. Reicht das nicht aus, müssen Sie eine stationäre intensivierte Lymphdrainagebehandlung bekommen. Auf dem Verordnungsblatt für Lymphdrainage nach Krebserkrankungen dürfen jeweils höchstens zehn Sitzungen verschrieben werden. Für ein Lymphödem im Stadium I gilt der Regelfall, in dem Ihr Arzt Ihnen insgesamt maximal 50 Lymphdrainagen verschreiben darf; danach ist eine zwölfwöchige Behandlungspause vorgeschrieben.
Wichtig: Ein Lymphödem im Stadium II und III wird als chronisch bewertet. Hier gilt der sogenannte langfristige Heilmittelbedarf, für den Ihr Arzt Ihnen „Verordnungen außerhalb des Regelfalls“ ausstellen kann.
Das bedeutet: Die Beschränkungen des Regelfalls gelten nicht, und Ihre Krankenkasse braucht den langfristigen Heilmittelbedarf auch nicht zu genehmigen. In diesem Fall kann Ihr behandelnder Arzt Ihnen unbefristet eine langfristige Verordnung für Lymphdrainage ausstellen. Allerdings muss er Ihr Lymphödem mindestens alle zwölf Wochen untersuchen; erst dann darf er Ihnen ein neues Rezept ausstellen.
Hinweis: Sie können selbst dazu beitragen, dass sich bei Ihnen kein Lymphödem entwickelt.
Beherzigen Sie folgende vorbeugende Ratschläge gegen ein Lymphödem
- Vermeiden Sie Verletzungen jeglicher Art.
- Vermeiden Sie extreme Hitze- und Kälteeinwirkungen.
- Vermeiden Sie Verletzungen durch (Haus-)Tiere.
- Vermeiden Sie Überbelastungen.
- Achten Sie darauf, dass Ihre Kleidung Sie nicht einengt.
- Vermeiden Sie starke Sonnenbestrahlung.
- Schützen Sie sich vor Insektenstichen.
- Machen Sie regelmäßig gymnastische Übungen. Auch regelmäßiges Schwimmen ist sinnvoll. Die Temperatur im Schwimmbad sollte 33 °C bis 34 °C nicht überschreiten – günstig sind 25 °C bis 28 °C. Sehr hilfreich sind Solebäder. Aber: Überanstrengen Sie sich nicht dabei! Und üben Sie keine verletzungsträchtigen Sportarten aus.
- Achten Sie bei Ihrer Ernährung auf Ausgewogenheit. Essen Sie viel frisches Obst und Gemüse.
- Vermeiden Sie Übergewicht.
Strahlentherapie (Radiotherapie)
Die Strahlentherapie beim Gebärmutterhalskrebs soll die Tumorzellen abtöten und den Betroffenen heilen. Da die Organe im Bauch besonders strahlenempfindlich sind, muss beim Zervixkarzinom die Bestrahlungsplanung sehr sorgfältig erfolgen, um die Tumorregion so genau wie möglich zu erfassen und gleichzeitig das umgebende gesunde Gewebe – hauptsächlich Darm und Blase – zu schonen.
Wie wird bei Gebärmutterhalskrebs bestrahlt?
- In der Regel an fünf Tagen in der Woche (montags bis freitags).
- Insgesamt erhalten Sie etwa 30 bis 35 Bestrahlungen; die gesamte Behandlung dauert also etwa sieben Wochen.
- Wird die Strahlentherapie mit einer Chemotherapie kombiniert, kann diese vor, während oder auch nach der Strahlentherapie stattfinden. Ihr Arzt wird dies mit Ihnen besprechen.
Neben den allgemeinen akuten Nebenwirkungen der Strahlentherapie kann es bei der Behandlung von Gebärmutterhalskrebs zum Beispiel auch zu Reizungen von Harnblase, Scheide und Darm kommen, die meistens aufhören, wenn die Behandlung zu Ende ist. Als späte Nebenwirkungen können etwa eine Verengung der Scheide oder des Darms auftreten, die möglicherweise vorübergehend oder sogar dauerhaft behandelt werden müssen. Wenn Sie Beschwerden haben, informieren Sie Ihren Arzt beizeiten darüber und lassen Sie sich beraten, was sich dagegen tun lässt.
Chemotherapie bei Gebärmutterhalskrebs
Beim Gebärmutterhalskrebs wird die Strahlentherapie häufig mit einer Chemotherapie kombiniert. Ziel dieser Therapie ist es, Krebszellen abzutöten, die nicht mit der Operation entfernt werden konnten. Im fortgeschrittenen Stadium kann der Gebärmutterhalskrebs durch eine Operation vielleicht nicht mehr geheilt werden. Außerdem können nach der Operation manchmal erneut Tumorabsiedelungen festgestellt werden. In diesen Fällen kann eine Chemotherapie die Lebensqualität verbessern und die Lebenserwartung erhöhen.
Hinweis: Gebärmutterhalskrebs wird selten nur durch eine Chemotherapie allein behandelt.
Sie erhalten die Medikamente in mehreren Einheiten, die als Chemotherapiezyklen bezeichnet werden. Jeder Zyklus besteht aus den Tagen, an denen Sie die Medikamente bekommen, und einer Erholungspause, die in der Regel zwei Wochen beträgt. Wie lange die Chemotherapie dauert und welche Medikamente in welcher Menge gegeben werden, hängt davon ab, wie der Tumor auf die Zellgifte anspricht.
Mögliche Folgen der Chemotherapie
Eine Chemotherapie bei Gebärmutterhalskrebs beeinflusst die Funktion der Eierstöcke. Als Folge davon bleibt bei vielen Frauen die Regel aus. Auch das Verlangen nach Zärtlichkeit und Sexualität (Libido) kann verringert sein.
Während und / oder nach der Chemotherapie treten bei vielen Frauen Nebenwirkungen auf, die den Wechseljahressymptomen vergleichbar sind: Hitzewellen, Nachtschweiß, Herzjagen, Stimmungsschwankungen, unregelmäßige oder ganz aussetzende Blutungen und ähnliches. Frauen, die regelmäßig und auch während der Therapie die Pille nehmen, scheinen weniger unter diesen Symptomen zu leiden. Allerdings ist bei hormonabhängigen Tumoren die Pilleneinnahme nicht sinnvoll, da sie das Wachstum der Tumorzellen fördern kann.
Wichtig: Besprechen Sie mit Ihrem Gynäkologen oder Hausarzt, ob es sinnvoll ist, dass Sie etwas gegen diese Nebenwirkungen tun.
Lindernde (palliativmedizinische) Behandlung
Ist der Gebärmutterhalskrebs so weit fortgeschritten, dass er nicht mehr heilbar ist, kann die Palliativmedizin für die Betroffenen noch sehr viel tun, damit es ihnen in der ihnen verbleibenden Lebenszeit gut geht.
Weitere Behandlungsmöglichkeiten bei Gebärmutterhalskrebs
Neben den schulmedizinischen Methoden werden bei Gebärmutterhalskrebs auch komplementäre und alternative Behandlungsmethoden angeboten. Worin sich diese unterscheiden und auf was Sie dabei achten sollten, erfahren Sie im Artikel Unkonventionelle Krebsbehandlung.
Rehabilitation und Nachsorge
Rehabilitation und Nachsorge sind wesentliche Bestandteile der onkologischen Versorgung nach Gebärmutterhalskrebs. Nach der Akutversorgung im Krankenhaus sind Rehabilitationskliniken, Fach- und Hausarzt wichtig für die weitere Betreuung und Begleitung. Viele Betroffene wenden sich zusätzlich auch an eine Selbsthilfegruppe.
Rehabilitation
Wenn Sie die erste Behandlungsphase (Primärbehandlung) des Gebärmutterhalskrebses – also Operation und / oder medikamentöse Tumortherapie und / oder Strahlentherapie – geschafft haben, beginnt mit der Rehabilitation die nächste Phase. Diese kann sich als Anschlussrehabilitation (AR) / Anschlussheilbehandlung (AHB) direkt oder zeitnah anschließen.
Ausführliche Informationen erhalten Sie im Text „Rehabilitation“.
Nachsorge
Ziel der Nachsorge bei Gebärmutterhalskrebs ist es, rechtzeitig zu erkennen, wenn es zu einem Rückfall der Erkrankung kommt (Tumorrezidiv) oder Begleit- oder Folgeerkrankungen auftreten. Außerdem ist es Aufgabe der Nachsorge, Ihnen bei Ihren körperlichen, seelischen und sozialen Problemen zu helfen. Dazu gehört auch, dass Folgen oder Behinderungen, die durch die Krankheit entstanden sind, so weit wie möglich behoben werden und Sie – wenn Sie es wünschen – wieder berufstätig sein können.
Ausführliche Informationen erhalten Sie im Text „Nachsorge“.
Selbsthilfegruppen
Die meisten an Gebärmutterhalskresb erkrankten Frauen trifft die Diagnose völlig überraschend. Die Behandlung und alles, was sich daran anschließt, die Befürchtung, dass das Leben früher als erwartet zu Ende sein könnte, die praktischen, alltäglichen Folgen der Krankheit – all das sind neue, unbekannte Probleme.
Für viele ist dann der Kontakt zu anderen Betroffenen, die sie zum Beispiel in einer Selbsthilfegruppe finden, eine große Hilfe. Denn sie kennen die Probleme aus eigener Erfahrung und können Ihnen mit Rat und Tat helfen.
In der Frauenselbsthilfe nach Krebs e.V. haben sich unter dem Motto „Auffangen-Informieren-Begleiten“ krebskranke Frauen zusammengeschlossen mit dem Ziel, ihre Krankheit gemeinsam zu bewältigen. Die Deutsche Krebshilfe misst der Arbeit dieser Vereinigung großen Wert bei und unterstützt sie daher ideell wie auch in erheblichem Umfang finanziell. Die Frauenselbsthilfe Krebs e.V. bietet ein 6-Punkte-Programm, bestehend aus:
- Krebskranke psychosozial begleiten
- Helfen, die Angst vor weiteren Untersuchungen und Behand¬lungen zu überwinden
- Hinweise zur Stärkung der Widerstandskraft geben
- Die Lebensqualität verbessern helfen
- Informieren über soziale Hilfen, Versicherungs- und Schwerbehindertenrecht
- Die Interessen Krebskranker sozialpolitisch und gesundheits-politisch vertreten
Die Frauenselbsthilfe bietet persönliche Kontakte und Hilfe eben¬so an wie eine anonyme Online-Beratung. Weitere Informationen und Kontaktdaten finden Sie auf der Webseite der Frauenselbsthilfe-Krebs e.V.
Kinderwunsch bei Gebärmutterhalskrebs
Muss Frauen mit Gebärmutterhalskrebs die Gebärmutter entfernt werden, ist eine Schwangerschaft nicht mehr möglich. In seltenen Fällen können bei Frauen, die noch Kinder bekommen möchten und bei denen die Krebserkrankung in einem sehr frühen Stadium festgestellt wurde, die Gebärmutter und zumindest ein Eierstock erhalten bleiben. Allerdings müssen Sie mit Ihrem Arzt genau die Chancen und Risiken einer solchen Entscheidung besprechen und abwägen. Auch über die erforderliche Nachsorge müssen Sie sprechen.
Weitere Informationen erhalten Sie im Artikel "Kinderwunsch und Krebs".
Weitere Informationen
Letzte Aktualisierung
- Wissenschaftliche Überarbeitung Dezember 2020
- Aktualisierung der Fallzahlen Januar 2024
Text und Redaktion
- Dr. Désirée Maßberg, Stiftung Deutsche Krebshilfe
- Sandra von dem Hagen, Stiftung Deutsche Krebshilfe
- Isabell-Annett Beckmann, Stiftung Deutsche Krebshilfe
Medizinische Beratung
Prof. Dr. med. G. Emons
Universitätsmedizin Göttingen (UMG)
Direktor der Klinik für Gynäkologie und Geburtshilfe der UMG
Robert-Koch-Str. 40
37075 Göttingen
Prof. Dr. med. U. Wagner
Universitätsklinikum Gießen und Marburg
Standort Marburg
Direktor der Klinik für Frauenheilkunde und Geburtshilfe
Baldingerstr.
35043 Marburg (Lahn)
Prof. Dr. med. J. Pfisterer
Gynäkologische Onkologie, Gynäkologie und Geburtshilfe
Herzog-Friedrich-Str. 21
24103 Kiel
Quellen
Zur Erstellung dieser Broschüre wurden die nachstehend aufgeführten Informationsquellen herangezogen:
- S3-Leitlinien zum Zervixkarzinom, 2020, herausgegeben vom Leitlinienprogramm Onkologie, AWMF Registernummer 032/033OL
- Krebs in Deutschland für 2019/2020. 14. Ausgabe. Robert Koch-Institut und die Gesellschaft der epidemiologischen Krebsregister in Deutschland e.V. (Hrsg), Berlin, 2023
- Berufliche Rehabilitation: Ihre neue Chance. Deutsche Rentenversicherung Bund, 13. Auflage (4/2018)
- Mit Rehabilitation wieder fit für den Job. Deutsche Rentenversicherung Bund, 12. Auflage (8/2017)
- Klinische Studien. Stiftung Deutsche Krebshilfe, 2017
- Krebswörterbuch. Stiftung Deutsche Krebshilfe, 2017
- Wegweiser zu Sozialleistungen. Stiftung Deutsche Krebshilfe 2020
- Hilfen für Angehörige. Stiftung Deutsche Krebshilfe 2020
- Ernährung bei Krebs. Stiftung Deutsche Krebshilfe 2019
Benötigen Sie Hilfe?
Das INFONETZ KREBS steht Betroffenen nach einer Krebsdiagnose bei! Eine persönliche, kostenfreie Krebsberatung erhalten Sie montags bis freitags von 8 bis 17 Uhr unter der Telefonnummer 0800 / 80 70 88 77 oder per E-Mail: krebshilfe@infonetz-krebs.de.




