EIERSTOCKKREBS
Jedes Jahr erkranken in Deutschland laut Robert Koch-Institut Berlin etwa 7.180 Frauen an Eierstockkrebs (Ovarialkarzinom), einer bösartigen Neubildung der Eierstöcke (bösartiger Ovarialtumor). Das mittlere Erkrankungsalter liegt bei 68 Jahren.
Eierstockkrebs – Was sind die Ursachen?
Die Ursachen für Eierstockkrebs sind nicht eindeutig geklärt. Wissenschaftliche Untersuchungen haben aber einige Faktoren nachweisen können, die das Erkrankungsrisiko für ein Ovarialkarzinom erhöhen.
„Krebs” ist der Überbegriff für bösartige Neubildungen beziehungsweise Tumoren, die aus veränderten Zellverbänden entstehen. Diese Veränderung ist der entscheidende Schritt von einer normalen Zelle zu einer bösartigen Tumorzelle. Sie vermehrt sich dann ungehindert, bis schließlich viele Millionen Zellen eine Geschwulst bilden. Schreitet die Erkrankung weiter fort, können Tumorzellen dann auch in benachbarte Gewebe und Organe wandern und dort Tochtergeschwülste (Metastasen) bilden.
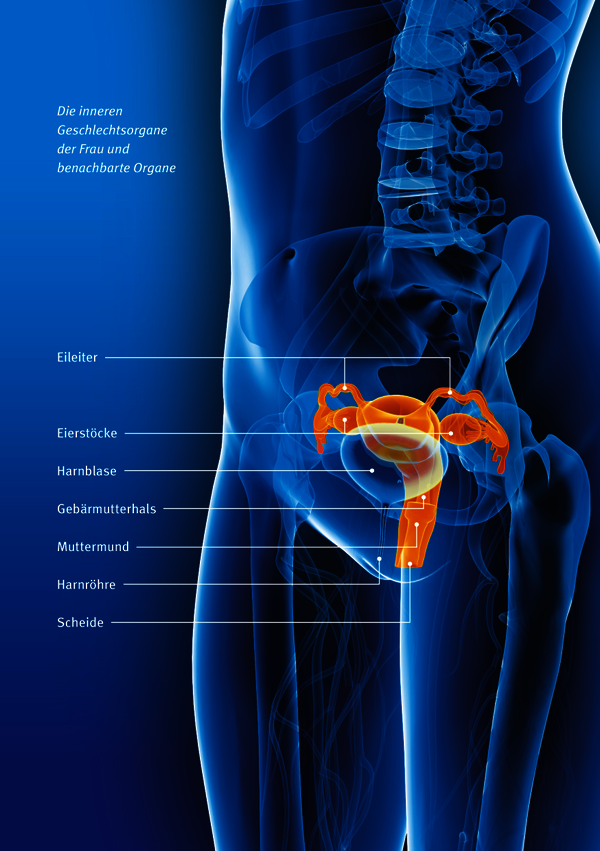
Aufbau der Eierstöcke
Die Eierstöcke spielen eine wichtige Rolle im weiblichen Zyklus und bei der Familienplanung. Wie funktionieren die Eierstöcke? Wie sind sie aufgebaut?
Die inneren Geschlechtsorgane (innere Genitale) der Frau bestehen aus Scheide (Vagina), Gebärmutter (Uterus), Eileitern (Tuben) und Eierstöcken (Ovarien). Die Scheide stellt als elastisches Organ eine Verbindung zwischen der Gebärmutter und der Körperoberfläche dar.
Die Gebärmutter selbst ist ein dickwandiges, muskelstarkes Hohlorgan. Sie ist birnenförmig und liegt im Zentrum des kleinen Beckens zwischen Blase und Mastdarm. Oben links und rechts mündet jeweils ein Eileiter in die Gebärmutter. Die Eileiter sind ebenfalls Hohlorgane und sind mit der Gebärmutterhöhle verbunden. Am anderen Ende münden sie mit einer trichterartigen Erweiterung frei in die Bauchhöhle. Zur Zeit des Eisprungs umfasst der Eileiter mit diesem Trichter den Eierstock, um die befruchtungsfähige Eizelle aufzufangen. Für einige Tage verweilt diese dort und wartet darauf, von Samenzellen befruchtet zu werden. Danach wird sie in die Gebärmutterhöhle transportiert.
Die Eierstöcke sind die weiblichen Keimdrüsen. Die pflaumengroßen, mandelförmigen Organe mit höckeriger Oberfläche sind doppelt (paarig) vorhanden und befinden sich jeweils unterhalb der Eileiter. Bei einer geschlechtsreifen Frau wiegt ein Eierstock etwa sieben bis zehn Gramm.
Funktion der Eierstöcke
Die Eierstöcke haben zwei Aufgaben: Zum einen stellen sie weibliche Geschlechtshormone (Östrogene und Gestagene) her (vegetative Funktion). Zum anderen produzieren sie befruchtungsfähige Eizellen (generative Funktion). Bereits bei einem neugeborenen Mädchen sind in den beiden Eierstöcken alle Eizellen vorhanden: jeweils zwischen 500.000 und 700.000. Davon reifen während der Geschlechtsreife etwa 500 Eizellen heran, die übrigen gehen zugrunde.
Während in der ersten Hälfte des weiblichen Zyklus die Eizelle heranreift, werden im Eierstock vorwiegend Östrogene gebildet, die die Gebärmutterschleimhaut aufbauen. Nach dem Eisprung in der Zyklusmitte bildet der Gelbkörper im Eierstock vorwiegend Gestagene. Sie lockern die Gebärmutterschleimhaut jeden Monat auf und bereiten die Gebärmutter so darauf vor, dass sie eine befruchtete Eizelle (Embryo) aufnehmen kann. Diese nistet sich dann in der Gebärmutterschleimhaut ein. Wird die Frau nicht schwanger, wird die Schleimhaut nicht mehr benötigt und über die Menstruationsblutung abgestoßen. Anschließend beginnt der Zyklus erneut, indem die Schleimhaut nach und nach wiederaufgebaut wird.
Risikofaktoren für Eierstockkrebs
Ein Risikofaktor für Eierstockkrebs ist das Alter. Mit höherem Alter steigt das Risiko, Ovarialkrebs zu entwickeln. Daneben haben Wissenschaftler noch einige andere Faktoren herausgefunden, die das Risiko für die Entstehung von Eierstockkrebs erhöhen.
Ihr Risiko, an Eierstockkrebs zu erkranken, ist höher, wenn
- Sie älter als 50 Jahre sind
- Sie kinderlos geblieben sind
- Sie bereits an Brustkrebs, Gebärmutterschleimhautkrebs oder Darmkrebs erkrankt sind
- Nahe Verwandte (Mutter, Schwester) bereits ein Ovarialkarzinom hatten
Wenn von diesen Risikofaktoren für Eierstockkrebs einer auf Sie zutrifft oder sogar mehrere, bedeutet das nicht zwangsläufig, dass Sie erkranken werden. Aber Ihr persönliches Risiko ist erhöht.
Faktoren, die das Risiko für Eierstockkrebs senken können:
- Jüngeres Alter der Frauen bei der ersten Schwangerschaft oder beim ersten lebendgeborenen Kind und mehrere Schwangerschaften
- Einnahme der Antibabypille über mehrere Jahre
Häufig gehen bösartige Ovarialtumoren nicht ursprünglich vom Eierstock aus (Primärtumor), sondern sind Absiedlungen (Metastasen) von Krebserkrankungen anderer Organe. Wundern Sie sich deshalb nicht, wenn Ihre behandelnden Ärzte zusätzliche Untersuchungen – zum Beispiel der Brust oder des Magen-Darm-Traktes – vorschlagen.
Familiäre Vorbelastung für Eierstockkrebs
Für das Ovarialkarzinom kann eine familiäre Vorbelastung bestehen. So sind etwa 1.000 Eierstockkrebserkrankungen pro Jahr auf Veränderungen in den Erbfaktoren zurückzuführen. Dafür sind zumeist die beiden Gene BRCA1 und BRCA 2 (BRCA = Breast Cancer, Englisch für Bustkrebs) verantwortlich.
Frauen, die eine Veränderung im BRCA1- oder BRCA2-Gen haben, besitzen ein Risiko von 20 bis 60 Prozent, im Laufe ihres Lebens an einem Ovarialkarzinom zu erkranken. In der weiblichen Allgemeinbevölkerung liegt es bei 1,5 Prozent. Dabei ist das Risiko für Ovarialkrebs bei einer BRCA1-Mutation höher als bei einer BRCA2-Mutation. Die Wahrscheinlichkeit, an Eierstockkrebs zu erkranken, steigt bei Frauen mit BRCA1-Mutation ab dem 40. Lebensjahr deutlich an, bei Frauen mit verändertem BRCA2-Gen etwa ab dem 50. Lebensjahr. Etwa zehn bis 15 Prozent aller Eierstockkrebserkrankungen sind durch erbliche Faktoren bedingt.
Die Hochrisikogene für Eierstockkrebs können in den jeweiligen Familien von Generation zu Generation und unabhängig vom Geschlecht der Kinder weitergegeben werden. Wer eine solche Genveränderung in sich trägt, hat Zeit seines Lebens ein sehr hohes Risiko, einen Tumor in der Brust oder den Eierstöcken / Eileitern zu entwickeln.
Es gibt verschiedene Hinweise darauf, dass in Familien Veränderungen in den genannten Erbfaktoren vorliegen könnten.
Hinweise auf Genveränderungen
- Brust- und / oder Eierstockkrebs tritt gehäuft auf.
- Die betroffenen Familienmitglieder erkranken in jungen Jahren (vor dem 50. Lebensjahr).
- Brustkrebs tritt beidseitig auf.
- Auch männliche Familienmitglieder erkranken an Brustkrebs.
Ob eine solche erbliche Veranlagung wirklich vorliegt, lässt sich mit modernen molekularbiologischen Analysemethoden feststellen. Das Deutsche Konsortium Familiärer Brust- und Eierstockkrebs hat für die molekulargenetische Analyse der Brustkrebsgene BRCA1 und BRCA2 und einiger weiterer Gene, deren Veränderungen zu einem mäßig erhöhten Brustkrebsrisiko führen, bestimmte Voraussetzungen erarbeitet. Diese basieren darauf, dass eine mindestens zehnprozentige Wahrscheinlichkeit für den Nachweis einer Mutation vorliegt.
Zu den Risikofamilien für Ovarialkrebs zählen Sie, wenn von den folgenden Kriterien mindestens eins zutrifft:
- Mindestens drei Frauen sind oder waren an Brustkrebs erkrankt, unabhängig vom Alter.
- Mindestens zwei Frauen sind oder waren an Brustkrebs erkrankt, davon eine vor dem 51. Lebensjahr.
- Mindestens eine Frau ist oder war an Brustkrebs und eine Frau an Eierstockkrebs erkrankt.
- Mindestens zwei Frauen sind oder waren an Eierstockkrebs erkrankt.
- Mindestens eine Frau ist oder war an Brust- und Eierstockkrebs erkrankt.
- Mindestens eine Frau ist oder war mit 35 Jahren oder jünger an Brustkrebs erkrankt.
- Mindestens eine Frau ist oder war an beidseitigem Brustkrebs erkrankt, davon das erste Mal mit 50 Jahren oder jünger.
- Ein Mann war oder ist an Brustkrebs und eine Frau ist an Brust- oder Eierstockkrebs erkrankt, unabhängig vom Alter.
- Eine Frau, die an triple negativem Brustkrebs erkrankt war oder ist.
- Eine Frau, die an Eierstockkrebs erkrankt war oder ist
Hinweis: Sollte eines dieser Kriterien auf Sie oder Ihre Familie zutreffen, wenden Sie sich bitte eines der spezialisierten Zentren für familiären Brust- und Eierstockkrebs.
Eierstockkrebs: Symptome
Die Symptome bei Eierstockkrebs im Frühstadium sind meist so allgemein und uncharakteristisch, dass sie auch eine ganz andere Ursache haben können. Deshalb ist es wichtig, dass Sie bei bestimmten Symptomen frühzeitig zu Ihrem Arzt gehen. Er kann untersuchen, woran es liegt – und die nächsten Schritte einleiten.
Eierstockkrebs im Frühstadium bleibt häufig im Verborgenen. Für das Ovarialkarzinom gibt es keine Früherkennungsuntersuchung, wie sie die gesetzlichen Krankenkassen zum Beispiel für Brustkrebs oder Gebärmutterhalskrebs anbieten. Da ältere Frauen ein höheres Erkrankungsrisiko haben, wird empfohlen, dass sich Frauen ab 50 Jahren jedes Jahr einmal vom Frauenarzt auf Ovarialkrebs untersuchen lassen.
Ein Ovarialtumor ist oft lange Zeit „stumm“, das heißt er macht sich nicht durch typische Eierstockkrebs-Symptome bemerkbar, die bereits auf Eierstockkrebs im Frühstadium hinweisen könnten.
Das liegt daran, dass Eierstocktumoren sich zunächst ohne Widerstand in die freie Bauchhöhle ausbreiten können. Erst wenn andere Organe in Mitleidenschaft gezogen werden, treten beim Eierstockkrebs Symptome auf. Sehr große Tumoren sind nicht unbedingt ein Hinweis auf Bösartigkeit. Sie können aber dazu führen, dass sich Ihr Allgemeinzustand verschlechtert, dass Sie sich krank fühlen und auch Ihre körperliche Leistungsfähigkeit nachlässt.
Hinweis: Wenn Sie solche Anzeichen bemerken, gehen Sie frühzeitig zum Frauenarzt. Eierstockkrebs im Frühstadium bleibt häufig lange Zeit unbemerkt und wird oft erst in einem späteren Stadium erkannt – mit deutlich schlechteren Heilungsaussichten.
Gehen Sie bei diesen Anzeichen zu Ihrem Arzt
- Unbestimmte Verdauungsbeschwerden (Magenschmerzen, Völlegefühl, Blähungen, aufgetriebener Leib), für die keine andere Erklärung vorliegt
- Häufigeres Wasserlassen als bisher üblich
- Blutungen außerhalb der Monatsregel beziehungsweise nach den Wechseljahren
- Unerklärliche Gewichtsabnahme, insbesondere Gewichtsverlust, obwohl der Bauchumfang zunimmt; dies kann gelegentlich darauf hinweisen, dass sich Flüssigkeit im Bauchraum angesammelt hat (Aszites)
Abschließend noch einmal der Hinweis: Beobachten Sie Ihren Körper und nehmen Sie alle ungewöhnlichen Veränderungen ernst.
Die genannten Anzeichen können natürlich auch bei anderen, gutartigen (Eierstock-)Erkrankungen auftreten. Damit festgestellt werden kann, woran es liegt, gehen Sie bald zu Ihrem Arzt. Wenn er dann eine harmlose Ursache Ihrer Beschwerden findet, können Sie beruhigt sein. Sollte aber ein bösartiger Eierstocktumor festgestellt werden, sind Ihre Heilungschancen umso besser, je früher er entdeckt wurde.
Diagnose von Eierstockkrebs
Eine frühzeitige Diagnose von Eierstockkrebs ist wichtig, denn je früher eine bösartige Erkrankung erkannt wird, desto besser sind in vielen Fällen die Heilungs- und Überlebenschancen. Allerdings haben viele Menschen Angst davor, in eine medizinische Mühle zu geraten, wenn sie den Verdacht haben, dass sie an Krebs erkrankt sein könnten. Deshalb schieben sie den Besuch beim Arzt immer weiter hinaus. So verständlich diese Angst auch ist: Es ist wichtig, dass Sie möglichst bald zum Arzt gehen.
Die Untersuchungen im Rahmen der Diagnose von Eierstockkrebs sollen folgende Fragen klären
- Haben Sie wirklich einen Eierstocktumor?
- Ist dieser gut- oder bösartig?
- Welche Krebsart ist es genau?
- Wo sitzt der Eierstocktumor?
- Wie ist Ihr Allgemeinzustand?
- Wie weit ist die Erkrankung fortgeschritten?
- Gibt es Metastasen?
- Mit welcher Behandlung kann für Sie der beste Erfolg erreicht werden?
- Welche Behandlung kann Ihnen zugemutet werden?
Eine Behandlung von Eierstockkrebs lässt sich nur dann sinnvoll planen, wenn vorher genau untersucht worden ist, woran Sie leiden.
Dabei haben die einzelnen Untersuchungen zwei Ziele: Sie sollen den Verdacht, dass Sie an einem Ovarialkarzinom erkrankt sind, bestätigen oder ausräumen. Wenn sich der Verdacht bestätigt, müssen Ihre behandelnden Ärzte ganz genau feststellen, wo der Eierstocktumor sitzt, wie groß er ist, aus welcher Art von Zellen er besteht und ob er vielleicht schon Tochtergeschwülste gebildet hat.
Ihr Arzt wird Ihnen erklären, welche Untersuchungen notwendig sind, um die Diagnose Ovarialkrebs zu sichern. Meist wird es mehrere Tage oder sogar Wochen dauern, bis alle Untersuchungen abgeschlossen sind und die Ergebnisse vorliegen. Werden Sie dabei nicht ungeduldig, denn je gründlicher Sie untersucht werden, desto genauer kann die weitere Behandlung des Ovarialkarzinoms für Sie festgelegt werden.
Wenn alle Ergebnisse vorliegen, wird Ihre Behandlung geplant. Ihr Arzt wird Ihnen genau erklären, welche Möglichkeiten es gibt, wie sich die Behandlung auf Ihr Leben auswirkt und mit welchen Nebenwirkungen Sie rechnen müssen. Die endgültige Entscheidung über Ihre Behandlung des Eierstockkrebses werden Sie gemeinsam mit den behandelnden Ärzten treffen. Dabei ist es von Anfang an wichtig, dass sich ein vertrauensvolles Patienten-Arzt-Verhältnis entwickelt.
Fühlen Sie sich allerdings bei Ihrem behandelnden Arzt nicht gut aufgehoben oder möchten Sie, dass ein anderer Arzt die vorgeschlagene Behandlung bestätigt, dann scheuen Sie sich nicht, eine zweite Meinung bei einem anderen (Fach-)Arzt einzuholen. Diese steht Ihnen unter bestimmten Umständen laut Patientenrechtegesetz zu.
Ihre Krankengeschichte (Anamnese)
Im Rahmen der Diagnose von Eierstockkrebs wird Ihr Arzt in einem ausführlichen Gespräch nach Ihren aktuellen Beschwerden fragen und wie lange Sie diese schon haben. Er wird sich auch danach erkundigen, welche Krankheiten Sie früher bereits hatten und welche Sie vielleicht im Augenblick gerade haben. Auch Faktoren, die Ihr Risiko für Eierstockkrebs erhöhen, sind für ihn wichtig. Denken Sie daran, dass Sie Ihrem Arzt sagen, welche Medikamente Sie einnehmen, auch ergänzende Mittel, die Ihnen kein Arzt verordnet hat (zum Beispiel Johanniskraut, Ginkgopräparate oder grüner Tee). Denn diese Substanzen können Nebenwirkungen oder Wechselwirkungen mit anderen Medikamenten verursachen.
Tipp: Vielleicht machen Sie sich vor dem Arztbesuch schon ein paar Notizen, damit Sie in dem Gespräch auch an alles denken.
Beschreiben Sie Ihrem Arzt all Ihre Beschwerden und Vorerkrankungen. Selbst Einzelheiten, die Ihnen unwichtig erscheinen, können für Ihren Arzt wichtig sein. Dazu gehören auch Informationen darüber, ob Sie vielleicht in Ihrem Beruf Faktoren ausgesetzt sind, die das Risiko für Eierstockkrebs erhöhen können. Der Arzt wird Sie aber auch nach bestimmten Dingen fragen und sich so ein umfassendes Bild machen.
Wenn sich bei Ihnen typische Eierstockkrebs-Symptome zeigen und der Verdacht besteht, dass Sie ein Ovarialkarzinom haben, sollte Ihr Arzt bald weitere Untersuchungen veranlassen.
Röntgenuntersuchung
Im Rahmen der Diagnose von Ovarialkrebs lassen sich mit normalen Röntgenaufnahmen innere Organe wie Herz und Lunge beurteilen. Das kann zum Beispiel im Hinblick auf eine Operation wichtig sein.
Ist eine größere Operation geplant, bei der die Eierstöcke entfernt werden, braucht Ihr Arzt manchmal eine Aufnahme der direkten Nachbarorgane – also der Nieren und der ableitenden Harnwege. Allerdings sind die Harnleiter im Normalzustand auf einem Röntgenbild nicht sichtbar. Deshalb wird Ihnen ein jodhaltiges Röntgenkontrastmittel in die Vene gespritzt, das von den Nieren ausgeschieden wird und die Harnwege füllt. Damit lassen sich Harnleiter und Harnblase im Röntgenbild darstellen.
Auf diesem Röntgenbild kann dann beurteilt werden, wie die Harnleiter und die zu operierenden Organe liegen und ob der Eierstocktumor eventuell Druck auf einen Harnleiter ausübt und so den Harnabfluss stört. Diese Röntgenuntersuchung kann häufig auch durch eine Ultraschalluntersuchung ersetzt werden. Darüber hinaus kann durch Röntgenaufnahmen auch nach Tochtergeschwülsten des Ovarialkrebses zum Beispiel in der Lunge gesucht werden.
Allerdings ist diese Untersuchung mit einer Strahlenbelastung verbunden. Meist wird heute anstelle von Röntgenaufnahmen eine Computertomographie (CT) eingesetzt, die mehr Informationen liefert als die älteren Techniken.
Ultraschalluntersuchung (Sonographie)
Zur Diagnose von Eierstockkrebs kann Ihr Arzt eine Ultraschalluntersuchung durchführen, bei der er die inneren Geschlechtsorgane gut betrachten kann. Dabei wird eine spezielle Ultraschallsonde in die Scheide eingeführt (Vaginalsonographie). Auf dem Bildschirm kann der Arzt dann die Eierstöcke beurteilen.
Ergibt die Ultraschalluntersuchung Veränderungen der Eierstöcke, so muss es sich dabei nicht unbedingt um eine bösartige Erkrankung handeln. Aber bestimmte Ultraschallkriterien können auf einen bösartigen Eierstocktumor hinweisen und manchmal zusätzliche Untersuchungen notwendig machen. Bestehen die Geschwülste des Eierstocks schon länger, sollten sie unbedingt durch eine Operation entfernt und anschließend feingeweblich untersucht werden, um Klarheit über die genaue Art der Geschwulst zu bekommen.
Mit der äußerlich angewendeten Ultraschalltechnik kann der Arzt außerdem durch die Bauchdecke in Ihren Bauch (Abdomen) hineinsehen, innere Organe wie Leber, Nieren, Nebennieren, Milz und Lymphknoten betrachten und Veränderungen erkennen.
Dickdarmkontrasteinlauf / Darmspiegelung (Koloskopie)
Verstärkt sich durch eine Ultraschall- oder durch eine gynäkologische Untersuchung der Verdacht auf ein Ovarialkarzinom, so wird manchmal vor der Operation ein Einlauf mit einem Kontrastmittel vorgenommen. Röntgenstrahlen durchdringen Kontrastmittel nicht so gut wie menschliche Organe. Füllt man also einen Hohlraum mit Kontrastmittel, dann lässt sich dieser auf einem Röntgenbild sichtbar machen. Auf diese Weise kann der Arzt beispielsweise feststellen, ob der Eierstocktumor bereits in Richtung Dickdarm vorgewuchert ist.
Diese Untersuchung kann auch als innere Spiegelung (Koloskopie) durchgeführt werden. Dabei wird vom Darmausgang (After) her ein biegsames weiches Rohr, das mit einer Lichtquelle ausgestattet ist (Endoskop), in den Darm eingeführt. Diese Untersuchungsmethode hat den Vorteil, dass sie mit keinerlei Strahlenbelastung verbunden ist. Zusätzlich kann der Arzt von verdächtigen Befunden im Darm (etwa Polypen) gleich eine Gewebeprobe (Biopsie) entnehmen beziehungsweise diese gleich entfernen.
Blutuntersuchungen
Ihr Blut ist eine wichtige Informationsquelle: Es gibt zum Beispiel Auskunft über Ihren Allgemeinzustand und über die Funktion einzelner Organe. Diese Informationen braucht der behandelnde Arzt unter anderem, um die Narkose für die Operation vorzubereiten.
Außerdem lassen sich im Blut sogenannte Tumormarker bestimmen. Sie können eine wichtige Information sein, wenn es darum geht, einen bösartigen Tumor zu entlarven. Tumormarker sind Stoffe, welche die Tumorzellen selbst bilden. Aber – und das ist das Problem – nicht alle Krebspatienten haben erhöhte Tumormarker. Umgekehrt haben manchmal auch Menschen ohne Tumorerkrankung erhöhte Werte. Um eine sichere Diagnose zu stellen, reicht es also nicht aus, nur die Tumormarker zu untersuchen.
Auch Eierstockkrebs produziert gelegentlich Tumormarker, die sich dann im Blut nachweisen lassen. Sie werden bezeichnet mit Carcinoembryonales Antigen (CEA) und Cancer Antigen 125 (CA 125).
Aber: Nicht alle Frauen mit Ovarialkrebs haben erhöhte Tumormarker im Blut. Manchmal können diese bei gutartigen oder entzündlichen Prozessen vorkommen. Auch Raucherinnen können erhöhte Werte haben. Daher eignen Tumormarker sich nur für die Kontrolle des Krankheitsverlaufes und nicht für die Diagnose.
Computertomographie (CT) und Kernspintomographie (MRT)
Die Computertomographie (CT) ist im Rahmen der Diagnose von Eierstockkrebs eine spezielle Röntgenuntersuchung, mit deren Hilfe der Operateur wichtige Hinweise darüber erhält, ob er den Eierstocktumor entfernen kann und wie umfangreich die Operation sein wird.
Ein weiteres bildgebendes Verfahren bei der Diagnose von Ovarialkrebs ist die Kernspintomographie (MRT).
Positronenemissionstomographie (PET)
Die Positronenemissionstomographie ist ein bildgebendes Verfahren, das die Stoffwechselaktivität der Zellen sichtbar macht.
Mit der PET lassen sich beispielsweise Gewebe mit besonders aktivem Stoffwechsel von solchen mit weniger aktiven Zellen unterscheiden. Da Zellen eines Ovarialkarzinoms schnell wachsen, benötigen sie meist viel Energie. Sie nehmen zum Beispiel Traubenzucker oder Sauerstoff oft viel rascher auf, als dies gesundes Gewebe tut.
Ein Stoff mit chemisch veränderten Molekülen, die der Körper bei vielen Stoffwechselprozessen umsetzt oder als Energiequelle braucht (Tracer, engl. to trace = ausfindig machen), wird mit einer leicht radioaktiven Substanz beladen. Die Spur dieser kleinsten Teilchen wird durch die besondere Technik der PET sichtbar. Auf diese Weise lassen sich auch Tochtergeschwülste besser erkennen. Manche Tumoren zeigen allerdings keine erhöhte Stoffwechselaktivität. Dann hilft eine PET Untersuchung nicht weiter.
Andererseits kann auch entzündetes Gewebe eine erhöhte Stoffwechselaktivität haben und somit vermehrt Tracer anreichern. Eine PET alleine reicht daher nicht aus, um Krebs festzustellen. Heute wird das Bild der PET-Untersuchung oft mit der Computertomographie (CT) kombiniert zur PET-CT.
Die PET-Untersuchung ist kein Standardverfahren bei der Diagnose von Eierstockkrebs und wird deshalb in der Regel nicht von den gesetzlichen Krankenkassen bezahlt.
Skelettszintigraphie
Eine Skelettszintigraphie, auch Knochenszintigraphie, kann Tumorabsiedlungen in den Knochen (Knochenmetastasen) darstellen. Dafür wird Ihnen ein schwach radioaktives Kontrastmittel gespritzt, das sich auf charakteristische Weise in Veränderungen der Knochen anreichert. Röntgenaufnahmen zeigen dann, ob tatsächlich Knochen befallen sind beziehungsweise ob die Metastasen operiert oder bestrahlt werden müssen, um einem Knochenbruch (Fraktur) vorzubeugen.
Klassfikation und Stadieneinteilung von Eierstockkrebs
Der Körper eines Menschen besteht aus sehr vielen unterschiedlichen Geweben und Zellen. Dementsprechend unterschiedlich fällt auch das bösartige Wachstum einer Krebsgeschwulst aus. Für die Behandlung von Eierstockkrebs ist es wichtig, den genauen Steckbrief Ihrer Erkrankung zusammenzustellen.
Dazu gehören die Informationen darüber, zu welchem Zelltyp der Ovarialkrebs gehört, wie bösartig er ist, wie schnell er wächst, ob er bereits die Organgrenzen überschritten oder sich sogar im Körper ausgebreitet hat.
Hinweis: Es ist sehr wichtig, diese Einzelheiten genau zu kennen. Erst dann lässt sich eine Eierstockkrebs-Behandlung zusammenstellen, die für Sie und den Verlauf Ihrer Erkrankung am besten geeignet ist.
Aus den Ergebnissen aller bisher durchgeführten Untersuchungen ermittelt der Arzt das genaue Krankheitsstadium (Staging, Stadieneinteilung). Um dieses so zu beschreiben, dass jeder Arzt es richtig einordnen kann, gibt es international einheitliche Einteilungen (Klassifikationen). Bei Krebserkrankungen der weiblichen Geschlechtsorgane gibt es sogar zwei: die TNM-Klassifikation und die FIGO-Klassifikation.
TNM-Klassifikation von Eierstockkrebs
- T (Tumor) beschreibt, wie groß der Primärtumor ist
- N (Nodi = Knoten) beschreibt, ob Lymphknoten befallen sind, wie viele es sind und wo
- M (Metastasen) beschreibt, ob Fernmetastasen vorliegen und wo
Kleine Zahlen, die den Buchstaben jeweils zugeordnet sind, geben an, wie weit sich der Eierstockkrebs bereits ausgebreitet hat.
| Die Bedeutung für T | T1 = Tumor beschränkt sich auf einen oder beide Eierstöcke T2 = Tumor hat einen oder beide Eierstöcke befallen und dehnt sich in das Becken aus T3 = Tumor hat einen oder beide Eierstöcke befallen und dehnt sich auf den Dünndarm und das große Netz aus oder es sind Metastasen außerhalb des kleinen Beckens, aber im Bauchraum vorhanden |
|---|---|
| Die Bedeutung für N | N0 = kein Nachweis von Lymphknoten N1 = befallene Lymphknoten |
| Die Bedeutung für M | Mx = minimale Erfordernisse zur Feststellung von Fernmetastasen liegen nicht vor M0 = kein Nachweis von Fernmetastasen M1 = Fernmetastasen vorhanden |
Ein Eierstockkrebs im Frühstadium ohne Lymphknoten- und Fernmetastasierung würde damit zum Beispiel als T1N0M0 bezeichnet.
FIGO-Klassifikation
Die FIGO-Klassifikation beschreibt, wie weit sich das Ovarialkarzinom ausgebreitet hat und ob es Metastasen gibt. Bei der FIGO-Klassifikation werden vier Stadien unterschieden.
| I | Tumor befällt einen oder beide Eierstöcke |
|---|---|
| II | Tumor breitet sich im Becken aus |
| III | Tumor breitet sich in der Bauchhöhle aus oder befällt Lymphknoten |
| IV | Tumor hat die Bauchhöhle (Peritonealhöhle) verlassen |
Die Therapie von Eierstockkrebs
Die Behandlung von Eierstockkrebs soll die Erkrankung dauerhaft heilen oder das Ovarialkarzinom zumindest in Schach halten. Wenn Ovarialkrebs nicht behandelt wird, breitet er sich aus, streut im Körper Tochtergeschwülste und führt früher oder später zum Tod.
Jede Behandlung von Eierstockkrebs soll den Tumor – und wenn Tochtergeschwülste vorliegen, möglichst auch diese – vollständig entfernen oder vernichten, so dass der Betroffene dauerhaft geheilt ist. Eine solche Behandlung heißt kurative Therapie. Lässt sich dieses Ziel nicht erreichen, versucht man, den Eierstocktumor möglichst lange zu kontrollieren und gleichzeitig die Lebensqualität zu erhalten.
Operation bei Eierstockkrebs
Ziel der Operation bei Eierstockkrebs ist es, das vom Krebs befallene Gewebe vollständig zu beseitigen. Dabei werden die Gebärmutter, beide Eierstöcke und Eileiter, das sogenannte große Netz – damit bezeichnet man das Fettgehänge des queren Dickdarms, das die Bauchdecke von den inneren Organen trennt – und wenn nötig Lymphknoten entfernt. Unter Umständen ist es notwendig, zusätzlich den Blinddarm zu entfernen oder auch Darmanteile, wenn diese mit befallen sind. Manchmal muss auch vorübergehend ein künstlicher Darmausgang (Stoma) angelegt werden.
Sich auf einen solchen künstlichen Darmausgang umstellen zu müssen, ist für Betroffene eine neue und zunächst meist belastende Situation, auch wenn die heutigen Operationstechniken und medizinischen Hilfsmittel die Situation verbessern können. Geruchsbelästigungen oder Reizungen der Bauchhaut treten nur noch selten auf. Viele Krankenhäuser haben speziell ausgebildete Stomatherapeuten, die den Betroffenen bereits unmittelbar nach der Operation die entsprechenden Kenntnisse sachkundig vermitteln können.
Sobald der Gesundheitszustand der Patientin es gestattet, verlagert der Chirurg den künstlichen Ausgang in einer weiteren Operation wieder zurück. Ausführliche Informationen hierzu finden Sie in der Broschüre „Stomarückverlagerung nach Darmkrebs – und alles ist wieder wie vorher?“ (PDF) der Vereinigung für Stomaträger und Menschen mit Darmkrebs sowie deren Angehörige, Deutsche ILCO e. V.
Die Risiken der Operation bei Ovarialkrebs betreffen vor allem die Nachbarorgane Blase, Darm, Harnleiter und die Blutgefäße. Lassen Sie sich von Ihrem Arzt erläutern, welche Nebenwirkungen auftreten können und was Sie dagegen tun können.
An die Operation von Eierstockkrebs schließt sich fast immer eine Chemotherapie an.
Nach der Operation
Welche Beschwerden nach der operativen Behandlung von Eierstockkrebs auftreten, hängt davon ab, wie umfangreich die Operation war. Im Allgemeinen gilt: Je umfangreicher der Eingriff, desto eher und mehr können Beschwerden auftreten.
Dazu gehören zum Beispiel innere Narben und Verwachsungen im Operationsbereich, die beim Geschlechtsverkehr, beim Stuhlgang oder beim Wasserlassen unangenehme Empfindungen bis hin zu Schmerzen verursachen können. Ob gegen diese Verwachsungen, die die betroffene Frau sehr stören können, eine weitere Operation hilft, muss im Einzelfall besprochen werden. Häufig ist ein Operationserfolg allerdings nur von kurzer Dauer, da die Verwachsungen wieder auftreten können.
Möglich sind bei der Operation eines Ovarialkarzinoms auch Nervenschäden, durch die unter Umständen Harnblase oder Darm nicht mehr einwandfrei funktionieren. Können Sie Ihre Blase nicht mehr problemlos entleeren, steigt das Infektionsrisiko. Insgesamt ist allerdings die Gefahr, dass Nachbarorgane verletzt werden, eher gering. Meistens bilden sich diese Schädigungen nach einiger Zeit zurück. Im Einzelfall können sie aber dauerhaft bestehen bleiben.
Frauen vor der Menopause, denen im Rahmen der Operation von Ovarialkrebs auch die Gebärmutter entfernt wurde, bekommen nach dem Eingriff keine Regelblutung mehr, und sie können auch nicht mehr schwanger werden. Der Verlauf der Wechseljahre wird nicht beeinflusst. Wurden beide Eierstöcke entfernt, ist dadurch auch die Hormonproduktion gestört oder fällt sogar ganz aus. Nur wenn der Eierstocktumor nicht hormonabhängig wächst, kann nach sorgfältiger Abwägung der Risiken eine sogenannte Hormonersatztherapie durchgeführt werden.
Einige Frauen belastet die Entfernung der Eierstöcke und bereitet ihnen zum Teil erhebliche psychische Probleme. Diese wirken sich dann oft nachteilig auf das eigene Körperempfinden, die Partnerschaft und die Sexualität aus.
Hinweis: Wenn solche Folgen Ihren Alltag belasten, sprechen Sie darüber mit Ihrem Arzt, damit Ihnen geholfen werden kann.
Wurden Ihnen beide Eierstöcke entfernt und hatten diese noch regelmäßig Hormone produziert, so können sich die typischen Wechseljahresbeschwerden einstellen. Dazu gehören Hitzewallungen, Schlafstörungen, Stimmungsschwankungen und Gewichtszunahme. Diese Beschwerden können durch die Einnahme von Hormonpräparaten gelindert werden. Sie bessern sich im Laufe eines längeren Zeitraumes aber auch häufig von selbst. Allerdings können bei einer Krebserkrankung nicht immer Hormonpräparate gegeben werden, da manche Tumorarten hormonabhängig sind. Hormone würden bei diesen Krebsarten das Wachstum von Tumorzellen anregen.
Lymphödem
Wenn bei Ihnen im Rahmen der Operation von Eierstockkrebs Lymphknoten entfernt wurden, können in der betroffenen Körperregion Schwellungen entstehen: Es entwickelt sich ein sogenanntes Lymphödem. Es entsteht, weil durch die Operation die Lymphbahnen unterbrochen wurden. Es kann aber auch infolge einer Bestrahlung auftreten.
Das Lymphgefäßsystem transportiert Eiweißkörper aus den Geweben ab. Diese stammen aus dem Blut, das sie über kleinste Blutgefäße ununterbrochen verlassen. Kann das Gefäßsystem diese Eiweißkörper nicht mehr entsorgen, stauen sie sich im betroffenen Gewebe. Da die Teilchen Wasser binden, schwillt der Bereich an: Es entsteht ein Lymphödem, auf das der Körper reagiert, indem er in diesem Bereich Binde- und Fettgewebe bildet.
Nehmen Sie deshalb jede ungewohnte Schwellung – vor allem im Unterleib und in den Beinen – ernst: Sie könnte ein Zeichen für ein Lymphödem sein, das behandelt werden muss.
Hinweis: Je früher das Lymphödem behandelt wird, desto besser sind die Aussichten dafür, dass es wieder völlig verschwindet.
Ein Lymphödem lässt sich mit nebenwirkungsfreien physiotherapeutischen Verfahren behandeln. Dazu gehören vor allem sorgfältige Hautpflege, die sogenannte Kompressionstherapie, Krankengymnastik und die manuelle Lymphdrainage, eine spezielle Massageform. Bei der Kompressionsbehandlung geht es in der ersten Therapiephase um die Entstauung (zum Beispiel mit Bandagen), in der zweiten Phase soll dieser Zustand erhalten beziehungsweise noch verbessert werden (etwa durch medizinische Kompressionsstrümpfe). Die manuelle Lymphdrainage ist Bestandteil des sogenannten physiotherapeutischen Komplexverfahrens; allein angewendet reicht sie zur Lymphödembehandlung nicht aus.
Hinweis: Sie können selbst dazu beitragen, dass sich bei Ihnen kein Lymphödem entwickelt.
Beherzigen Sie folgende Ratschläge, um einem Lymphödem vorzubeugen
- Vermeiden Sie Verletzungen jeglicher Art.
- Vermeiden Sie extreme Hitze- und Kälteeinwirkungen.
- Vermeiden Sie Verletzungen durch (Haus-)Tiere.
- Vermeiden Sie Überbelastungen, zum Beispiel durch das Tragen schwerer Einkaufstaschen.
- Achten Sie darauf, dass Ihre Kleidung Sie nicht einengt.
- Vermeiden Sie starke Sonnenbestrahlung.
- Schützen Sie sich vor Insektenstichen.
- Machen Sie regelmäßig gymnastische Übungen. Auch regelmäßiges Schwimmen ist sinnvoll. Die Temperatur im Schwimmbad sollte 33 °C bis 34 °C nicht überschreiten – günstig sind 25 °C bis 28 °C. Besonders hilfreich sind Solebäder.
- Aber: Überanstrengen Sie sich nicht dabei! Und üben Sie keine verletzungsträchtigen Sportarten aus.
- Achten Sie auf ausgewogene Ernährung. Essen Sie viel frisches Obst und Gemüse.
- Vermeiden Sie Übergewicht.
Strahlentherapie bei Eierstockkrebs
Bei Eierstockkrebs spielt die Strahlentherapie so gut wie keine Rolle. Sie kann unter ganz bestimmten Voraussetzungen im fortgeschrittenen Stadium des Ovarialkarzinoms Beschwerden lindern und die Lebensqualität verbessern. Ihr Arzt kann Sie näher dazu beraten.
Chemotherapie bei Eierstockkrebs
Bei Eierstockkrebs schließt sich eine Chemotherapie fast immer an die Operation an, da nur diese Kombination optimale Heilungschancen bietet. Ziel der Chemotherapie ist es, Krebszellen, die nicht bei der Operation entfernt werden konnten, abzutöten.
Im fortgeschrittenen Stadium kann das Ovarialkarzinom durch eine Operation vielleicht nicht mehr geheilt werden. Außerdem können nach der Operation manchmal erneut Tumorabsiedelungen festgestellt werden. In diesen Fällen kann eine Chemotherapie die Lebensqualität verbessern und die Lebenserwartung erhöhen.
In der Regel erfolgt die Gabe der Medikamente bei einer Chemotherapie (Zytostatika) als Infusion über die Vene. Immer häufiger wird aber an Ovarialkrebs erkrankten Frauen angeboten, dass sie die Medikamente direkt in die Bauchhöhle (intraperitoneale Chemotherapie) erhalten. So können hohe Dosierungen verabreicht werden, die örtlich wirken. Damit fallen die Nebenwirkungen im ganzen Körper geringer aus, als wenn die Medikamente über den Blutkreislauf verteilt werden. Allerdings können durch den direkten Kontakt des Gewebes mit den Zellgiften schwerere Nebenwirkungen im Bauchraum auftreten, wie schmerzhafte Bauchfellentzündungen oder Vernarbungen.
Hinweis: Zur Wirksamkeit dieses Verfahrens bei Eierstockkrebs gibt es jedoch bisher keine verlässlichen Daten aus klinischen Studien. Daher sollte gegenwärtig diese Form der Chemotherapie nur innerhalb kontrollierter klinischer Studien eingesetzt werden.
Die ergänzende Chemotherapie nach einer Operation von Eierstockkrebs wird im Normalfall in sechs Zyklen verabreicht, mit einer Pause von jeweils drei Wochen. Wie lange die Chemotherapie im fortgeschrittenen Stadium dauert und welche Medikamente in welcher Menge gegeben werden, hängt davon ab, wie der Tumor auf die Zellgifte anspricht.
Mögliche Folgen der Chemotherapie
Wurde nur ein Eierstock operativ entfernt, so beeinflusst eine Chemotherapie die Funktion des verbleibenden Eierstocks. Als Folge davon bleibt bei vielen Frauen die Periode aus. Auch das Verlangen nach Zärtlichkeit und Sexualität (Libido) kann verringert sein.
Während und / oder nach der Chemotherapie treten bei vielen Frauen Nebenwirkungen auf, die den Wechseljahressymptomen vergleichbar sind: Hitzewellen, Nachtschweiß, Herzjagen, Stimmungsschwankungen, unregelmäßige oder ganz aussetzende Menstruationsblutungen und ähnliches. Frauen, die regelmäßig und auch während der Therapie die Pille nehmen, scheinen weniger unter diesen Symptomen zu leiden. Allerdings ist bei einem hormonabhängigen Eierstocktumor die Pilleneinnahme nicht sinnvoll, da sie das Wachstum der Tumorzellen fördern kann.
Tipp: Besprechen Sie mit Ihrem Gynäkologen oder Hausarzt, ob es sinnvoll ist, dass Sie etwas gegen diese Nebenwirkungen tun.
Die Antihormontherapie (endokrine Therapien)
In seltenen Fällen kann bei Eierstockkrebs eine Antihormontherapie sinnvoll sein, bei der Gestagene verabreicht werden. Als Antihormontherapien stehen verschiedene Methoden zur Verfügung. Es kommen in erster Linie GnRh-Agonisten, Tamoxifen oder Aromatasehemmer zum Einsatz.
Formen der Antihormontherapie bei Eierstockkrebs
- Antiöstrogenbehandlung, zum Beispiel Tamoxifen: Bestimmte Tumorzellen haben Empfangszellen (Rezeptoren), die auf Östrogen reagieren und die Zelle zum Wachstum anregen. Antiöstrogene blockieren diese Funktion.
- Gabe von Aromatasehemmern: Nach Ausfall der Eierstockfunktion bewirkt das Enzym Aromatase die körpereigene (endogene) Bildung von Östrogenen vor allem in Fettgewebe. Aromatasehemmer blockieren dieses Enzym und damit die körpereigene Bildung von Östrogen.
- Ausschaltung der Eierstockfunktion: Sogenannte GnRH-Analoga (GnRH = Gonadotropin-Releasing-Hormon) sind künstlich hergestellte Wirkstoffe, die dem Hormon gleichen, das die Hirnanhangdrüse (Hypophyse) produziert und das die Östrogenproduktion der Eierstöcke steuert. Die Medikamente führen dazu, dass die Funktion der Eierstöcke unterdrückt wird und so keine Hormone mehr gebildet werden.
Auch eine Antihormontherapie kann Nebenwirkungen haben, wie etwa Gewichtszunahme, Bluthochdruck oder eine Venenentzündung. Bei Tamoxifen können Blutgerinnungsstörungen (Thrombosen) und Veränderungen an der Gebärmutterschleimhaut bis hin zum Gebärmutterkrebs auftreten. Bei Aromatasehemmern kann es unter anderem zu Gelenkbeschwerden kommen und die Knochendichte kann abnehmen. Wenden Sie sich mit allen Fragen und Problemen in diesem Zusammenhang vertrauensvoll an Ihren Arzt, er wird Sie beraten und wissen, wie er Ihnen helfen kann.
Insgesamt sind die Nebenwirkungen einer Antihormontherapie geringer als die einer Chemotherapie. Chemotherapien sind allerdings wirksamer als endokrine Therapien.
Die Antikörpertherapie
Eine weitere Therapieoption bei Eierstockkrebs ist die Antikörpertherapie. Wie bei einer Chemotherapie wirkt auch diese sogenannte zielgerichtete Therapie mit Antikörpern auf den ganzen Körper. Antikörper sind eigentlich ein Bestandteil des körpereigenen Abwehrsystems, können aber auch künstlich hergestellt werden. Sie greifen bestimmte Strukturen oder in den Krebszellen an.
Bei betroffenen Frauen mit fortgeschrittenem Eierstockkrebs (Stadien IIIB bis IV) kann eine zielgerichtete Behandlung mit dem Antikörper Bevacizumab zusätzlich zur Chemotherapie oder im Anschluss daran in Frage kommen. Bevacizumab verringert bei Zellen in der Umgebung des Tumors die Fähigkeit, neue Blutgefäße bilden zu können. Auf diese Weise wird der Tumor mit zu wenig Sauerstoff und Nährstoffen versorgt und wächst langsamer.
Die Krankenkassen bezahlen beim fortgeschrittenen Eierstockkrebs die Antikörperbehandlung mit Bevacizumab.
Nebenwirkungen der Antikörpertherapie bei Eierstockkrebs
Die Nebenwirkungen einer alleinigen Antikörpertherapie bei Eierstockkrebs sind anders und insgesamt geringer als die bei einer alleinigen Chemotherapie.
Wird bei Ihnen ein Antikörper gegeben, der die Gefäßneubildung hemmt, so muss Ihr Blutdruck regelmäßig gemessen werden, da Bluthochdruck eine der häufigsten Nebenwirkungen der Antikörpertherapie ist. Außerdem kann die Nierenfunktion gestört sein (Verlust von Eiweiß), und Wunden heilen vielleicht langsamer. Selten kann es zu Darmdurchbrüchen (Perforationen)kommen.
Die Hemmung der DNA-Reparatur (PARP-Inhibition)
Eine relative neue Therapie, die bei Eierstockkrebs eingesetzt wird, ist die Behandlung mit einem sogenannten PARP-Inhibitor (PARP = Pharmacological inhibitors of the enzyme poly ADP ribose polymerase). Bei etwa 15 Prozent aller Frauen mit Eierstockkrebs finden sich Veränderungen in einem BRCA-Gen. Diese können durch eine Blutuntersuchung (Keimbahnmutation) und eine Untersuchung im Tumorgewebe (somatische Mutation) nachgewiesen werden.
Eierstocktumoren mit verändertem (mutiertem) BRCA-Gen lassen sich gezielt mit einem PARP-Inhibitor behandeln. Dieser blockiert die Reparatur beschädigter Erbsubstanz und trifft BRCA-veränderte Tumoren damit an einer hochempfindlichen Stelle. Mittlerweile ist die Behandlung nicht mehr nur auf Frauen beschränkt, bei denen die Genveränderung nachgewiesen wurde. Es ist belegt, dass sich die rückfallfreie Zeit bei allen Frauen, die gut auf die Chemotherapie angesprochen haben, verlängert. Etwa die Hälfte aller BRCA-Mutationen bei Eierstockkrebs findet sich bei Frauen, in deren Familien Krebserkrankungen nicht gehäuft auftreten.
Neuerdings kann diese Therapie auch nach der Chemotherapie direkt im Anschluss an die Operation eingesetzt werden. Hier jedoch nur, wenn bei der Betroffenen eine BRCA-Mutation vorliegt und der Eierstocktumor auf die vorherige Behandlung angesprochen hat.
Lindernde (palliativmedizinische) Behandlung
Ist der Eierstockkrebs so weit fortgeschritten, dass er nicht mehr heilbar ist, kann die Palliativmedizin für die Betroffenen noch sehr viel tun, damit es ihnen in der ihnen verbleibenden Lebenszeit gutgeht.
Weitere Behandlungsmöglichkeiten bei Eierstockkrebs
Neben den schulmedizinischen Methoden werden bei Eierstockkrebs auch komplementäre und alternative Behandlungsmethoden angeboten. Worin sich diese unterscheiden und auf was Sie dabei achten sollten, erfahren Sie im Artikel „Unkonventionelle Behandlungsmöglichkeiten“.
Rehabilitation und Nachsorge
Rehabilitation und Nachsorge sind wesentliche Bestandteile der onkologischen Versorgung nach Eierstockkrebs. Nach der Akutversorgung im Krankenhaus sind Rehabilitationskliniken, Fach- und Hausarzt wichtig für die weitere Betreuung und Begleitung. Viele Betroffene wenden sich zusätzlich auch an eine Selbsthilfegruppe.
Rehabilitation
Wenn Sie die erste Behandlungsphase (Primärbehandlung) des Eierstockkrebs – also Operation und / oder medikamentöse Tumortherapie und / oder Strahlentherapie – geschafft haben, beginnt mit der Rehabilitation die nächste Phase. Diese kann sich als Anschlussrehabilitation (AR) / Anschlussheilbehandlung (AHB) direkt oder zeitnah anschließen.
Ausführliche Informationen erhalten Sie im Text „Rehabilitation“.
Nachsorge
Ziel der Nachsorge bei Eierstockkrebs ist es, rechtzeitig zu erkennen, wenn es zu einem Rückfall der Erkrankung kommt (Tumorrezidiv) ode Begleit- oder Folgeerkrankungen auftreten. Außerdem ist es Aufgabe der Nachsorge,Ihnen bei Ihren körperlichen, seelischen und sozialen Problemen zu helfen. Dazu gehört auch, dass Folgen oder Behinderungen, die durch die Krankheit beziehungsweise Therapie entstanden sind, so weit wie möglich behoben werden und Sie – wenn Sie es wünschen – gegebenenfalls wieder berufstätig sein können.
Ausführliche Informationen erhalten Sie im Text „Nachsorge“.
Selbsthilfegruppen
Die meisten an Eierstockkrebs erkrankten Frauen trifft die Diagnose völlig überraschend. Die Behandlung und alles, was sich daran anschließt, die Befürchtung, dass das Leben früher als erwartet zu Ende sein könnte, die praktischen, alltäglichen Folgen der Krankheit – all das sind neue, unbekannte Probleme.
Für viele ist dann der Kontakt zu anderen Betroffenen, die sie zum Beispiel in einer Selbsthilfegruppe finden, eine große Hilfe. Denn sie kennen die Probleme aus eigener Erfahrung und können Ihnen mit Rat und Tat helfen.
Kinderwunsch bei Eierstockkrebs
Wenn bei Ihnen die Familienplanung noch nicht abgeschlossen ist, so wird nach Abschluss der Behandlung des Ovarialkarzinoms vielleicht der Zeitpunkt kommen, an dem Sie eine Familie gründen möchten.
Tipp: Setzen Sie sich aber dabei nicht selbst unter Zeitdruck. Nach einer so schweren Krankheit brauchen Ihr Körper und Ihre Seele Zeit, sich zu erholen.
Vielleicht beschäftigt Sie zuvor auch der Gedanke, ob Ihr Kind durch die vorangegangene Therapie geschädigt werden könnte.
Hinweis: Wichtig ist, dass Sie während der Behandlung und mindestens sechs Monate nach deren Abschluss zuverlässig verhüten. Manche Experten raten sogar dazu, nach dem Ende der Behandlung noch mindestens zwei Jahre mit einer Schwangerschaft zu warten.
So geben Sie Ihrem Körper Gelegenheit, sich von der anstrengenden Behandlung zu erholen. Sie und auch Ihr Partner haben Zeit, alle mit einer Krebserkrankung einhergehenden Belastungen zu verarbeiten. Bei Bedarf holen Sie sich gemeinsam und vertrauensvoll fachliche Hilfe – etwa bei einer Paarberatungsstelle oder bei einem Psychoonkologen.
Besprechen Sie mit Ihrem Arzt, wann und wie Sie die nächsten Schritte in Ihrer Familienplanung machen können.
Bei einem Großteil der an Eierstockkrebs Erkrankten müssen bereits während der Operation die Eierstöcke entfernt werden, so dass eine Schwangerschaft später nicht mehr möglich ist.
In seltenen Fällen kann bei Frauen mit Kinderwunsch, bei denen der Eierstockkrebs im Frühstadium festgestellt wurde, zumindest ein Eierstock erhalten bleiben. Wichtig ist, dass Sie vorher mit Ihrem Arzt genau besprechen, welche Risiken Sie mit einer solchen Operation eingehen und wie die Nachsorge aussehen wird. Beraten Sie sich mit Ihrem Arzt, so dass Sie Ihre Entscheidung treffen können.
Weitere Informationen erhalten Sie im Artikel "Kinderwunsch und Krebs".
Weitere Informationen
Letzte Aktualisierung
- Wissenschaftliche Überarbeitung Januar 2021
- Aktualisierung der Fallzahlen Januar 2024
Text und Redaktion
- Dr. Désirée Maßberg, Stiftung Deutsche Krebshilfe
- Sandra von dem Hagen, Stiftung Deutsche Krebshilfe
- Isabell-Annett Beckmann, Stiftung Deutsche Krebshilfe
Medizinische Beratung
Prof. Dr. med. G. Emons
Universitätsmedizin Göttingen (UMG)
Direktor der Klinik für Gynäkologie und Geburtshilfe der UMG
Robert-Koch-Str. 40
37075 Göttingen
Prof. Dr. med. U. Wagner
Universitätsklinikum Gießen und Marburg
Standort Marburg
Direktor der Klinik für Frauenheilkunde und Geburtshilfe
Baldingerstr.
35043 Marburg (Lahn)
Prof. Dr. med. J. Pfisterer
Gynäkologische Onkologie, Gynäkologie und Geburtshilfe
Herzog-Friedrich-Str. 21
24103 Kiel
Quellen
Zur Erstellung dieser Broschüre wurden die nachstehend aufgeführten Informationsquellen herangezogen:
- Interdisziplinäre S3-Leitlinie Diagnostik, Therapie und Nachsorge maligner Ovarialtumoren, herausgegeben vom Leitlinienprogramm Onkologie AWMF Registernummer 032 - 035OL, 2019
- Patientenleitlinie Eierstockkrebs, Hrsg. Deutsche Krebsgesellschaft e.V. und Deutsche Krebshilfe
- Krebs in Deutschland für 2019/2020. 14. Ausgabe. Robert Koch-Institut und die Gesellschaft der epidemiologischen Krebsregister in Deutschland e.V. (Hrsg), Berlin, 2023
- Berufliche Rehabilitation: Ihre neue Chance. Deutsche Rentenversicherung Bund, 13. Auflage (4/2018)
- Mit Rehabilitation wieder fit für den Job. Deutsche Rentenversicherung Bund, 12. Auflage (8/2017)
- Klinische Studien. Stiftung Deutsche Krebshilfe, 2017
- Krebswörterbuch. Stiftung Deutsche Krebshilfe, 2017
Benötigen Sie Hilfe?
Das INFONETZ KREBS steht Betroffenen nach einer Krebsdiagnose bei! Eine persönliche, kostenfreie Krebsberatung erhalten Sie montags bis freitags von 8 bis 17 Uhr unter der Telefonnummer 0800 / 80 70 88 77 oder per E-Mail: krebshilfe@infonetz-krebs.de.




