BLASENKREBS (HARNBLASENKARZINOM)
Jährlich erkranken laut Robert Koch-Institut Berlin 17.130 Menschen in Deutschland neu an Blasenkrebs, Männer sind deutlich häufiger betroffen als Frauen. Die genauen Ursachen der Erkrankung sind bisher unklar. In den meisten Fällen haben Tumoren der Harnblase eine gute Prognose.
Inhaltsverzeichnis
Blasenkrebs – Was sind die Ursachen?
Die Ursachen für Blasenkrebs sind nicht eindeutig geklärt. Wissenschaftliche Untersuchungen haben aber einige Faktoren nachweisen können, die das Erkrankungsrisiko für Blasenkrebs erhöhen. Wichtigster Risikofaktor ist das Rauchen.
In Zahlen
- Jedes Jahr erkranken in Deutschland 12.500 Männer und 4.630 Frauen an einem Harnblasentumor.
- Insgesamt erhalten etwa 13.680 Menschen pro Jahr eine Blasenkrebs-Diagnose.
- Das mittlere Erkrankungsalter liegt für Männer bei 75, für Frauen bei 77 Jahren.
Bei diesen Betroffenen liegt ein sogenannter invasiver Krebs vor, der in die tieferen Schichten der Harnblasenwand eingewachsen ist. Zusätzlich haben etwa 13.680 Menschen ein frühes Krankheitsstadium von Blasenkrebs mit oberflächlichem Wachstum des Tumors.
Die Tumoren gehen fast immer von der Schleimhaut der ableitenden Harnwege aus. Diese Schleimhaut nennt man Urothel und die Tumoren deshalb Urotheltumoren. Mehr als 90 Prozent wachsen in der Blase (Blasenkarzinome).
Lage, Bau und Funktion der Harnblase
In der Blase wird der Urin gesammelt, bis er über die Harnröhre ausgeschieden wird. Wie funktioniert die Blase? Wie ist dieses Organ aufgebaut?
Ob im Tagesverlauf oder während der Nachtruhe: Im Körper laufen pausenlos Vorgänge ab, bei denen Stoffe entstehen, die nicht mehr verwertet werden können. Sie werden über den Urin oder über den Stuhl ausgeschieden. Das Entsorgen der festen Bestandteile erfolgt über den Darm, die Urinausscheidung übernimmt das System der ableitenden Harnwege (Urogenitaltrakt). Zu diesem lebenswichtigen System gehören alle Organe, die für das Sammeln und den Transport des Urins zuständig sind: Die Nieren und die Harnleiter (Ureter) bilden den oberen Abschnitt, die Blase und die Harnröhre (Urethra) den unteren. Die Harnausscheidung regelt den Wasser- und Salzhaushalt des Körpers.
Von beiden Nieren gelangt der Urin zunächst in die Nierenbecken und fließt von dort durch den 25 bis 30 cm langen Harnleiter in die Blase. Dort wird der Urin gesammelt, bis er über die Harnröhre ausgeschieden wird. Ein Schließmuskel am Übergang von der Blase zur Harnröhre kontrolliert den Abfluss des Urins. Bei Männern verläuft die etwa 24 cm lange Harnröhre durch die Vorsteherdrüse (Prostata) und den Penis bis zur Eichel. Bei Frauen ist die Harnröhre nur etwa drei bis fünf Zentimeter lang; sie geht von der Blase direkt durch den Beckenboden und mündet in den Scheidenvorhof.
Die Blase liegt innerhalb des sogenannten kleinen Beckens, ungefähr hinter dem oberen Teil des Schamhaardreiecks. Die Bauchorgane, die sich in direkter Nachbarschaft der Blase befinden, unterscheiden sich je nach Geschlecht: Beim Mann liegen hinter der Harnblase die für die Produktion der Samenflüssigkeit zuständigen Samenbläschen, die Samenleiter und der Mastdarm. Bei der Frau liegen hinter der Blase die Gebärmutter (Uterus) und der obere Teil der Scheide (Vagina) und dahinter erst der Mastdarm.
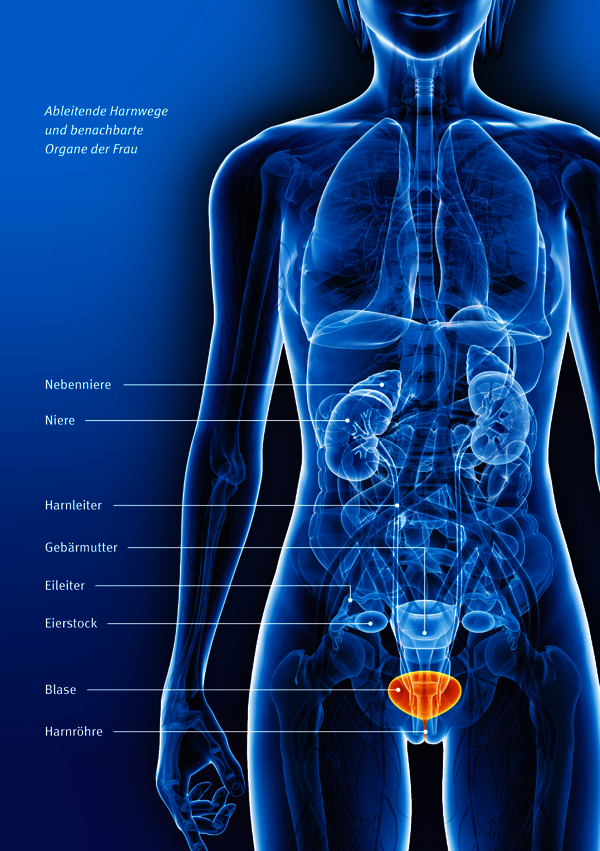
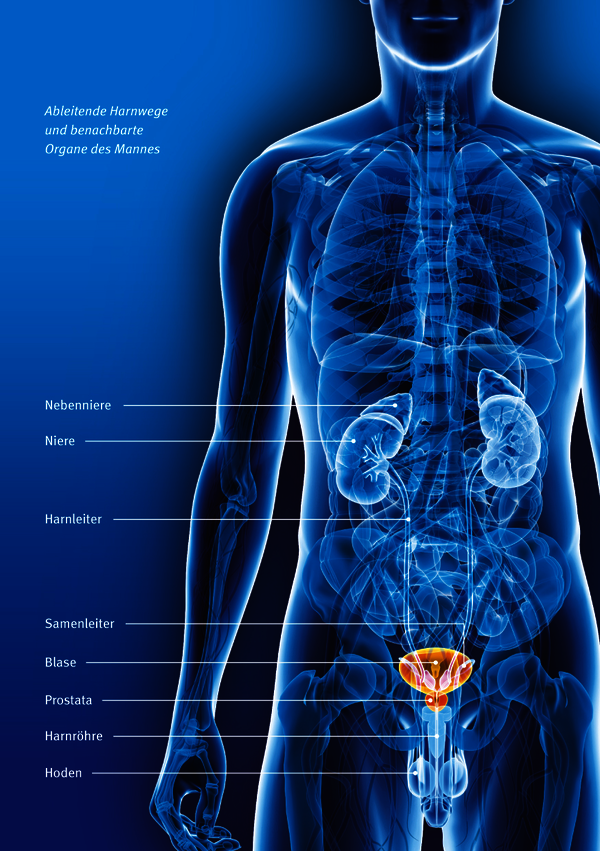
Die Harnblase ist ein muskulöses, dehnbares Hohlorgan. Je nachdem, ob Urin gespeichert oder ausgeschieden wird, kann sie größer oder kleiner werden. Beim erwachsenen Menschen kann sie bis zu einem Liter Flüssigkeit aufnehmen; das Gefühl, zur Toilette zu müssen, der sogenannte Harndrang, setzt bereits bei ungefähr 300 ml ein. Man unterscheidet den Blasenkörper, den Blasenscheitel und den Blasenboden, wo die beiden Harnleiter in die Blase münden. Der Blasenhals, sozusagen am unteren Ende des Organs gelegen, regelt das Öffnen und Schließen der Blase und mündet in die Harnröhre.
Die Blasenwand besteht aus drei Schichten: Die äußere ist von Nerven, Blut- und Lymphgefäßen durchzogen, die mittlere Schicht besteht aus Muskelgewebe. Innen ist die Blase mit Schleimhaut ausgekleidet, die das Organ vor dem Urin schützt.
Risikofaktoren für Blasenkrebs
Krebs ist der Überbegriff für bösartige Neubildungen beziehungsweise Tumoren, die aus veränderten Zellverbänden entstehen. Diese Veränderung ist der entscheidende Schritt von einer normalen Zelle zu einer bösartigen Tumorzelle. Sie vermehrt sich dann ungehindert, bis schließlich viele Millionen Zellen eine Geschwulst bilden. Schreitet die Erkrankung weiter fort, können Tumorzellen dann auch in benachbarte Gewebe und Organe wandern und dort Tochtergeschwülste (Metastasen) bilden.
Es gibt verschiedene Faktoren, die Ihr Risiko, dass Sie an Blasenkrebs erkranken, erhöhen. Dazu gehört auch der individuelle Lebensstil.
Risikofaktor Rauchen
Der wesentliche Risikofaktor für die Entstehung von Blasenkrebs ist – wie beim Lungenkrebs – das Zigarettenrauchen. Experten schätzen, dass etwa 30 bis 70 Prozent aller Blasenkrebserkrankungen auf das Rauchen zurückzuführen sind. Ein Risiko, das Sie ausschalten können.
Im Zigarettenrauch sind zahlreiche krebserregende (karzinogene) Substanzen enthalten. Diese Schadstoffe gehen beim Rauchen ins Blut über und werden von der Niere aus dem Blut herausgefiltert. Sie gelangen mit dem Urin in die Blase. Dort verweilen sie für kurze oder auch längere Zeit und schädigen das Organ, bis sie ausgeschieden werden.
Das Erkrankungsrisiko durch Zigarettenrauchen lässt sich verringern, wenn auf das Rauchen verzichtet wird. Je eher dies geschieht, desto früher kann sich der Erfolg zeigen. Es lohnt sich also immer aufzuhören, besonders auch dann, wenn schon Blasenkrebs vorhanden war.
Weitere Risikofaktoren für Blasenkrebs
Ein weiterer Faktor, der das Risiko für Blasenkrebs erhöhen kann, ist eine Strahlentherapie im kleinen Becken. Auch einige Medikamente, die bei einer Chemotherapie eingesetzt werden, können im Laufe von mehreren Jahren dazu führen, dass Blasenkrebs entsteht.
Darüber hinaus konnte eine Beziehung zwischen Blasenkrebs und einer chronischen Blasenentzündung, ausgelöst zum Beispiel durch einen Katheter, hergestellt werden. Menschen, die vermehrt ein Schmerzmedikament mit dem Wirkstoff Phenazetin einnehmen mussten, haben ebenfalls ein erhöhtes Risiko für Blasenkrebs. Auch eine über viele Jahre anhaltende Infektionskrankheit (zum Beispiel mit einem bestimmten tropischen Schädling – Bilharziose) kann langfristig zu Blasenkrebs führen.
In seltenen Fällen kann eine erbliche Veranlagung zu einem Harnblasenkarzinom führen.
Blasenkrebs als Berufskrankheit
In manchen Berufen waren beziehungsweise sind Beschäftigte bestimmten chemischen Stoffen ausgesetzt, die das Risiko für Blasenkrebs erhöhen. Dann kann es sein, dass die Krankheit als Berufskrankheit anerkannt wird. Dies wiederum ist wichtig für Rehabilitationsmaßnahmen oder Sozialleistungen.
Ausgehend von wissenschaftlichen Untersuchungen, die Zusammenhänge zwischen bestimmten Berufen oder Arbeitsplätzen und Krankheiten überprüft haben, hat der Verordnungsgeber eine ganze Reihe von Erkrankungen als Berufskrankheit eingestuft. Es ließ sich nämlich nachweisen, dass die Krankheiten durch „...besondere Einwirkungen verursacht sind, denen bestimmte Personengruppen durch ihre versicherte Tätigkeit in erheblich höherem Grade als die übrige Bevölkerung ausgesetzt sind...“ (Siebtes Buch Sozialgesetzbuch – Gesetzliche Unfallversicherung, §9 Berufskrankheiten SGBVII).
Wirtschaftszweige, in denen Blasenkrebs als Berufskrankheit anerkannt wurde
- Chemie
- Bau
- Gesundheitsdienst
- Feinmechanik, Elektrotechnik (ab 2008), Textil
- Metall
- Bergbau
- Handel und Verwaltung
- Textil und Leder (ab 2008 nur Leder)
- Holz
- Verkehr
- Gas, Fernwärme und Wasser
Blasenkrebs durch Chemikalien
Es gibt verschiedene chemische Verbindungen, die Blasenkrebs hervorrufen können:
- Beta-Naphtylamin
- Benzidin
- 4-Aminodiphenyl
- 4-Chlor-o-Toluidin
- o-Toluidin
- Cyclophosphamid
- Chlornaphazin
- Phenazetin
- Aristolochiasäure
- Azofarbstoffe, aus denen aromatische Amine freigesetzt werden können
Als besonders gefährlich haben sich die sogenannten aromatischen Amine herausgestellt, die in die höchste Gefahrenstufe K1 als „eindeutig krebserregend“ eingeordnet wurden. Diese Stoffe wurden und werden in verschiedenen Branchen verwendet, etwa in der chemischen Industrie bei der Herstellung von Azofarbstoffen, Isocyanaten oder Polyurethanen, in Friseurchemikalien oder als Härter für Epoxidharze. Aromatische Amine finden sich aber auch in Teer und Pech und können bei industriellen Prozessen entstehen, zum Beispiel bei bestimmten Vorgängen in Gießereien. Azofarbstoffe werden zum Färben von Textilien, Leder, Holz, Papier oder Mineralölprodukten verwendet.
Die Berufskrankheit BK 1301 umfasst Neubildungen der Harnwege durch aromatische Amine. Das aus dem Jahr 1963 stammende Merkblatt wurde 2011 und 2015 durch wissenschaftliche Stellungnahmen aktualisiert. Gefährdet sind unter anderen Chemiearbeiter, Lackierer, Automechaniker, Beschäftigte in der Gummiverarbeitung, der Stahl- und Lederindustrie, Friseure und Zahntechniker. Das Urothelkarzinom wird als Berufserkrankung anerkannt, wenn die Beschäftigten den Giftstoffen über einen entsprechenden Zeitraum ausgesetzt waren.
Obwohl die gefährlichsten Stoffe inzwischen aus der Produktion der chemischen Industrie sowie der Gummi-, Leder-, Textil- und Farbstoffverarbeitung entfernt wurden, werden auch heute noch berufsbedingte Urothelkarzinome festgestellt, weil die Entwicklungszeit (Latenzzeit) dieses Krebses sehr lang ist.
Anerkennung von Blasenkrebs als Berufskrankheit
Damit Blasenkrebs als Berufskrankheit anerkannt wird, muss unter anderem belegt sein, dass die Person arbeitsbedingt ein höheres Erkrankungsrisiko hat als der Rest der Bevölkerung. Wenn dies bei Ihnen zutrifft und Sie Jahre lang krebserzeugenden Stoffen im Beruf ausgesetzt waren, gibt es einen begründeten Verdacht. Ihr Arzt ist dann verpflichtet, dies an die zuständige Berufsgenossenschaft zu melden. Als Betroffener können Sie sich auch selbst an die Unfallversicherungsträger wenden. Aber die Chancen auf Anerkennung stehen besser, wenn Sie ärztliche Unterstützung haben. Wird der Blasenkrebs als Berufskrankheit anerkannt, können Betroffene Therapien, Reha-Maßnahmen und gegebenenfalls Rente oder eine Entschädigung finanziert bekommen.
Wichtig: Wurde bei Ihnen Blasenkrebs festgestellt und haben Sie lange Jahre in einem der oben genannten Bereiche gearbeitet, sollten Sie einen Antrag auf Anerkennung als Berufskrankheit stellen. Ihr Hausarzt wird Ihnen dabei helfen.
Wenn Sie diese Fragen mit „ja“ beantworten können, liegt der Verdacht nahe, dass Ihre Blasenkrebs-Erkrankung beruflich bedingt ist
- Hatten Sie einmal (oft) über einige Tage (längere Zeit) Schmerzen beim Wasserlassen?
- Hatten Sie einmal (des öfteren) Blut im Harn?
- Wurden bei Ihnen im Zusammenhang mit Ihrer Berufstätigkeit Zeichen der Blausucht (Zyanose) festgestellt?
- Wurde bei Ihnen im Zusammenhang mit Ihrer Berufstätigkeit eine Umwandlung des roten Blutfarbstoffs (Hämoglobin) in Metahämoglobin festgestellt?
- Sind solche Befunde oder Beschwerden (Punkt 1 – 4) nach Ihrer Kenntnis bei Arbeitskollegen vorgekommen?
- Wurde bei Ihnen bereits einmal eine harnzytologische Untersuchung durchgeführt? Wenn ja, aus welchem Anlass?
Blasenkrebs: Symptome
Zu Beginn sind bei Blasenkrebs die Symptome so allgemein und uncharakteristisch, dass sie auch eine ganz andere Ursache haben können. Deshalb ist es wichtig, dass Sie bei bestimmten Symptomen frühzeitig zu Ihrem Arzt gehen. Er kann untersuchen, woran es liegt – und die nächsten Schritte einleiten.
Ein Blasenkrebs-Symptom, das immer ernst genommen werden sollte, ist eine rote oder braune Färbung des Urins. Das gilt ebenso, wenn Sie Beschwerden beim Wasserlassen haben oder wiederholt an einer „Blasenentzündung“ leiden.
Bei diesen auf Blasenkrebs hinweisenden Symptomen muss eine Krebserkrankung der ableitenden Harnwege ausgeschlossen werden. Wenden Sie sich vertrauensvoll an Ihren Hausarzt oder an einen entsprechenden Facharzt (Urologe), damit er die Ursache feststellen kann.
Allerdings zögern viele Menschen den Besuch beim Arzt aus Angst vor der befürchteten Diagnose hinaus. Je früher jedoch die Erkrankung entdeckt wird, desto besser sind bei Blasenkrebs die Heilungschancen.
Gehen Sie bei diesen Anzeichen für einen Tumor der Harnblase zu Ihrem Arzt
- Eine rötliche bis braune Verfärbung des Urins, verursacht durch Blut im Urin (Makrohämaturie). Meistens haben die Betroffenen dabei keine Schmerzen. Bei 80 Prozent aller Betroffenen mit Blasenkrebs oder anderen Krebserkrankungen der ableitenden Harnwege tritt dieses Symptom auf.
- Verstärkter Harndrang, bei dem Harn häufig und jeweils nur in kleinen Mengen entleert wird (Pollakisurie).
- Störungen bei der Blasenentleerung (Dysurie): erschwertes oder nur tropfenweises Harnlassen, manchmal mit Schmerzen verbunden. Diese Beschwerden werden oft fälschlicherweise als Symptome einer Blasenentzündung (Zystitits) gedeutet.
- Im fortgeschrittenen Stadium Schmerzen im Unterleib und in der Nierengegend.
Diese Warnzeichen müssen natürlich nicht unbedingt ein Blasenkrebs-Symptom sein, sondern können auch bei anderen, gutartigen Erkrankungen auftreten. Die Ursache für Ihre Beschwerden kann nur ein Arzt feststellen, deshalb gehen Sie bald zu Ihrem Arzt. Wenn er dann einen harmlosen Grund findet, können Sie beruhigt sein. Sollte aber ein Harnblasenkarzinom festgestellt werden, sind gerade im Frühstadium von Blasenkrebs die Heilungschancen sehr gut.
Blasenkrebs: Diagnose
Bei Blasenkrebs ist eine frühzeitige Diagnose wichtig, denn je früher eine bösartige Erkrankung erkannt wird, desto besser sind in vielen Fällen die Heilungs- und Überlebenschancen.
Allerdings haben viele Menschen Angst davor, in eine medizinische Mühle zu geraten, wenn sie den Verdacht haben, dass sie an Krebs erkrankt sein könnten. Deshalb schieben sie den Besuch beim Arzt immer weiter hinaus. So verständlich diese Angst auch ist: Es ist wichtig, dass Sie möglichst bald zum Arzt gehen.
Die Untersuchungen im Rahmen der Blasenkrebs-Diagnose sollen folgende Fragen klären
- Haben Sie wirklich einen Tumor der Harnblase?
- Ist dieser gut- oder bösartig?
- Welche Art von Blasenkrebs ist es genau?
- Wo sitzt der Tumor?
- Wie ist Ihr Allgemeinzustand?
- Wie weit ist die Erkrankung fortgeschritten? Gibt es Metastasen?
- Mit welcher Blasenkrebs-Behandlung kann für Sie der beste Erfolg erreicht werden?
- Welche Behandlung kann Ihnen zugemutet werden?
Hinweis: Eine Blasenkrebs-Behandlung lässt sich nur dann sinnvoll planen, wenn vorher genau untersucht worden ist, woran Sie leiden.
Dabei haben die einzelnen Untersuchungen zwei Ziele: Sie sollen den Verdacht, dass Sie an einem Harnblasenkarzinom erkrankt sind, bestätigen oder ausräumen. Wenn sich der Verdacht bestätigt, müssen Ihre behandelnden Ärzte ganz genau feststellen, wo der Tumor sitzt, wie groß er ist, aus welcher Art von Zellen er besteht und ob er vielleicht schon Tochtergeschwülste gebildet hat.
Ihr Arzt wird Ihnen erklären, welche Untersuchungen notwendig sind, um die Blasenkrebs-Diagnose zu sichern. Meist wird es mehrere Tage oder sogar Wochen dauern, bis alle Untersuchungen abgeschlossen sind und die Ergebnisse vorliegen. Werden Sie dabei nicht ungeduldig, denn je gründlicher Sie untersucht werden, desto genauer kann die weitere Behandlung des Harnblasenkarzinoms für Sie festgelegt werden.
Wenn alle Ergebnisse vorliegen, wird Ihre Behandlung geplant. Ihr Arzt wird Ihnen genau erklären, welche Möglichkeiten es gibt, wie sich die Behandlung auf Ihr Leben auswirkt und mit welchen Nebenwirkungen Sie rechnen müssen. Die endgültige Entscheidung über die Blasenkrebs-Behandlung werden Sie gemeinsam mit den behandelnden Ärzten treffen. Dabei ist es von Anfang an wichtig, dass sich ein vertrauensvolles Patienten-Arzt-Verhältnis entwickelt.
Wichtig: Fühlen Sie sich allerdings bei Ihrem behandelnden Arzt nicht gut aufgehoben oder möchten Sie, dass ein anderer Arzt die vorgeschlagene Behandlung bestätigt, dann scheuen Sie sich nicht, eine zweite Meinung bei einem anderen (Fach-)Arzt einzuholen. Diese steht Ihnen unter bestimmten Umständen laut Patientenrechtgesetz zu.
Ihre Krankengeschichte (Anamnese)
Im Rahmen der Blasenkrebs-Diagnose wird Ihr Arzt in einem ausführlichen Gespräch nach Ihren aktuellen Beschwerden fragen und wie lange Sie diese schon haben. Er wird sich auch danach erkundigen, welche Krankheiten Sie früher bereits hatten und welche Sie vielleicht im Augenblick gerade haben. Auch Faktoren, die Ihr Risiko für Blasenkrebs erhöhen, sind für ihn wichtig. Denken Sie daran, dass Sie Ihrem Arzt sagen, welche Medikamente Sie einnehmen, auch ergänzende Mittel, die Ihnen kein Arzt verordnet hat (zum Beispiel Johanniskraut, Ginkgopräparate oder grüner Tee). Denn diese Substanzen können Nebenwirkungen oder Wechselwirkungen mit anderen Medikamenten verursachen.
Hinweis: Vielleicht machen Sie sich vor dem Arztbesuch schon ein paar Notizen, damit Sie in dem Gespräch auch an alles denken.
Beschreiben Sie Ihrem Arzt all Ihre Beschwerden und Vorerkrankungen. Selbst Einzelheiten, die Ihnen unwichtig erscheinen, können für Ihren Arzt wichtig sein. Dazu gehören auch Informationen darüber, ob Sie vielleicht in Ihrem Beruf Faktoren ausgesetzt sind, die das Risiko für Blasenkrebs erhöhen können. Der Arzt wird Sie aber auch nach bestimmten Dingen fragen und sich so ein umfassendes Bild machen.
Auch wenn Blasenkrebs kein medizinischer Notfall ist: Sollten Sie typische Symptome haben und der Verdacht bestehen, dass Sie Blasenkrebs haben, sollte Ihr Arzt schnell weitere Untersuchungen veranlassen, damit die Behandlung beginnen kann.
Laboruntersuchungen
Bei der Urinuntersuchung lässt sich in der Mehrzahl der Fälle von Blasenkrebs Blut im Urin nachweisen. Darüber hinaus können Blutuntersuchungen Aufschluss über die Funktion einzelner Organe wie Nieren und Leber geben. So erhält der behandelnde Arzt Informationen, die auch im Hinblick auf eine Narkose von Bedeutung sind. Tumormarker im Blut, die spezifisch für Blasenkrebs wären, gibt es leider keine.
Ultraschalluntersuchung (Sonographie)
Bei einer Ultraschalluntersuchung kann der Arzt im Rahmen der Blasenkrebs-Diagnose in Ihren Bauch (Abdomen) hineinsehen und innere Organe wie Leber, Nieren, Nebennieren, Milz und Lymphknoten betrachten. Manche Veränderungen, die er auf dem Bildschirm erkennen kann, können darauf hinweisen, dass ein Tumor vorhanden ist. Lymphknoten können vergrößert sein, weil sie entzündet sind oder Krebszellen eingewandert sind. Ultraschallaufnahmen zeigen auch diese Veränderungen gut.
Urinuntersuchung (Urinzytologie)
Bei der Blasenkrebs-Diagnose werden im Urin bösartig veränderte Zellen gesucht. Diese zusätzliche Untersuchung nennt sich Urinzytologie. Damit können auch Personen mit erhöhtem Erkrankungsrisiko regelmäßig überwacht werden.
Bei dieser Untersuchung sind sogenannte falsch-positive Ergebnisse – dass also eine Krebserkrankung festgestellt wird, wenn in Wahrheit gar kein Krebs vorliegt – extrem selten. Allerdings werden harmlosere (sogenannte gut differenzierte) Tumoren nicht erkannt, deshalb kann die Urinzytologie die Blasenspiegelung nicht ersetzen. Ihr eigentlicher Stellenwert liegt darin, dass sich aggressive Tumoren erkennen lassen und besonders Carcinoma in situ.
Blasenspiegelung (Zystoskopie)
Bei der Blasenspiegelung (Zystoskopie) wird ein dünner, weicher und biegsamer Schlauch (Endoskop) vorsichtig durch die Harnröhre bis in die Blase eingeführt. In diesem Schlauch steckt ein optisches System (Spiegel), das mit einer Lichtquelle verbunden ist. Die Blasenspiegelung erfolgt unter örtlicher (lokaler) Betäubung, so dass sie für Sie weitgehend schmerzfrei ist.
Durch das Endoskop kann der Arzt bei der Blasenspiegelung die Schleimhaut der Blase wie mit einer Lupe systematisch nach verdächtigen Stellen absuchen und diese beurteilen.
Bei der Blasenspiegelung kann vor der Untersuchung auch ein fluoreszierender Farbstoff in die Blase gegeben werden (Fluoreszenzzystoskopie, Blaulichtverfahren). Tumorgewebe lagert diesen Farbstoff stärker ein als gesundes Gewebe. Der Arzt kann so Tumoren der Harnblase – auch in einem frühen Stadium – besser erkennen.
Abtragen des Tumors (transurethrale Resektion, TUR)
Haben die Voruntersuchungen ergeben, dass mit großer Wahrscheinlichkeit Blasenkrebs vorliegt, müssen größere Gewebeproben entnommen und beurteilt werden. Dies lässt sich bei einer Art erweiterter Blasenspiegelung durchführen, der transurethralen Resektion (TUR). Diese Behandlung erfolgt in Narkose. Auch hier kommt das Endoskop zum Einsatz. Der Arzt schiebt eine Elektroschlinge durch das Endoskop und entfernt (reseziert) damit die Tumoren. Da hierbei das Gewebe durch die Harnröhre entfernt wird, bezeichnet man die Methode als transurethrale Resektion, kurz TUR. Anschließend wird das entnommene Gewebe unter dem Mikroskop feingeweblich untersucht, um das Stadium des Tumors genauer bestimmen zu können.
Hinweis: Die transurethrale Resektion ist eine wichtige Untersuchungsmethode bei Blasenkrebs. Bei oberflächlichen Blasentumoren, die nicht tiefer in die Blasenwand wachsen, ist die TUR auch gleichzeitig die Behandlung, da die Tumoren dabei meist vollständig entfernt werden können.
In diesem Fall lassen sich am Rand des entnommenen Gewebes keine Krebszellen mehr finden. Sind jedoch noch Krebszellen nachweisbar und hat die Untersuchung des Gewebes ergeben, dass es sich um ein oberflächlich hochgradiges Harnblasenkarzinom (high-grade) handelt, erfolgt eine zweite TUR, bei der erneut Gewebe entnommen wird. Auch wenn mehrere große Tumoren in der Blase vorliegen, macht der Arzt eine weitere TUR.
Vorher untersucht er mit bildgebenden Verfahren den Bauch- und Beckenraum, um die Ausbreitung des Tumors zu bestimmen. Röntgen, Computertomographie (CT) und Kernspintomographie (MRT) der Niere und der ableitenden Harnwege erfolgen dabei mit Kontrastmittel: Ihnen wird ein bestimmter Stoff in ein Blutgefäß gespritzt, der über die ableitenden Harnwege ausgeschieden wird und die dazugehörenden Organe bei den bildgebenden Verfahren besser sichtbar macht.
Computertomographie (CT)
Die Bilder einer Computertomographie zeigen den Körper im Querschnitt und informieren darüber, wo der Tumor sich befindet und wie groß er ist. Auch die Organe und deren Lage zueinander sind gut zu erkennen, ebenso mögliche Tochtergeschwülste. Um die Organe noch besser darzustellen, kann ein Kontrastmittel verabreicht werden.
In einer späten Phase der Untersuchung (urographische Phase), wenn das Kontrastmittel bis in das Nierenbecken und in die Harnleiter vorgedrungen ist, kann der obere Harntrakt mit hoher Genauigkeit abgebildet werden (CT-Urographie). Der Operateur erhält dadurch wichtige Hinweise darüber, ob er den Tumor entfernen kann und wie umfangreich die Operation sein wird.
Kernspintomographie (MRT)
Ein weiteres Verfahren, das im Rahmen der Blasenkrebs-Diagnose eingesetzt wird, ist die Kernspintomographie (auch Magnetresonanztomographie, MRT, genannt). Weitere Informationen zu dieser Untersuchungsmethode erhalten Sie im Text "Kernspintomographie (MRT)".
Skelettszintigramm
Das Skelettszintigramm kann Tumorabsiedlungen des Blasenkrebses in den Knochen (Knochenmetastasen) darstellen. Dafür wird Ihnen ein schwach radioaktives Kontrastmittel gespritzt, das sich auf charakteristische Weise in den Knochen anreichert. Röntgenaufnahmen zeigen dann, ob Knochen befallen sind beziehungsweise ob die Metastasen operiert oder bestrahlt werden müssen, um einem Knochenbruch (Fraktur) vorzubeugen.
Hinweis: Grundsätzlich sind CT, MRT und Skelettszintigramm bei allen nicht-invasiven, also oberflächlichen Harnblasentumoren (lowgrade-Tumoren) nicht nötig, da diese keine Tochtergeschwülste entwickeln.
Stadieneinteilung (Staging oder Ausbreitungsdiagnostik)
Eine zielgerichtete, wissenschaftlich gesicherte Therapie von Blasenkrebs kann nur erfolgen, wenn genau bekannt ist, wie weit sich die Krankheit ausgebreitet hat. Die Untersuchungen, die klären sollen, wie groß der Tumor ist, wo er sitzt und ob Metastasen entstanden sind, nennt man Staging. Die Einteilung in die verschiedenen Stadien erfolgt nach einem international gültigen System für Ärzte, der TNM-Klassifikation.
Klassifikation und Stadieneinteilung von Blasenkrebs
Der Körper eines Menschen besteht aus sehr vielen unterschiedlichen Geweben und Zellen. Dementsprechend unterschiedlich ist auch das bösartige Wachstum eines Tumors. Für die Blasenkrebs-Behandlung ist es wichtig, den genauen Steckbrief Ihrer Erkrankung zusammenzustellen.
Dazu gehören die Informationen darüber, zu welchem Zelltyp das Harnblasenkarzinom gehört, wie bösartig es ist, wie schnell es wächst, ob es bereits die Organgrenzen überschritten oder sich sogar im Körper ausgebreitet hat.
Hinweis: Es ist sehr wichtig, diese Einzelheiten genau zu kennen. Erst dann lässt sich eine Blasenkrebs-Behandlung zusammenstellen, die für Sie und den Verlauf Ihrer Erkrankung am besten geeignet ist.
Staging
Aus den Ergebnissen aller bisher durchgeführten Untersuchungen ermittelt der Arzt das genaue Krankheitsstadium (Staging, Stadieneinteilung). Um dieses so zu beschreiben, dass jeder Arzt es richtig einordnen kann, gibt es international einheitliche Einteilungen (Klassifikationen).
TNM-Klassifikation
- T (Tumor) beschreibt, wie groß der Primärtumor ist
- N (Nodi = Knoten) beschreibt, ob Lymphknoten befallen sind, wie viele es sind und wo
- M (Metastasen) beschreibt, ob Fernmetastasen vorliegen und wo
Kleine Zahlen, die den Buchstaben jeweils zugeordnet sind, geben an, wie weit sich der Blasenkrebs bereits ausgebreitet hat.
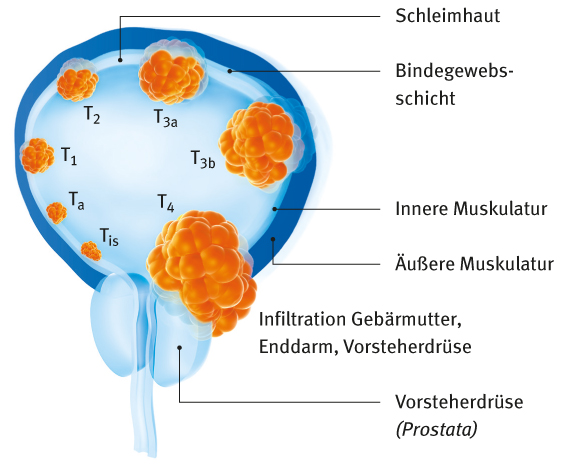
TNM-Klassifikation von Blasenkrebs
| Die Bedeutung für T | TX = Primärtumor kann nicht bewertet werden T0 = Kein Nachweis für Primärtumor Ta = nicht-muskelinvasives papiläres Karzinom Tis = Carcinoma in situ: „Flache Neoplasie“ T1 = Tumor dringt in subepitheliales Bindegewebe ein T2 = Tumor dringt in Muskularis propria ein T2a = Tumor dringt in oberflächliche Muskularis propria ein (innere Hälfte) T2b = Tumor dringt tief in Muskularis propria ein (äußere Hälfte) T3 = Tumor dringt in perivesikales Gewebe ein T3a = mikroskopisch T3b = makroskopisch (extravesikale Masse) T4 = Tumor dringt in eines der folgenden ein: Prostatastroma, Samenbläschen, Uterus, Vagina, Beckenwand T4a = Tumor dringt ein in Prostatastroma, Samenbläschen, Uterus oder Vagina T4b = Tumor dringt ein in Beckenwand oder Abdominalwand |
|---|---|
| Die Bedeutung für N | NX = regionäre Lymphknoten können nicht bewertet werden N0 = keine regionalen Lymphknotenmetastasen N1 = Metastase in einem Lymphknoten des wirklichen Beckenbereiches (ein hypogastrischer, obturatorischer oder präsakraler Lymphknoten oder ein Lymphknoten aus dem Bereich der Arteria iliaca externa) N2 = Metastase in mehreren Lymphknoten des wirklichen Beckenbereiches |
| Die Bedeutung für M | M0 = keine Fernmetastasen M1 = Fernmetastasen |
Grading
Nach der Biopsie untersucht der Pathologe, wie ähnlich die entnommenen Tumorzellen den gesunden Schleimhautzellen der Blase sind. Je nach Ähnlichkeit werden die Zellen dann eingeteilt in differenziert bis undifferenziert. Diese Einteilung wird Grading genannt und gibt an, wie aggressiv der Tumor voraussichtlich wächst. Für Blasenkrebs gibt es laut Kriterien der Weltgesundheitsorganisation (WHO) nur zwei Möglichkeiten, das Gewebe einzuteilen: entweder high-grade (G3) oder lowgrade (G1 und G2).
Bei low-grade-Tumoren sind bei Blasenkrebs die Erfolgsaussichten der Therapie besser als bei high-grade-Tumoren. High-grade-Tumoren wachsen aggressiver, und das Risiko für ein schnelles Fortschreiten der Erkrankung ist höher. Anhand der Einteilungen entscheidet der Arzt, welche Therapie zum Einsatz kommt.
Die früher übliche Einteilung von G1, G2 und G3 wird meist zusätzlich im Befund angegeben, da die WHO-Einteilung und die daraus folgenden Entscheidungen über die Behandlung teilweise umstritten sind.
Blasenkrebs: Behandlung
Die Blasenkrebs-Behandlung soll die Erkrankung dauerhaft heilen oder das Harnblasenkarzinom zumindest in Schach halten. Wenn Blasenkrebs nicht behandelt wird, breitet er sich aus, streut im Körper Tochtergeschwülste und führt früher oder später zum Tod.
Wichtig: Vorab eine gute Nachricht: Die meisten Fälle von Harnblasenkarzinomen lassen sich sehr gut behandeln und der Blasenkrebs zeigt dann gute Heilungschancen.
Jede Blasenkrebs-Behandlung soll den Tumor – und wenn Tochtergeschwülste vorliegen, möglichst auch diese – vollständig entfernen oder vernichten, so dass der Betroffene dauerhaft geheilt ist. Eine solche Behandlung heißt kurative Therapie. Lässt sich dieses Ziel nicht erreichen, versucht man, den Tumor möglichst lange zu kontrollieren und gleichzeitig die Lebensqualität zu erhalten. Diese Behandlung heißt palliative Medizin.
Blasenkrebs-Behandlung kleinerer Tumoren: Transurethrale Resektion (TUR)
Das Verfahren der transurethralen Resektion wird bereits der Diagnostik von Blasenkrebs eingesetzt und kann bei kleinen Tumoren auch gleichzeitig die Behandlung sein.
Kleine und noch vollständig auf die Schleimhautschicht der Blase begrenzte Tumoren und Tumorvorstufen können schonend mit einem Endoskop entfernt werden. Voraussetzung: Alle vorausgegangenen Untersuchungen müssen ergeben haben, dass der Blasenkrebs noch nicht weit fortgeschritten und nicht in die Schichten der Blasenwand unter der Schleimhaut eingewachsen ist. Ein Großteil aller bösartigen Blasentumoren kann auf diese Weise vollständig beseitigt werden.
Wie bei der Blasenspiegelung erfolgt die TUR durch die Harnröhre, und zwar entweder unter Vollnarkose oder in einem tiefen Schlafzustand. In diesem Fall erhalten Sie Medikamente, die Ihnen zum einen die Schmerzen nehmen und Sie zum anderen durch ein schnell wirkendes Schlafmittel beruhigen.
Der Tumor wird mit einer Schlinge abgetragen, durch die Hochfrequenzstrom fließt. Der Urologe kann den Eingriff mit Hilfe einer winzigen im Schlauch befindlichen Kamera beobachten. Nach der Operation wird untersucht, ob der Blasenkrebs vollständig entfernt wurde: Mit einer feingeweblichen Untersuchung (histologischer Befund) lässt sich feststellen, ob die Schnittränder des entnommenen Gewebes tumorfrei sind oder noch Tumorzellen enthalten.
In bestimmten Fällen – zum Beispiel wenn die Schnittränder nicht sicher tumorfrei sind oder wenn der Tumor zwar auf die Schleimhaut begrenzt ist, aber eine hohe Aggressivität aufweist (high-grade) – wird es erforderlich sein, diese endoskopische Therapie zeitnah zu wiederholen. Ihr Arzt wird sich mit Ihnen ausführlich darüber unterhalten.
Blasenkrebs-Behandlung kleinerer Tumoren: Lokale Chemotherapie nach TUR
Wurde ein Blasenkrebs im Frühstadium mit der Elektroschlinge endoskopisch entfernt, kann sich in manchen Fällen erneut bösartiges Gewebe bilden. Die Wahrscheinlichkeit dafür hängt unter anderem vom Tumorstadium und vom Grad der Bösartigkeit der Krebszellen ab.
Aus diesem Grund erhalten Betroffene vorbeugend (prophylaktisch) Medikamente, die ein erneutes Wachstum des Blasenkrebses verhindern sollen. Über einen Katheter werden die Zytostatika direkt in die Blase eingespült (intravesikale Chemotherapie) und verbleiben dort für zwei Stunden. Die Behandlung erfolgt meist kurz nach der TUR einmalig. Manchmal ist es auch nötig, diese langfristig über Monate fortzusetzen, jedoch insgesamt nicht länger als ein Jahr. Durch die örtliche Chemotherapie in der Blase sind mögliche Nebenwirkungen häufig auf das Organ beschränkt. Es kann zu einer Blasenentzündung mit Schmerzen beim Wasserlassen kommen. Gegen die Beschwerden gibt es wirksame Medikamente. Fragen Sie Ihren Arzt danach.
Blasenkrebs-Behandlung kleinerer Tumoren: Lokale Immuntherapie nach TUR
Als Alternative zur langfristigen vorbeugenden Chemotherapie direkt in der Blase können bei mittlerem und höherem Rückfallrisiko Arzneimittel zum Einsatz kommen, die das körpereigene Abwehrsystem (Immunsystem) anregen. Auch sie haben das Ziel, ein Wiederauftreten des Blasenkrebses zu verhindern. Diese Behandlung wirkt zwar gut, bringt jedoch deutlich stärkere Nebenwirkungen mit sich als die örtliche Chemotherapie. Auch bei der Immuntherapie treten als Nebenwirkung häufig Blasenentzündungen auf, die sich mit Medikamenten gut behandeln lassen.
Bei der Immuntherapie wird eine Lösung mit BCG (Bacillus Calmette-Guérin) direkt in die Blase eingebracht und verbleibt dort eine gewisse Zeit, bis der Betroffene die Blase wieder entleeren darf. Die Behandlung mit BCG nach der TUR beginnt in der Regel später als die Chemotherapie. Sie erfolgt dann zunächst einmal pro Woche für etwa sechs Wochen. Die Langzeittherapie bei Blasenkrebs ist meist über mindestens zwölf Monate vorgesehen, kann aber auch bis zu drei Jahren dauern.
Hinweis: Ein Sonderfall ist das Tumorstadium Carcinoma-in-situ (Tis): Da hier die endoskopische Entfernung nicht immer sicher möglich ist, gehört die medikamentöse Behandlung mit BCG in diesem Stadium des Blasenkrebses zur Ersttherapie.
Ob Sie eine langfristige Chemo- oder Immuntherapie bekommen, hängt davon ab, zu welcher Risikogruppe Sie gehören.
Wer ein niedriges Rückfallrisiko hat, wird nur kurzzeitig mit lokaler Chemotherapie direkt nach der TUR behandelt. Bei einem hohen Rückfallrisiko erfolgt eine Langzeitbehandlung mit BCG. Bei mittlerem Rückfallrisiko kann eine Langzeitbehandlung mit BCG oder eine weitere Chemotherapie in Frage kommen. Die Auswahl trifft der Arzt meist anhand der persönlichen Situation des Patienten.
Zeigt die Instillationstherapie bei Betroffenen mit high-grade-Tumoren innerhalb von drei bis sechs Monaten keine vollständige Wirkung, sollte die Behandlung abgebrochen und eine operative Heilung diskutiert werden.
Blasenkrebs-Behandlung größerer Tumoren: Blasenentfernung (Zystektomie)
Wenn der Blasenkrebs bereits in die Muskelwand der Blase eingewachsen ist, auf benachbarte Organe übergegriffen hat oder sich mit der TUR nicht vollständig behandeln lässt, ist meist eine offene Operation erforderlich.
Dabei werden die gesamte Blase, die benachbarten Lymphknoten und befallene Nachbarorgane entfernt. Bei Männern betrifft dies die Prostata und die Samenbläschen, bei Frauen die Gebärmutter, die Eierstöcke, Eileiter und Teile der Scheidenwand. Je nach Befund kann bei dem Eingriff manchmal beim Mann die Prostata beziehungsweise bei der Frau die Gebärmutter und Eierstöcke erhalten werden.
Selten ist auch eine Blasenkrebs-Behandlung möglich, bei der die Blase erhalten bleiben kann. Ob die Blase ganz oder teilweise entfernt werden muss, hängt von vielen Faktoren ab: Dazu gehören Lage und Größe des Tumors und wie tief das Krebsgewebe in die Blasenwand eingewachsen ist. Auch Alter und Allgemeinzustand des Betroffenen spielen eine Rolle sowie die Möglichkeiten der Harnableitung.
Verschiedene Möglichkeiten der Urinableitung
Muss bei Ihnen die Blase entfernt werden, wird Ihr Arzt sich mit Ihnen ausführlich darüber unterhalten, wie die Funktion Ihrer Blase ersetzt werden kann. Er wird Ihnen erläutern, welche Möglichkeiten es gibt, den Urin zu speichern und abzuleiten, und welche Methode in Ihrem speziellen Fall in Frage kommt.
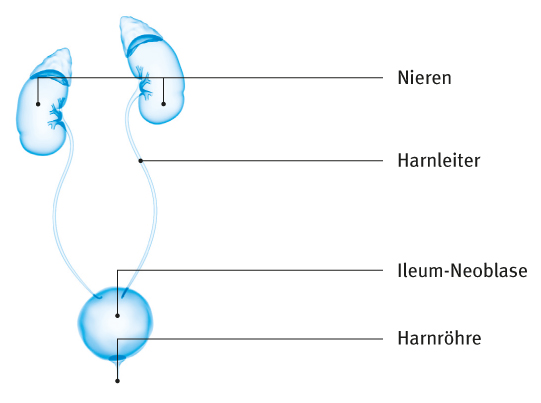
Ileum-Neoblase
Grundsätzlich kann aus einem Stück des Dünndarms (lleum) eine Ersatzblase (Neoblase) angelegt werden. Dabei wird eine Ersatzblase aus einer „stillgelegten“ Darmschlinge gebildet. Sie lässt sich mit den Harnleitern und der Harnröhre so verbinden, dass eine nahezu natürliche Urinausscheidung möglich ist (kontinente Harnableitung). Diese Art der Harnableitung ist allerdings nur möglich, wenn die Harnröhre nicht vom Krebs betroffen ist.
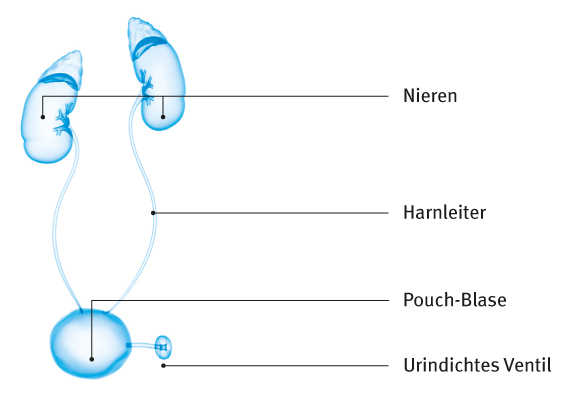
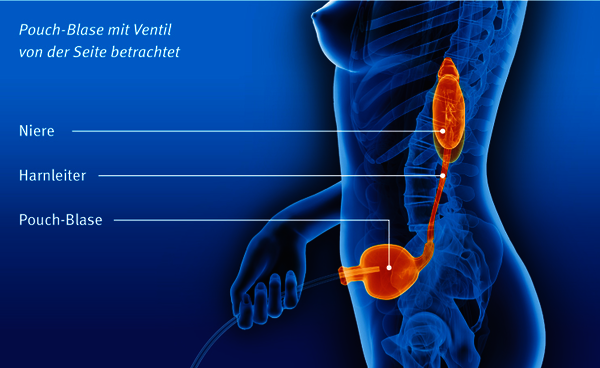
Pouch-Blase
Kann eine Ersatzblase nicht an die Harnröhre angeschlossen werden, lässt sich der Urin durch eine Öffnung in der Bauchdecke (Stoma) mit einer Art Ablassventil ableiten. Auch dabei verwendet der Arzt für die Ersatzblase ein Stück Darm – in diesem Fall Dünndarm oder Dickdarm (Kolon) –, an das er die Harnleiter und ein kleines Stoma (meist über den Bauchnabelbereich) anschließt. Der Darm dient als Reservoir (Pouch), in dem der Urin eine Zeit lang gespeichert werden kann, bevor der Betroffene ihn über einen Katheter selbst entleert. Dank moderner Operationstechniken ist dieses Stoma dicht (kontinent), was für die Lebensqualität der Betroffenen sehr wichtig ist.
Harnleiter-Darmimplantation
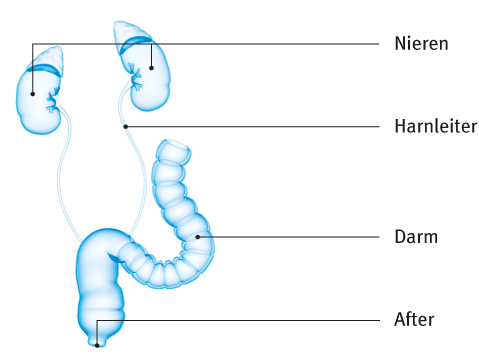
Bei der dritten Möglichkeit der kontinenten Harnableitung wird der Harnleiter in den Mastdarm eingepflanzt. Dann werden Stuhl und Urin vermischt, der Afterschließmuskel reguliert die Ausscheidung. Wichtig ist, dass vor der Anlage die Funktion des Afterschließmuskels geprüft wird. Diese Harnableitung wird zugunsten der anderen beiden Möglichkeiten seltener gewählt. Außerdem besteht bei längerer Urinableitung über den Enddarm das Risiko, dass ein Darmtumor auftritt.
Bei den zuvor beschriebenen kontinenten Harnableitungen besteht ein relativ langer Kontakt zwischen Darmabschnitten und Urin. Da dieser eine saure Flüssigkeit ist und sich dies dann im Blut niederschlagen kann, müssen beide Nieren gut funktionieren. Ist dies nicht der Fall, würde ein solcher Urinspeicher die Funktion der Nieren weiter verschlechtern.
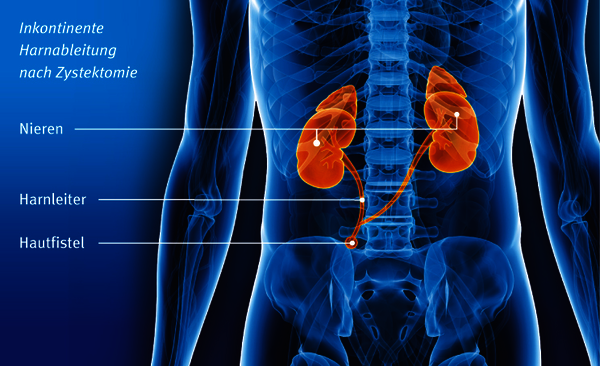
Inkontinente Harnableitungen
Ist eine kontinente Harnableitung nicht sinnvoll, fließt der austretende Urin durch das angeschlossene Darmstück direkt in einen Beutel, der auf das Stoma geklebt wird (Harnleiter-Hautfistel oder lleum conduit). In diesem Fall spricht man von einer inkontinenten Harnableitung. Der Urin wird nicht kontrolliert über ein Ventil entleert, sondern er tropft ständig in einen Sammelbeutel.
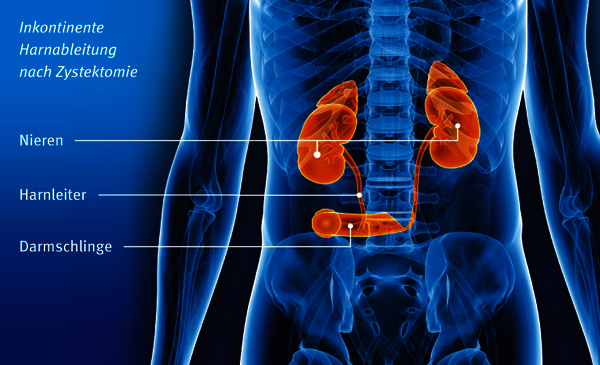
Nebenwirkungen der Operation
Neue, verbesserte Operationstechniken haben in den letzten Jahren dazu geführt, dass unerwünschte Nebenwirkungen nach einer Entfernung der Blase und der Nachbarorgane bei Blasenkrebs geringer geworden sind. Ganz vermeiden lassen sie sich allerdings nicht.
Infektionen
Nach der transurethralen Resektion (TUR) von Blasenkrebs kann es zu Infektionen der Harnwege kommen, so dass eine Behandlung mit Antibiotika notwendig wird.
Auch im Anschluss an die Blasenentfernung kommt es bei manchen Betroffenen zu Infektionen der Harnwege, die mit Antibiotika behandelt werden müssen. Fadenreste an der Vereinigungsstelle von Ersatzblase und Harnröhre, eine zunächst unkoordinierte Blasenentleerung oder der bis zur Wundheilung eingelegte Dauerkatheter sind dafür verantwortlich. Nachdem der Katheter entfernt wurde, können Sie kurzfristig die typischen Symptome einer Reizblase verspüren, das heißt, Sie müssen häufig zur Toilette, obwohl nur wenige Tropfen kommen.
Urinkontrolle
Mit einer Neoblase müssen Sie neu lernen, den Urin zu kontrollieren; es fehlt Ihnen zum Beispiel das typische Gefühl dafür, dass die Blase voll ist. Sie werden vielmehr eher ein Druckgefühl im Unterbauch verspüren. Am günstigsten entleeren Sie die Neoblase im Sitzen. Da eine Ersatzblase keinen eigenen Muskel hat, der die Entleerung steuert, müssen Sie nachhelfen, indem Sie mit dem Bauch pressen. Nach einiger Zeit werden Sie sich daran gewöhnt haben. Bis die Blase ganz leer ist, kann es etwas länger dauern als vorher.
Tipp: Die Urinkontrolle wird schneller wieder erreicht, wenn Sie regelmäßig Beckenbodengymnastik machen. Fragen Sie Ihren Arzt nach einer Anleitung.
Ein solches Training und ein Training des Blasenschließmuskels durch ausgebildete Fachkräfte gehören auch zu den Rehabilitationsmaßnahmen nach der Operation.
Etwa jeder dritte Betroffene mit einer Ersatzblase muss im Laufe der Zeit eine – wenn auch meist kleinere – zweite Operation auf sich nehmen, bei der Komplikationen (meistens Abflusstörungen) behoben werden.
Inkontinenz
Ein Problem ist das Harnträufeln (Inkontinenz) bei Betroffenen mit Blasenkrebs, die eine Ersatzblase bekommen haben. Es tritt häufig in Stresssituationen auf oder auch nachts, wenn die Muskulatur entspannt oder die Blase überfüllt ist. Es hilft, wenn Sie die Blase auch in der Nacht regelmäßig entleeren. Ein solches Wasserlassen nach der Uhr kann verhindern, dass die Ersatzblase zu voll wird und Sie unabsichtlich Urin verlieren.
Auch bei einer Pouch-Ersatzblase fehlt Ihnen das typische Gefühl der vollen Blase. Da die Ersatzblase keinen eigenen Muskel hat, der für die Entleerung sorgt, müssen Sie den Umgang mit einem Katheter lernen. Sie werden außerdem lernen, nach welcher Trinkmenge es Zeit für Sie ist, die Blase zu entleeren. Tröpfeln oder Undichtheiten können hauptsächlich durch eine überfüllte Blase auftreten. Ausgebildete Fachkräfte (Stomatherapeuten) werden Sie bei der Handhabung unterstützen.
Wichtig: Achten Sie darauf, dass Sie die Blase in der ersten Phase nach der Operation alle drei bis vier Stunden entleeren.
Mit der Zeit wird die Ersatzblase immer mehr Urin aufnehmen können. Allerdings sollten Sie nicht mehr als 500 bis 600 Milliliter Urin speichern.
Das Darmgewebe, aus dem die Ersatzblase angelegt wurde, behält die Eigenschaft, Schleim zu bilden. Es ist daher normal, wenn Ihr Urin ein wenig trüb oder flockig aussieht. Sollten Sie das Gefühl haben, dass sich der Schleim verfestigt, hilft es, wenn Sie ausreichend trinken; Preiselbeersaft ist empfehlenswert. Auch hier berät Ihr Urologe Sie gerne.
Bei der inkontinenten Harnableitung können hauptsächlich Beschwerden beim Stoma auftreten, zum Beispiel Narben oder Entzündungen.
Da zusammen mit der Harnblase auch Teile der inneren Geschlechtsorgane entfernt werden, ergeben sich bei Männern und Frauen Nebenwirkungen, die nicht nur körperlich, sondern auch psychisch belastend sind.
Spezifische Nebenwirkungen bei Männern
Durch die Entfernung der Prostata ist bei Männern häufig die Gliedversteifung beeinträchtigt (erektile Dysfunktion). Erhalten bleiben natürlich die sexuelle Lust und auch das Gefühl bis hin dazu, einen Orgasmus erleben zu können. Für die gestörte Versteifungsfähigkeit des Gliedes sind Nervenstränge verantwortlich, die rechts und links an der Prostata entlanglaufen, und zwar so dicht, dass es schwierig ist, diese Nerven bei der Operation zu schonen. Daher wird heute Betroffenen, die dafür geeignet sind, eine prostatasparende Blasenentfernung angeboten.
Kam es früher bei fast allen Betroffenen zu einer dauerhaften Erektionsstörung, so lässt sich die Potenz heute manchmal erhalten. Eine Garantie dafür gibt es jedoch nicht.
Möglichkeiten, eine gestörte Erektion zu verbessern
- Medikamente in Tablettenform: Lassen Sie sich von Ihren Arzt beraten, in welchem Zeitabstand nach der Operation Sie die Mittel einnehmen dürfen.
- Medikamente, die der Betroffene selbst unmittelbar in die Schwellkörper spritzt oder in die Harnröhre einbringt. Sie kommen in Frage, wenn Tabletten versagen. Auch hier weiß Ihr Arzt Rat.
- Eine Vakuumpumpe, die auf den Penis aufgesetzt wird, erzeugt durch das Vakuum einen Blutstau im Penis und somit eine Versteifung. Ein Gummiring, der an der Penisbasis angebracht wird, erhält die Erektion aufrecht.
- Schwellkörperimplantate stehen als weitere Möglichkeit zur Verfügung, allerdings nur, wenn alle zuvor genannten Maßnahmen nicht erfolgreich waren oder wenn der Betroffene sie nicht wünscht.
Hinweis: Für welche Möglichkeiten Sie sich letztlich entscheiden, sollten Sie auch gemeinsam mit Ihrer Partnerin / Ihrem Partner überlegen.
Spezifische Nebenwirkungen bei Frauen
Wurden einer Frau bei der Operation von Blasenkrebs die Eierstöcke mit entfernt und haben diese noch regelmäßig Hormone produziert, stellen sich unmittelbar nach dem Eingriff die typischen Wechseljahrbeschwerden ein. Dazu gehören Hitzewallungen, Schlafstörungen, Stimmungsschwankungen und Gewichtszunahme. Diese Beschwerden lassen bei den meisten Frauen im Laufe der Zeit nach oder verschwinden ganz. Sie lassen sich jedoch auch durch die Einnahme von Hormonpräparaten lindern. Besprechen Sie mit Ihrem Arzt, ob für Sie die Einnahme solcher Hormone in Frage kommt.
Junge Frauen mit Blasenkrebs, deren Gebärmutter bei der Operation entfernt wurde, können keine Kinder mehr bekommen. Die Scheide kann durch den chirurgischen Eingriff enger oder kürzer werden, so dass es zu Beeinträchtigungen beim Geschlechtsverkehr kommen kann. Wenn Sie Beschwerden haben, wenden Sie sich vertrauensvoll an Ihren Frauenarzt.
Blasenkrebs-Behandlung größerer Tumoren: Organerhaltende Strahlentherapie oder Radiochemotherapie
Blasenkrebs gehört zu den strahlenempfindlichen Krebserkrankungen. Deshalb kommt die Strahlentherapie (Radiotherapie) unter Umständen bei fortgeschrittenen Tumoren anstelle der Blasenentfernung in Betracht. In diesem Fall sind beim Blasenkrebs die Heilungschancen ebenso gut wie bei einer Radikaloperation; bei etwa 70 Prozent der mit Strahlentherapie behandelten Betroffenen lässt sich durch diese Therapie die Harnblase erhalten.
Hinweis: Bei Blasenkrebs wird die Strahlentherapie meistens mit einer niedrig dosierten Chemotherapie kombiniert (Radiochemotherapie), um die Wirkung der Strahlen in den Tumorzellen zu verstärken.
Die Strahlentherapie oder Radiochemotherapie ist bei Blasenkrebs eine Alternative zur Entfernung der Blase. Sie kommt bei Betroffenen in Betracht, die einen Erhalt der Harnblase wünschen und bei denen eine Radikaloperation mit erhöhten Risiken verbunden ist (zum Beispiel im hohen Lebensalter). Für sie ist die Radiochemotherapie die wirksamste und schonendste Therapie.
Auch bei Erkrankungen, die nicht mehr heilbar sind, kann eine Strahlenbehandlung sinnvoll sein. Eine solche palliative Strahlentherapie kann Beschwerden durch den Blasenkrebs lindern und die Lebenszeit verlängern.
Mit welchen Nebenwirkungen müssen Sie bei einer Strahlentherapie rechnen?
Während der Bestrahlung und in den ersten Wochen danach treten meistens leichte Entzündungen an Blase und Darm auf. Sie spüren dies vor allem als Brennen beim Wasserlassen und durch vermehrten Harn- und Stuhldrang oder Durchfall. Diese akuten Strahlenreaktionen bilden sich aber innerhalb von einigen Wochen vollständig zurück, wenn die Strahlentherapie beendet ist. Hautreaktionen sind bei der Bestrahlung der Blase eher selten, da aus verschiedenen Winkeln bestrahlt wird und somit die Haut an einer Stelle jeweils nur eine relativ geringe Dosis erhält.
Langfristige Folgen der Strahlentherapie, zum Beispiel chronische Blasen- und Darmreizungen, treten bei wenigen Betroffenen auf. Selten kommt es zu Schrumpfungen der Blase. Gelegentlich kann sich der Enddarm entzünden; dann können Geschwüre entstehen oder Blutungen auftreten.
Wenn Sie Darmbeschwerden haben, essen Sie eine leichte, wenig blähende Kost.
Wichtig: Trinken Sie ausreichend, damit die Blase gut gespült wird und so Infektionen vermieden werden können.
Regelmäßige Kontrollen nach der Strahlentherapie
Der Erfolg der Strahlenbehandlung von Blasenkrebs wird durch verschiedene Nachuntersuchungen kontrolliert. Meistens muss etwa sechs Wochen, nachdem die Behandlung beendet ist, eine erneute Blasenspiegelung erfolgen, bei der auch Gewebe entnommen wird.
Wenn die Blase durch die Strahlenbehandlung erhalten werden kann, sind anschließend regelmäßige Kontrollen durch den Facharzt für Urologie nötig. Außerdem sollten alle Betroffenen nach der Strahlenbehandlung einmal im Jahr durch einen Facharzt für Strahlentherapie untersucht werden.
Chemotherapie
Eine ergänzende Chemotherapie bei Blasenkrebs kann durchgeführt werden, wenn mit der Operation nicht alle Krebszellen entfernt werden konnten – entweder, weil bereits einige über die Lymph- oder Blutbahn im Körper verstreut sind oder weil sich bereits Tochtergeschwülste in entfernten Organen gebildet haben.
Im fortgeschrittenen Stadium kann der Blasenkrebs durch eine Operation vielleicht nicht mehr geheilt werden. Außerdem können nach der Operation manchmal erneut Tumorabsiedelungen festgestellt werden. In diesen Fällen kann eine Chemotherapie die Lebensqualität verbessern und die Lebenserwartung erhöhen.
Neben den allgemeinen Nebenwirkungen, die im Rahmen einer Chemotherapie auftreten können, sollten Betroffene beachten, dass manche Medikamente, die zur Behandlung von Blasenkrebs verwendet werden, die Nieren schädigen können. Deshalb müssen Erkrankte während der Chemotherapie sehr viel trinken, und es sollte häufig Wasser gelassen werden.
Chemotherapie zur Unterstützung einer Operation
Bei Blasenkrebs, der in die Muskelschicht vorgedrungen ist, bekommt der Betroffene meist vor (neoadjuvant) oder nach (adjuvant) der Operation eine Chemotherapie.
Eine Chemotherapie vor einer Operation soll den Tumor verkleinern oder sein Wachstum stoppen. Meist bekommen Betroffene mit Blasenkrebs im fortgeschrittenen Stadium eine solche Therapie, deren Allgemeinzustand gut ist und deren Nieren normal arbeiten.
Die Chemotherapie nach der Operation wird eingesetzt, wenn durch den Eingriff nicht alle Tumorzellen oder Tochtergeschwülste sicher entfernt werden konnten. Ziel ist es, das Risiko eines erneuten Tumorwachstums zu vermindern oder das Wachstum zu verzögern.
Eine induktive Chemotherapie wird bei Blasenkrebs durchgeführt, wenn Metastasen vorhanden sind und diese weder durch eine Operation noch durch eine Strahlentherapie entfernt werden können. Ziel der Behandlung ist es, die Metastasen zu verkleinern oder sogar ganz zu vernichten, Schmerzen zu lindern und die Lebensqualität auch im fortgeschrittenen Stadium der Krankheit zu verbessern.
Checkpointinhibitoren
Neuerdings gibt es Behandlungen von Blasenkrebs mit sogenannten Checkpointinhibitoren. Sie beeinflussen das Immunsystem; ihre Ergebnisse sind mit denen einer Chemotherapie zu vergleichen. Sie haben aber meist weniger Nebenwirkungen.
Trimodale Therapie
Für manche Betroffene ist trotz einer fortgeschrittenen Krebserkrankung der Blase eine Behandlung möglich, die das Organ erhält. Sie setzt sich aus drei Verfahren zusammen und nennt sich trimodale Therapie.
Trimodale Therapie
- Chemotherapie
- Strahlentherapie
- TUR nach Verkleinerung des Tumors
Lindernde (palliativmedizinische) Behandlung
Ist der Blasenkrebs so weit fortgeschritten, dass er nicht mehr heilbar ist, kann die lindernde Palliativmedizin für die Betroffenen noch sehr viel tun, damit es ihnen in der ihnen verbleibenden Lebenszeit gut geht.
Schmerztherapie
Viele Betroffene mit Blasenkrebs leiden unter Schmerzen. Bei ihnen hat die Schmerztherapie Vorrang. Sie erfolgt am besten unter der Aufsicht eines darauf spezialisierten Arztes.
Hinweis: Die moderne Medizin bietet heute zahlreiche und sehr wirksame Möglichkeiten, Patienten mit Blasenkrebs dauerhaft von ihren Schmerzen zu befreien und ihre Lebensqualität damit wesentlich zu verbessern. Angst vor Schmerzmitteln und eventuell auftretenden Nebenwirkungen brauchen Sie nicht zu haben.
Die Experten empfehlen, Schmerzmedikamente dauerhaft in einem festen zeitlichen Abstand einzunehmen und nicht erst dann, wenn der Schmerz schon eingetreten ist. Die Medikamente werden als Tropfen, Tabletten, Zubereitungen mit verzögerter Freisetzung (Retardpräparate) oder Schmerzpflaster angeboten. Letztere setzen die schmerzlindernden Wirkstoffe beständig über zwei bis drei Tage frei. Die Medikamente können die Betroffenen selbstständig (zu Hause) einnehmen.
Um Sie auf die Schmerzmedikamente gut einzustellen – zum Beispiel entsprechend dem WHO-3-Stufenplan – ist eine enge, vertrauensvolle Zusammenarbeit zwischen Ihnen und Ihrem Arzt erforderlich. Schmerzambulanzen und Palliativstationen, die es an vielen Kliniken in Deutschland gibt, verfügen über besonders erfahrene Ansprechpartner auf diesem Gebiet. Die Anschriften erhalten Sie bei der Deutschen Krebshilfe.
Ausführliche Informationen zur Schmerztherapie erhalten Sie im Text „Krebsschmerzen“.
Weitere Behandlungsmöglichkeiten bei Blasenkrebs
Neben den schulmedizinischen Methoden werden zur Behandlung von Blasenkrebs auch komplementäre und alternative Methoden angeboten. Worin sich diese unterscheiden und auf was Sie dabei achten sollten, können Sie im Artikel „Unkonventionelle Behandlungsmöglichkeiten“ nachlesen.
Lebensqualität bei Blasenkrebs
Aus Untersuchungen zur Lebensqualität von Männern nach Prostatakrebsbehandlung (Operation und / oder Strahlentherapie) weiß man, dass es vor allem zwei Auswirkungen die Lebensqualität der betroffenen Männer beeinträchtigen: die über längere Zeit bestehende Inkontinenz (Nachtröpfeln) sowie die eingeschränkte Erektionsfähigkeit. Diese Folgen können auch nach einer Blasenkrebstherapie auftreten.
Hinweis: Sprechen Sie mit Ihrem behandelnden Arzt vor Beginn der Behandlung und nach erfolgreicher Behandlung darüber.
Wird bei der Entfernung der Blase die Prostata mit entfernt, sind dadurch die Erektionsfähigkeit und die Ejakulationsfähigkeit beeinträchtigt.
Nicht unbedingt betroffen ist die sexuelle Erlebnisfähigkeit, die mehr umfasst als Erektion und Samenerguss. Dazu gehören viele Erlebnismöglichkeiten, von Zärtlichkeit über Erotik bis zum Geschlechtsverkehr. Diese Erlebnisfähigkeit bleibt erhalten.
Dennoch verunsichern Veränderungen der sexuellen Funktionen nach der Behandlung von Blasenkrebs viele Männer zumindest am Anfang stark. Manche empfinden eine verringerte Erektionsfähigkeit als Angriff auf ihr männliches Selbstbewusstsein.
Offene Gespräche können Lebensqualität verbessern
Die Untersuchungen zur Lebensqualität bei betroffenen Männern haben aber auch gezeigt, dass das offene Gespräch und die Unterstützung durch die Partnerin / den Partner wesentlich dazu beitragen, dass eine liebevolle und auch sexuell befriedigende Partnerschaft bestehen bleiben kann.
Für Frauen wie für Männer gilt: Verschweigen Sie nicht schamvoll oder ängstlich Ihre Sorgen, sondern sprechen Sie offen darüber.
Denn was die Lebensqualität von Betroffenen mit Blasenkrebs besonders stark beeinträchtigt, ist der Umgang mit der veränderten Lebenssituation: Der schweigende Rückzug („Ich gehöre ja sowieso nicht mehr dazu ...“) bringt auf Dauer für den Betroffenen und seine Angehörigen, aber auch für den behandelnden Arzt die meisten Probleme mit sich.
Ein offener, aktiver Umgang („Klar, es ist schwierig, aber wir machen das Beste daraus“) mit den Krankheitsfolgen führt zu besserer Lebensqualität.
Gerade weil wir aus Lebensqualitätsstudien wissen, dass Männer und Frauen unterschiedlich mit Einschränkungen umgehen, die sich zum Beispiel aus der Anlage eines Stomas ergeben, ist dieses offene Gespräch so wichtig. Während für Männer die Harnableitung und die damit verbundenen Einschränkungen besonders bedeutend sind, steht für Frauen eher die veränderte körperliche Erscheinung (Bodyimage) im Vordergrund. Hier ist bei beiden Partnern durchaus auch die Phantasie im Umgang mit körperlichen Veränderungen gefragt.
Insgesamt ist ein unbefangenes Miteinander der sicherste Weg zu einer guten Lebensqualität.
Untersuchungen haben bestätigt: Das Verständnis und die liebevolle Unterstützung des Partners beziehungsweise der Familie helfen den Betroffenen am meisten. Wer sich darauf stützen kann, stuft – bei gleichem Krankheitsstadium – seine Lebensqualität höher ein als derjenige, der diesen Halt nicht hat.
Rehabilitation und Nachsorge
Rehabilitation und Nachsorge sind wesentliche Bestandteile der onkologischen Versorgung nach Blasenkrebs. Nach der Akutversorgung im Krankenhaus sind Rehabilitationskliniken, Fach- und Hausarzt wichtig für die weitere Betreuung und Begleitung. Viele Betroffene wenden sich zusätzlich auch an eine Selbsthilfegruppe.
Rehabilitation
Wenn Sie die erste Behandlungsphase (Primärbehandlung) des Blasenkrebs – also Operation und / oder medikamentöse Tumortherapie und / oder Strahlentherapie – geschafft haben, beginnt mit der Rehabilitation die nächste Phase. Diese kann sich als Anschlussrehabilitation (AR) / Anschlussheilbehandlung (AHB) direkt oder zeitnah eine anschließen.
Ausführliche Informationen erhalten Sie im Text „Rehabilitation“.
Nachsorge
Ziel der Nachsorge bei Blasenkrebs ist es, rechtzeitig erkennen zu können, wenn es zu einem Rückfall der Erkrankung kommt (Tumorrezidiv) oder Begleit- oder Folgeerkrankungen auftreten. Außerdem ist es Aufgabe der Nachsorge, Ihnen bei Ihren körperlichen, seelischen und sozialen Problemen zu helfen. Dazu gehört auch, dass Folgen oder Behinderungen, die durch die Krankheit beziehungsweise Therapie entstanden sind, so weit wie möglich behoben werden und Sie – wenn Sie es wünschen – gegebenenfalls wieder berufstätig sein können.
Ausführliche Informationen erhalten Sie im Text „Nachsorge“.
Selbsthilfegruppen
Die meisten Erkrankten trifft die Blasenkrebs-Diagnose völlig überraschend. Die Behandlung und alles, was sich daran anschließt, die Befürchtung, dass das Leben früher als erwartet zu Ende sein könnte, die praktischen, alltäglichen Folgen der Krankheit – all das sind neue, unbekannte Probleme.
Für viele ist dann der Kontakt zu anderen Betroffenen, die sie zum Beispiel in einer Selbsthilfegruppe finden, eine große Hilfe. Denn sie kennen die Probleme aus eigener Erfahrung und können Ihnen mit Rat und Tat helfen.
Sie können bereits während der Behandlungszeit Kontakt zu einer Selbsthilfegruppe aufnehmen oder aber erst, wenn Ihre Therapie abgeschlossen ist. Wenn Ihnen Ihr Arzt oder das Pflegepersonal im Krankenhaus bei der Suche nach einer Selbsthilfegruppe nicht helfen kann, wenden Sie sich an das INFONETZ KREBS der Deutschen Krebshilfe.
Der Selbsthilfe-Bund Blasenkrebs e. V. kümmert sich um Menschen, die an Blasenkrebs erkrankt sind, und um deren Angehörige. Die Mitglieder wissen aus eigener Erfahrung, was die Blasenkrebs-Diagnose bedeutet; sie beraten und begleiten Betroffene und setzen sich auf politischer Ebene für eine bessere Versorgung der an Blasenkrebs erkrankten Menschen ein.
Selbsthilfe-Bund Blasenkrebs e. V.
Haus der Krebs-Selbsthilfe – Bundesverband e. V. (HKSH)
Thomas-Mann-Straße 40
53111 Bonn
Telefon: 02 28 / 33 88 9 - 150
Telefax: 02 28 / 33 88 9 - 155
E-Mail: info@blasenkrebs-shb.de
Internet: www.blasenkrebs-shb.de
Weitere Informationen
Letzte Aktualisierung
- Wissenschaftliche Überarbeitung Mai 2020
- Aktualisierung der Fallzahlen Januar 2024
Text und Redaktion
- Dr. Désirée Maßberg, Stiftung Deutsche Krebshilfe
- Sandra von dem Hagen, Stiftung Deutsche Krebshilfe
- Isabell-Annett Beckmann, Stiftung Deutsche Krebshilfe
Medizinische und fachliche Beratung
Medizinische Beratung
Prof. Dr. med. Dr. h.c. H. Rübben
HELIOS Marien Klinik
Sektionsleiter Beckenchirurgie / Uroonkologie
Grunewaldstr. 96
47053 Duisburg
Prof. Dr. phil Th. Küchler
Referenzzentrum Lebensqualität in der Onkologie
Klinik für Allgemein- und Thoraxchirurgie
Universitätsklinikum Schleswig-Holstein
Campus Kiel
Arnold-Heller-Str. 7
24105 Kiel
Prof. Dr. med. J. Dunst
Direktor der Klinik für Strahlentherapie
Universitätsklinikum Schleswig-Holstein
Campus Kiel
Arnold-Heller-Str. 3
24105 Kiel
Prof. Dr. med. A. S. Merseburger
Direktor der Klinik und Poliklinik für Urologie
Universitätsklinikum Schleswig-Holstein
Campus Lübeck
Ratzeburger Allee 160
23538 Lübeck
Fachliche Beratung
Selbsthilfe-Bund Blasenkrebs e. V.
Haus der Krebs-Selbsthilfe
Thomas-Mann-Str. 40
53111 Bonn
Quellen
Zur Erstellung dieses Textes wurden die nachstehend aufgeführten Informationsquellen herangezogen:
- „Leitlinienprogramm Onkologie“ der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e. V., der Deutschen Krebsgesellschaft e.V. und der Deutschen Krebshilfe
- Interdisziplinäre S3-Leitlinie „Früherkennung, Diagnose, Therapie und Nachsorge des Harnblasenkarzinoms“. AWMF-Registernummer: 032/038OL. November 2016.
- Patientenleitlinie „Blasenkrebs“. Eine Leitlinie für Patientinnen und Patienten. Mai 2017
- Krebs in Deutschland für 2019/2020. 14. Ausgabe. Robert Koch-Institut und die Gesellschaft der epidemiologischen Krebsregister in Deutschland e.V. (Hrsg),Berlin, 2023
- Hupe MC, Kramer MW, Kuczyk MA, Merseburger AS, Neoadjuvant or adjuvant Chemotherapy for Bladder Cancer?, Aktuelle Urol. 2015 May; 46(3): 242-7
- H. Rübben, Uroonkologie, 6. Auflage, Springer Verlag 2014
- Müsch, FH, Berufskrankheiten, Ein medizinisch-juristisches Nachschlagwerk. Stuttgart, 2006
- Merkblatt zur BK Nr. 1301: Schleimhautveränderungen, Krebs und andere Neubildungen der Harnwege durch aromatische Amine, Merkblatt zu BK Nr. 1 der Anl. 1 zur 7. BKVO, Bek. Des BMA v. 12.6.1963, BarbBl Fachteil Arbeitsschutz 1963, 129f
- Wissenschaftliche Stellungnahme zu der Berufskrankheit Nr. 1301 der Anlage 1 zur Berufkrankheiten-Verordnung „Schleimhautveränderungen, Krebs und andere Neubildungen der Harnwege durch aromatische Amine“, GMBl. 2011, 18
- Wissenschaftliche Stellungnahme zu der Berufskrankheit Nr. 1301 der Anlage 1 zur Berufkrankheiten-Verordnung „Schleimhautveränderungen, Krebs und andere Neubildungen der Harnwege durch aromatische Amine“, Bek. Des BMAS vom 12.09.2016 – Iva4-45222-1301 – GMBl. 21.09.2016, 770
- Aromatische Amine – Eine Arbeitshilfe in Berufskrankheiten-Feststellungsverfahren (BK-Report 1/2014, 06.14, Hrsg. Deutsche Gesetzliche Unfallversicherung, Berlin 2014
- Ernährung bei Krebs. Stiftung Deutsche Krebshilfe 2019
- Hilfen für Angehörige. Stiftung Deutsche Krebshilfe 2020
- Klinische Studien. Stiftung Deutsche Krebshilfe, 2017
- Krebswörterbuch. Stiftung Deutsche Krebshilfe, 2017
- Wegweiser zu Sozialleistungen. Stiftung Deutsche Krebshilfe 2020
- K. Norpoth, H.-J. Woitowitz, Beruflich verursachte Tumoren, Deutscher Ärzte Verlag 1994
Benötigen Sie Hilfe?
Das INFONETZ KREBS steht Betroffenen nach einer Krebsdiagnose bei! Eine persönliche, kostenfreie Krebsberatung erhalten Sie montags bis freitags von 8 bis 17 Uhr unter der Telefonnummer 0800 / 80 70 88 77 oder per E-Mail: krebshilfe@infonetz-krebs.de.





