DARMKREBS
Darmkrebs gehört zu den häufigsten bösartigen Erkrankungen. Zwar sind in den letzten Jahren in Deutschland immer weniger Menschen daran erkrankt, dennoch erhalten laut Robert Koch-Institut Berlin jedes Jahr 54.770 Menschen die Diagnose Darmkrebs, davon etwa 30.530 Männer und 24.240 Frauen.
Inhaltsverzeichnis
Anatomie und Funktion des Darms
Der Darm ist ein wichtiger Teil des menschlichen Verdauungsapparates, denn ein großer Teil der Nährstoffe gelangt von dort aus in den Körper. Wie funktioniert der Darm? Wie ist er aufgebaut?
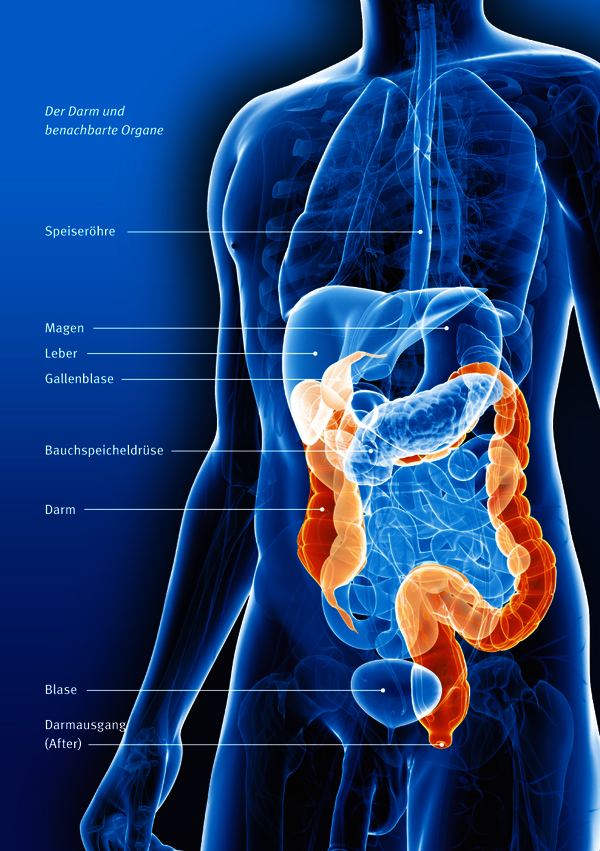
Alles, was wir essen und trinken, wird zunächst im oberen Verdauungstrakt darauf vorbereitet, dass der Körper Nährstoffe, Vitamine und vieles mehr daraus verwerten kann. Im Mund zerkauen und zerkleinern wir die Nahrung, und der Speichel daut sie an. Die Speiseröhre befördert diese Masse dann in den Magen. Dieser vermengt sie mit dem Magensaft zu einem Speisebrei, der nach und nach in den Darm abgegeben wird.
Der Darm verbindet den Magenausgang mit dem Darmausgang (After oder Anus) und ist bei einem erwachsenen Menschen fünfeinhalb bis siebeneinhalb Meter lang. Da die Darmschleimhaut zahllose kleine blattförmige Erhebungen hat, beträgt die Oberfläche des Darms etwa 32 Quadratmeter.
Die Abschnitte des Darms
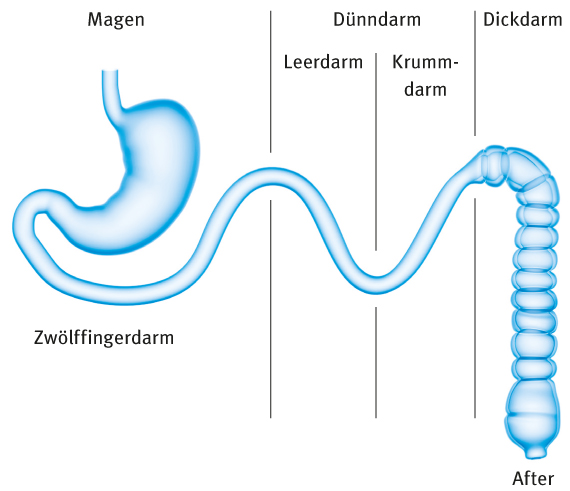
Der Darm teilt sich in drei große Abschnitte auf: Dünndarm, Dickdarm und Mastdarm / Enddarm. In allen Abschnitten besteht die Darmwand aus vier Schichten (von innen nach außen): Innen liegt die Schleimhaut (Mukosa), die wiederum aus mehreren sehr dünnen Schichten besteht. Die Schleimhaut schützt den Darm zum Beispiel vor Verletzungen und produziert Schleim, damit der Speisebrei leicht durch den Darm rutscht.
Unter der Mukosa liegt eine Bindegewebsschicht (Submukosa) mit feinsten Blutgefäßen, Lymphbahnen und Nervenästchen. Als nächste folgt die Muskelschicht (Muskularis) mit längs- und querverlaufenden Muskelfasern. Sie sorgen dafür, dass der Darm sich zusammenzieht und den Speisebrei weiterschiebt. Ganz außen liegt noch eine dünne Schicht Bindegewebe (Serosa oder Adventitia).
Dünndarm
Der Dünndarm unterteilt sich in den Zwölffingerdarm, den Leerdarm und den Krummdarm. Im Zwölffingerdarm treffen Enzyme der Bauchspeicheldrüse sowie Gallensäure aus der Gallenblase auf den Speisebrei. Während er durch den Leerdarm und den Krummdarm befördert wird, zersetzen die Enzyme und die Gallensäure den Brei in immer kleinere Bestandteile. Die Dünndarmschleimhaut nimmt diese Bestandteile (Nährstoffe wie Fette, Kohlenhydrate, Eiweiße und Vitamine) auf und gibt sie an den Blutkreislauf weiter, der sie im Körper verteilt.
Dickdarm
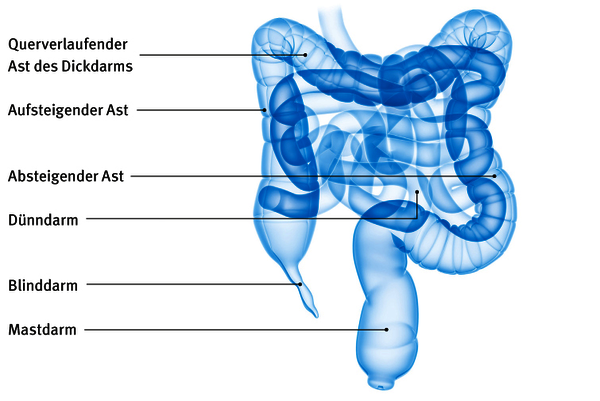
Der Rest der Nahrung, der nicht aufgenommen werden kann, also unverdaulich ist, gelangt in den Dickdarm. Dieser teilt sich auf in den Blinddarm, den Wurmfortsatz, den aufsteigenden, querlaufenden und absteigenden Teil. Eine s-förmige Kurve, das Sigma, bildet das Ende des Dickdarms, an den sich der Mastdarm / Enddarm anschließt.
Der Dickdarm entzieht der unverdaulichen Nahrung bis zu 75 Prozent Wasser sowie für den Körper wichtige Salze (Elektrolyte) und dickt den Stuhl so ein. Die Dickdarmschleimhaut führt Wasser und Elektrolyte wieder dem Körper zu. Erfüllt der Dickdarm diese Aufgabe nicht (zum Beispiel bei Durchfall), geht über den Darm viel Wasser verloren, das wichtig für den Körper ist. In schweren Fällen kann das lebensbedrohlich sein.
Wellenförmige Bewegungen (Peristaltik) des Dickdarms transportieren den verbleibenden eingedickten Stuhl über das Sigma weiter in Richtung Mastdarm / Enddarm und damit zum Ausgang. Auf diesem Weg zersetzen Bakterien die Nahrungsreste weiter. Im Mastdarm sammelt sich der Stuhl in einem dehnbaren Bereich. Ist eine bestimmte Menge erreicht, löst das den Stuhldrang aus.
Wichtig: Der Darm ist außerdem ein wichtiger Bestandteil des Immunsystems: Krankheitserreger haben kaum eine Möglichkeit, die feine Darmschleimhaut zu durchdringen. Wenn der Darm nicht richtig funktioniert, wirkt sich das auf den gesamten Körper aus, etwa in Form von Wassermangel, Nährstoffmangel oder häufigen Infektionen.
Ursachen von Darmkrebs
Die genauen Ursachen von Darmkrebs sind noch nicht eindeutig geklärt. Wissenschaftliche Untersuchungen haben aber einige Faktoren nachweisen können, die das Erkrankungsrisiko für Darmkrebs erhöhen. Dazu gehören etwa Rauchen und Alkohol.
Jedes Jahr erkranken in Deutschland 74,4 von 100.000 Männern und 57,5 von 100.000 Frauen an Darmkrebs. Insgesamt erhalten 54.770 Menschen pro Jahr die Diagnose Darmkrebs. Das mittlere Erkrankungsalter liegt für Männer bei 71, für Frauen bei 75 Jahren.
Der Darm ist ein sehr aktives Organ. Die gesamte Darmschleimhaut erneuert sich innerhalb weniger Tage aus sogenannten Stammzellen. Dazu müssen sich sehr viele Zellen teilen, wobei immer wieder Fehler passieren können. Die meisten dieser Fehler werden sofort korrigiert, einige können jedoch bestehen bleiben. Das kann dazu führen, dass sich das Erbgut der Zellen verändert.
Diese Veränderung ist der entscheidende Schritt von einer normalen Zelle zu einer bösartigen Tumorzelle. Sie vermehrt sich dann ungehindert, bis schließlich viele Millionen Zellen eine Geschwulst bilden. Schreitet die Erkrankung weiter fort, können Tumorzellen dann auch in benachbarte Gewebe und Organe wandern und dort Tochtergeschwülste (Metastasen) bilden.
Risikofaktoren für Darmkrebs
Ein ausgeprägter Risikofaktor für Darmkrebs ist das Alter. Neben dem Alter gibt es noch weitere Faktoren, die das Risiko für eine Darmkrebserkrankung erhöhen. Dazu gehört auch der individuelle Lebensstil.
Ihr Risiko, an Darmkrebs zu erkranken, ist höher, wenn
- Sie rauchen
- Sie regelmäßig Alkohol trinken
- Sie Übergewicht haben
- Sie sich zu wenig bewegen
- Sie sich ballaststoffarm ernähren und viel Fleisch oder Wurstwaren essen
- Sie an einer schweren und langwierigen Entzündung der Dickdarmschleimhaut (Colitis ulcerosa oder Morbus Crohn) erkrankt sind
- Sie selbst oder direkte Verwandte Dickdarmpolypen hatten oder haben. Bestimmte Formen dieser Dickdarmpolypen (sogenannte adenomatöse Polypen) werden als Vorstufe von Dickdarmkrebs angesehen.
- In Ihrer Familie bereits Darmkrebs aufgetreten ist, besonders wenn Ihre Verwandten jünger als 45 Jahre alt waren, als sie krank wurden. Die Veranlagung zu dieser Krebsart kann vererbt werden. Außerdem liegt bei etwa 50 bis 100 von 1.000 Menschen der Allgemeinbevölkerung eine familiäre Belastung für Darmkrebs vor, die zum Beispiel aufgrund von ähnlichen Lebensgewohnheiten oder auch erblichen Faktoren mit einem erhöhten Erkrankungsrisiko einhergehen kann.
- In Ihrer Familie eine bestimmte Genveränderung vorliegt, bei der schon zwischen dem 10. und 25. Lebensjahr Hunderte Polypen im Dickdarm der Betroffenen entstehen (Familiäre adenomatöse Polyposis, FAP)
- Sie (oder nahe Verwandte) an anderen Krebsarten (zum Beispiel Magen-, Blasen-, Haut-, Gebärmutterschleimhaut- oder Eierstockkrebs) erkrankt sind
Hinweis: Wenn von diesen Risikofaktoren einer auf Sie zutrifft oder sogar mehrere, bedeutet das nicht zwangsläufig, dass Sie an Darmkrebs erkranken werden. Aber Ihr persönliches Risiko ist erhöht. Wenn Sie überlegen, ob Sie an Krebsfrüherkennungsuntersuchungen teilnehmen möchten oder nicht, können Sie dies berücksichtigen.
Alter – Risikofaktor für Darmkrebs
Menschen, die jünger sind als 50 Jahre, erkranken selten an Darmkrebs. Je älter sie werden, desto häufiger erkranken sie. Männer sind statistisch gesehen häufiger von Darmkrebs betroffen als Frauen.
| Alter | Männer | Frauen |
|---|---|---|
| 50 Jahre | 7 von 1.000 | 5 von 1.000 |
| 55 Jahre | 13 von 1.000 | 8 von 1.000 |
| 60 Jahre | 18 von 1.000 | 10 von 1.000 |
| 65 Jahre | 24 von 1.000 | 14 von 1.000 |
Fast zwei von drei Erkrankungen betreffen den Dickdarm, knapp eine von drei betrifft den Enddarm, die restlichen liegen am Übergang zwischen Dick- und Enddarm und am Darmausgang.
Ernährung – Risikofaktor für Darmkrebs
Auch Ihre Ernährung kann ein Risikofaktor für Darmkrebs sein. Darunter fällt zum Beispiel was Sie essen, wie viel Sie essen und wie Sie die Nahrung zubereiten. Experten sprechen vom sogenannten Ernährungsmuster. Kritisch wird hier vor allem der Verzehr von Fleischwaren, also etwa von Wurst und Schinken, gesehen. Gut ist dagegen eine Ernährung mit viel Ballaststoffen; sie sind in (Vollkorn-)Getreideprodukten oder Hülsenfrüchten enthalten, in geringerem Umfang auch in Gemüse und Obst.
Alkohol – Risikofaktor für Darmkrebs
Auch Alkohol ist ein Risikofaktor für Darmkrebs: Je mehr Alkohol ein Mensch trinkt, desto mehr steigt sein Erkrankungsrisiko. Experten empfehlen daher, grundsätzlich wenig und nicht täglich Alkohol zu trinken. Männer sollten höchstens einen halben Liter Bier oder einen viertel Liter Wein pro Tag trinken. Für Frauen liegt die Grenze bei der Hälfte, also einem viertel Liter Bier oder einem achtel Liter Wein pro Tag.
Weitere Risikofaktoren für Darmkrebs
Auch Rauchen und Übergewicht erhöhen das Risiko für Darmkrebs. Dagegen kann viel Bewegung das Risiko für Dickdarmkrebs senken. Die Wahrscheinlichkeit, an Dickdarmkrebs zu erkranken, lässt sich – statistisch gesehen – durch körperliche Aktivität um 20 bis 30 Prozent verringern.
Erblicher Darmkrebs / Familiärer Darmkrebs
In einigen Fällen kann eine erbliche Belastung für Darmkrebs vorliegen. Menschen, auf die das zutrifft, haben ein deutlich höheres Risiko, zu erkranken, und sie sind jünger, wenn die Krankheit ausbricht. Dies trifft vor allem dann zu, wenn mehrere Verwandte ersten Grades (Eltern / Geschwister) oder zweiten Grades (Onkel / Tante) an Dickdarmkrebs erkrankt sind und das besonders vor dem 45. Lebensjahr. Die Deutsche Krebshilfe hat Zentren für familiären Darmkrebs geschaffen, an die sich Familien mit erblich bedingtem Darmkrebs wenden können. Dort werden auch Gesunde beraten, in deren Familie diese Krankheit gehäuft auftritt.
Wenn es in Ihrer Familie bereits Fälle von Darmkrebs, Darmpolypen oder anderen Krebsarten gibt, bleiben Sie ruhig! Es bedeutet nicht, dass auch Sie zwangsläufig erkranken werden. Aber: Ihr persönliches Darmkrebsrisiko könnte erhöht sein. Lassen Sie sich von Ihrem Arzt über die Krebsfrüherkennung informieren und beraten!
Wie kann ich mein Risiko für Darmkrebs reduzieren?
Sie können Ihr persönliches Risiko, an Darmkrebs zu erkranken, verringern: Bewegen Sie sich regelmäßig, ernähren Sie sich ausgewogen, rauchen Sie nicht und trinken Sie weniger Alkohol.
Vielleicht haben Sie gelesen, dass Acetylsalicylsäure (ASS) Darmkrebs vorbeugt. Tatsächlich haben wissenschaftliche Studien gezeigt, dass dies bei einigen Menschen der Fall sein kann. Allerdings profitieren nicht alle Menschen von diesem Schutz. Wenn Sie täglich ASS einnehmen, kann das außerdem schwerwiegende Nebenwirkungen haben. Nehmen Sie daher ASS nicht in Eigeninitiative vorbeugend gegen Darmkrebs ein, sondern lassen Sie sich von Ihrem Arzt beraten.
Darmkrebs: Früherkennung
Die Früherkennung spielt eine wichtige Rolle im Kampf gegen den Darmkrebs. Früherkennung bedeutet, dass eine Krankheit entdeckt und erkannt wird, bevor sie fortgeschritten ist und Beschwerden verursacht. Die gesetzlichen Krankenkassen bezahlen Darmkrebs-Früherkennungsuntersuchungen für Männer und Frauen ab 50 Jahren.
Auch eine gesunde Lebensweise kann nicht garantieren, dass Sie nicht irgendwann einmal ernsthaft krank werden, etwa an Darmkrebs erkranken. Je früher die Krebserkrankung dann entdeckt und behandelt wird, desto größer sind die Chancen, geheilt zu werden.
Dieses Ziel haben Früherkennungsuntersuchungen zur Darmkrebsvorsorge: Sie sollen eine Krebserkrankung oder deren Vorstufen möglichst früh entdecken – schon bevor die ersten Darmkrebs-Anzeichen auftreten. Denn frühe Stadien der Erkrankung lassen sich meist erfolgreicher und auch schonender behandeln als fortgeschrittene Stadien, in denen vielleicht schon Tochtergeschwülste (Metastasen) entstanden sind.
Kritik an Untersuchungen zur Darmkrebsvorsorge
Dieser Grundsatz leuchtet ein. Trotzdem werden Früherkennungsuntersuchungen bei Krebserkrankungen durchaus kritisch gesehen, denn sie können auch Nachteile haben.
Daher ist es sinnvoll, für jedes Verfahren die Vorteile und Nachteile zu beschreiben. Sie können dann für sich überlegen und einschätzen, wie Sie diese beurteilen. Nach einer solchen Nutzen-Risiko-Abwägung können Sie entscheiden, ob Sie an dieser Krebsfrüherkennungsuntersuchung teilnehmen möchten oder nicht. Diese Entscheidung wird „informierte Entscheidung” genannt. Selbstverständlich kann auch Ihr Arzt Sie dabei unterstützen.
Darmkrebs: Symptome im Anfangsstadium
Zu Beginn sind die Darmkrebs-Symptome so allgemein und uncharakteristisch, dass sie auch eine ganz andere Ursache haben können. Deshalb ist es wichtig, dass Sie bei bestimmten Beschwerden frühzeitig zu Ihrem Arzt gehen. Er kann untersuchen, woran es liegt – und die nächsten Schritte einleiten.
Eine Geschwulst (Tumor) kann bei Darmkrebs den Darm blockieren, sodass der Stuhl schlechter durchgleiten kann. Dann können bei Darmkrebs Symptome wie Verstopfungen und manchmal erhebliche Schmerzen auftreten.
Polypen, also Vorstufen von Darmkrebs, oder Darmkrebs können dazu führen, dass die Darmschleimhaut leicht blutet. Das Blut vermischt sich mit dem Stuhl, allerdings meist in so geringer Menge, dass es oft nur im Labor durch spezielle Tests entdeckt werden kann. Wenn Sie Blut deutlich im Stuhl erkennen, so kann dies ein Symptom für Darmkrebs und damit ein Warnzeichen sein.
Die gesunde Darmschleimhaut produziert Schleim, der den Stuhl umgibt, sodass dieser einfacher durch den Darm gleitet. Sie können diesen Schleim manchmal auf dem Stuhl erkennen. Wenn Sie feststellen, dass sich mehr Schleim als normalerweise auf dem Stuhl befindet, könnte dies ein Anzeichen für Darmkrebs sein. Denn einige Tumoren entstehen aus schleimbildenden Zellen, und diese produzieren dann vermehrt Schleim.
Gehen Sie bei diesen Darmkrebs-Anzeichen zu Ihrem Arzt
- Veränderte Stuhlgewohnheiten: Durchfall, Verstopfung oder beides im Wechsel
- Krampfartige Bauchschmerzen und öfter zwingender Stuhldrang, häufig ohne anschließende Stuhlentleerung
- Blässe und Blutarmut (Anämie) sind Hinweise darauf, dass der Darm längere Zeit unbemerkt leicht geblutet hat (Sickerblutungen)
- Deutlicher Gewichtsverlust und Schwäche
- Sichtbares Blut im Stuhl
- Mehr Schleimablagerungen auf dem Stuhl
Die genannten Darmkrebs-Anzeichen können natürlich auch bei anderen, gutartigen (Darm-)Erkrankungen auftreten. Damit festgestellt werden kann, woran es liegt, gehen Sie bald zu Ihrem Arzt. Wenn er dann eine harmlose Ursache Ihrer Beschwerden findet, können Sie beruhigt sein. Sollte aber Darmkrebs als Ursache der Symptome festgestellt werden, sind Ihre Heilungschancen umso besser, je früher er entdeckt wurde.
Wichtig: An Krebs erkrankt nicht nur der Körper, auch die Seele kann aus dem Gleichgewicht geraten. Deshalb brauchen Krebsbetroffene auch seelische Begleitung, damit sie in ihrem Leben mit Krebs wieder Halt finden können. Lesen Sie mehr darüber, was Sie jetzt für sich tun können, im Artikel „Mit Krebs leben“.
Diagnose von Darmkrebs
Eine frühzeitige Diagnose von Darmkrebs ist wichtig, denn je früher eine bösartige Erkrankung erkannt wird, desto besser sind in vielen Fällen die Heilungs- und Überlebenschancen. Allerdings haben viele Menschen Angst davor, in eine medizinische Mühle zu geraten, wenn sie den Verdacht haben, dass sie an Krebs erkrankt sein könnten. Deshalb schieben sie den Besuch beim Arzt immer weiter hinaus. So verständlich diese Angst auch ist: Es ist wichtig, dass Sie möglichst bald zum Arzt gehen.
Die Untersuchungen im Rahmen der Diagnose von Darmkrebs sollen folgende Fragen klären
- Haben Sie wirklich einen Tumor?
- Ist dieser gut- oder bösartig?
- Welche Krebsart ist es genau?
- Wo sitzt der Tumor?
- Wie ist Ihr Allgemeinzustand?
- Wie weit ist die Erkrankung fortgeschritten? Gibt es Metastasen?
- Mit welcher Darmkrebs-Behandlung kann für Sie der beste Erfolg erreicht werden?
- Welche Behandlung kann Ihnen zugemutet werden?
Wichtig: Eine Darmkrebs-Behandlung lässt sich nur dann sinnvoll planen, wenn vorher genau untersucht worden ist, woran Sie leiden.
Dabei haben die einzelnen Untersuchungen zwei Ziele: Sie sollen den Verdacht, dass Sie an Darmkrebs erkrankt sind, bestätigen oder ausräumen. Wenn sich der Verdacht bestätigt, müssen Ihre behandelnden Ärzte ganz genau feststellen, wo der Tumor sitzt, wie groß er ist, aus welcher Art von Zellen er besteht und ob er vielleicht schon Tochtergeschwülste gebildet hat.
Ihr Arzt wird Ihnen erklären, welche Untersuchungen notwendig sind, um die Diagnose Darmkrebs zu sichern. Meist wird es mehrere Tage oder sogar Wochen dauern, bis alle Untersuchungen abgeschlossen sind und die Ergebnisse vorliegen. Werden Sie dabei nicht ungeduldig, denn je gründlicher Sie untersucht werden, desto genauer kann die weitere Behandlung für Sie festgelegt werden.
Wenn alle Ergebnisse vorliegen, wird Ihre Darmkrebs-Behandlung geplant. Ihr Arzt wird Ihnen genau erklären, welche Möglichkeiten es gibt, wie sich die Behandlung auf Ihr Leben auswirkt und mit welchen Nebenwirkungen Sie rechnen müssen. Die endgültige Entscheidung über Ihre Behandlung werden Sie gemeinsam mit den behandelnden Ärzten treffen. Dabei ist es von Anfang an wichtig, dass sich ein vertrauensvolles Patienten-Arzt-Verhältnis entwickelt.
Wichtig: Fühlen Sie sich allerdings bei Ihrem behandelnden Arzt nicht gut aufgehoben oder möchten Sie, dass ein anderer Arzt die vorgeschlagene Darmkrebs-Behandlung bestätigt, dann scheuen Sie sich nicht, eine zweite Meinung bei einem anderen (Fach-)Arzt einzuholen.
Ihre Krankengeschichte (Anamnese)
Im Rahmen der Diagnose von Darmkrebs wird Ihr Arzt sich mit Ihnen in einem ausführlichen Gespräch über Ihre aktuellen Beschwerden und deren Dauer unterhalten. Er wird sich auch danach erkundigen, welche Krankheiten Sie früher bereits hatten und welche Sie vielleicht im Augenblick gerade haben. Auch Faktoren, die Ihr Darmkrebsrisiko erhöhen sind für ihn wichtig. Denken Sie daran, dass Sie Ihrem Arzt sagen, welche Medikamente Sie einnehmen, auch ergänzende Mittel, die Ihnen kein Arzt verordnet hat (zum Beispiel Johanniskraut, Ginkgopräparate oder grüner Tee). Denn diese Substanzen können Nebenwirkungen oder Wechselwirkungen mit anderen Medikamenten verursachen.
Vielleicht machen Sie sich vor dem Arztbesuch schon ein paar Notizen, damit Sie in dem Gespräch auch an alles denken.
Beschreiben Sie Ihrem Arzt all Ihre Beschwerden und Vorerkrankungen. Selbst Einzelheiten, die Ihnen unwichtig erscheinen, können für Ihren Arzt wichtig sein. Dazu gehören auch Informationen darüber, ob Sie vielleicht in Ihrem Beruf Faktoren ausgesetzt sind, die das Risiko für Darmkrebs erhöhen können. Der Arzt wird Sie aber auch nach bestimmten Dingen fragen und sich so ein umfassendes Bild machen.
Wenn sich bei Ihnen typische Darmkrebs-Symptome zeigen und der Verdacht besteht, dass Sie an Darmkrebs erkrankt sind, sollte Ihr Arzt bald weitere Untersuchungen veranlassen.
Körperliche Untersuchung
Nach dem Gespräch wird Ihr Arzt Sie gründlich körperlich untersuchen und dabei auch Ihren Mastdarm mit dem Finger austasten (digitale Exploration). Damit diese Tastuntersuchung nicht schmerzhaft ist, entspannen Sie sich dabei so gut wie möglich. Ihr Arzt wird Ihnen auch mit einigen Hinweisen helfen, damit die Prozedur nicht unangenehm ist.
Hinweis: Beim Austasten des Mastdarms wird schon über die Hälfte aller Mastdarmtumoren entdeckt.
Darmspiegelung (Koloskopie) / Gewebeentnahme (Biopsie)
Die Darmspiegelung des gesamten Dickdarms (Koloskopie) ist im Rahmen der Diagnose von Darmkrebs das Standardverfahren. Diese Untersuchung dürfen nur speziell ausgebildete Ärzte machen. Einige Tage vor der Untersuchung wird der Arzt Ihnen genau erklären, wie Sie sich auf die Darmspiegelung vorbereiten, wie sie abläuft und was Sie sonst beachten müssen.
Etwa zwei Tage vor der Darmspiegelung sollten Sie auf bestimmte Lebensmittel – zum Beispiel schwer verdauliche – verzichten. Ihr Arzt wird Sie hierzu beraten. Den genauen Ablauf einer Darmspiegelung können Sie unter den Früherkennungsuntersuchungen für Darmkrebs nachlesen.
Findet der Arzt bei der Untersuchung verdächtiges Gewebe, kann er direkt eine Gewebeprobe entnehmen (Biopsie). Dafür schiebt er eine kleine Zange durch das Endoskop und fasst ein etwa stecknadelkopfgroßes Gewebeteil. Der Patient merkt davon meistens nichts. Das Gewebe untersucht der zuständige Facharzt (Pathologe) unter dem Mikroskop auf Darmkrebs. Gutartige Wucherungen (Polypen), die Vorstufen von Krebs, lassen sich bei der Darmspiegelung sofort und vollständig entfernen.
Die Darmspiegelung ist in unterschiedlichem Umfang möglich
- Untersuchung nur des Mastdarms (Rektoskopie)
- Untersuchung des höher gelegenen Dickdarmabschnitts (Sigmoidoskopie)
- Untersuchung von Mastdarm und höher gelegenem Dickdarmabschnitt (Rektosigmoidoskopie)
- Untersuchung des gesamten Dickdarms (Koloskopie)
Hinweis: Die Darmspiegelung ist mit keinerlei Strahlenbelastung verbunden. Nach einem positiven Stuhltest sollte immer eine Koloskopie erfolgen.
Welche weiteren Untersuchungen werden bei Darmkrebs durchgeführt?
Sigmoidoskopie
Eine Sigmoidoskopie kann bei Verdacht auf Darmkrebs durchgeführt werden, wenn die komplette Spiegelung des Dickdarms nicht möglich ist, weil zum Beispiel der Darm teilweise durch den Tumor versperrt ist. Bei dieser wird nur ein Teil des Darms untersucht.
CT-Kolonographie
Als nicht-endoskopisches Verfahren steht in besonderen Fällen im Rahmen der Diagnose von Darmkrebs die sogenannte künstliche Darmspiegelung (virtuelle Koloskopie, CT-Kolonographie) zur Verfügung. Hierbei wird mit der Computertomographie der Darm von außen durchleuchtet und auf einem Bildschirm dargestellt. Dieses Verfahren ist allerdings mit einer Strahlenbelastung verbunden. Außerdem können keine Gewebeproben entnommen oder Polypen entfernt werden.
Kapselendoskopie
Bei der Kapselendoskopie schlucken Sie eine kleine Kapsel, in der eine winzige Kamera, eine Batterie, eine Lichtquelle und ein Sender stecken. Diese Kapsel wandert durch den gesamten Verdauungstrakt und nimmt in einem vorher festgelegten Bereich bis zu 35 Bilder pro Sekunde auf. Diese werden gespeichert und später vom Arzt ausgewertet. Gibt es enge Stellen im Darm, ist dieses Verfahren allerdings nicht möglich. Auch hier können keine Gewebeproben entnommen oder Polypen entfernt werden. Das heißt, bei einem Verdacht muss sich noch eine normale Darmspiegelung anschließen. Für beide Verfahren ist jeweils die gründliche Darmreinigung nötig.
Untersuchungen nach der Diagnose Darmkrebs
Wenn die zuvor beschriebenen Untersuchungen ergeben haben, dass Sie an Darmkrebs erkrankt sind, schließen sich weitere Untersuchungen an. Mit ihnen soll vor allem festgestellt werden, wie weit Ihre Erkrankung fortgeschritten ist.
Tastuntersuchung des Enddarms
Eine (erneute) Tastuntersuchung des Enddarms soll dem Arzt Aufschluss darüber geben, wie gut Ihr unterer Schließmuskel (Sphinkter) funktioniert. Das kann für die weitere Darmkrebs-Behandlung wichtig sein. Sollten Sie einen Tumor im Mastdarm haben, kann der Arzt so auch beurteilen, wie weit unten er im Darm wächst und ob der Schließmuskel bei der Operation erhalten werden kann.
Ultraschalluntersuchung (Sonographie)
Mithilfe einer äußerlich angewendeten Ultraschalluntersuchung kann der Arzt durch die Bauchdecke in Ihren Bauch (Abdomen) hineinsehen und innere Organe wie Leber, Nieren, Nebennieren, Milz und Lymphknoten betrachten und Veränderungen erkennen. Wenn Darmkrebs Tochtergeschwülste bildet, dann am häufigsten in der Leber. Ultraschallaufnahmen zeigen auch diese Veränderungen gut. Die heute verwendeten Geräte liefern gute Bilder und können auch kleine Tumorabsiedlungen darstellen. Die Ultraschalluntersuchung hat den Vorteil, dass sie vollkommen risikolos und schmerzfrei ist und Sie nicht mit Strahlen belastet.
Röntgenuntersuchung
Eine Röntgenuntersuchung bei Darmkrebs dient dazu, mögliche Tochtergeschwülste, die sich in der Lunge gebildet haben, darzustellen. Allerdings ist diese Untersuchung mit einer Strahlenbelastung verbunden. Eine Ultraschalluntersuchung ist hier nicht sinnvoll, da Ultraschallwellen den luftgefüllten Raum nicht durchdringen können.
Computertomographie (CT)
Die Bilder einer Computertomographie zeigen den Körper im Querschnitt und informieren bei Darmkrebs darüber, wo der Tumor sich befindet und wie groß er ist. Auch die Organe und deren Lage zueinander sind gut zu erkennen, ebenso vergrößerte Lymphknoten und mögliche Tochtergeschwülste. Der Operateur erhält dadurch wichtige Hinweise darüber, ob er den Tumor entfernen kann und wie umfangreich die Operation sein wird.
Eine CT wird bei Darmkrebs nur durchgeführt, wenn die Röntgenaufnahmen keine eindeutigen Ergebnisse gebracht haben. Vor einer Operation kann der Arzt außerdem erkennen, ob der Tumor die Darmwand durchbrochen hat.
Positronenemissionstomographie (PET)
Die Positronenemissionstomographie ist ein bildgebendes Verfahren, das die Stoffwechselaktivität der Zellen sichtbar macht. Mit der PET lassen sich beispielsweise Gewebe mit besonders aktivem Stoffwechsel von solchen mit weniger aktiven Zellen unterscheiden. Da Krebszellen schnell wachsen, benötigen sie meist viel Energie. Sie nehmen zum Beispiel Traubenzucker oder Sauerstoff oft viel rascher auf, als dies gesundes Gewebe tut. Ein Stoff mit chemisch veränderten Molekülen, die der Körper bei vielen Stoffwechselprozessen umsetzt oder als Energiequelle braucht (sogenannte Tracer, engl. to trace = ausfindig machen) wird mit einer leicht radioaktiven Substanz beladen. Die Spur dieser kleinsten Teilchen wird durch die besondere Technik der PET sichtbar. Auf diese Weise lassen sich auch Tochtergeschwülste besser erkennen. Manche Tumoren zeigen allerdings keine erhöhte Stoffwechselaktivität. Dann hilft eine PET-Untersuchung nicht weiter.
Andererseits kann auch entzündetes Gewebe eine erhöhte Stoffwechselaktivität haben und somit vermehrt Tracer anreichern. Eine PET alleine reicht daher nicht aus, um Krebs festzustellen. Heute wird das Bild der PET-Untersuchung oft mit der CT kombiniert zur PET-CT.
Bei der ersten Diagnostik von Darmkrebs spielt die PET allerdings keine Rolle. Bei fortgeschrittenen Erkrankungen kann die PET-CT eingesetzt werden, um zu beurteilen, ob eine Operation zur Entfernung von Lebermetastasen sinnvoll ist.
Die PET-Untersuchung ist kein Standardverfahren bei Darmkrebs und wird deshalb in der Regel nicht von den gesetzlichen Krankenkassen bezahlt.
Blutuntersuchungen
Ihr Blut ist eine wichtige Informationsquelle: Es gibt zum Beispiel Auskunft über Ihren Allgemeinzustand und über die Funktion einzelner Organe. Diese Informationen braucht der behandelnde Arzt unter anderem, um die Narkose für die Operation von Darmkrebs vorzubereiten.
Außerdem lassen sich im Blut sogenannte Tumormarker bestimmen. Sie können eine wichtige Information sein, wenn es darum geht, einen bösartigen Tumor zu entlarven. Tumormarker sind Stoffe, welche die Tumorzellen selbst bilden. Aber – und das ist das Problem – nicht alle Darmkrebspatienten haben erhöhte Tumormarker. Umgekehrt haben manchmal auch Menschen ohne Tumorerkrankung erhöhte Werte. Um eine sichere Diagnose zu stellen, reicht es also nicht aus, nur die Tumormarker zu untersuchen. Daher eignen sie sich nur für die Kontrolle des Krankheitsverlaufes und nicht für die Diagnose.
Ein für den Darmkrebs wichtiger Tumormarker ist das CEA (carcinoembryonales Antigen), dessen Höhe vor der Behandlung bestimmt werden sollte. Dann kann eine Veränderung des Wertes im Rahmen der Krebsnachsorge ein Hinweis auf einen Rückfall oder auf Metastasen sein.
Besondere Untersuchungen bei Tumoren im Mastdarm / Enddarm (Rektumkarzinom)
Wenn sich bei Darmkrebs der Tumor im Mastdarm oder Enddarm befindet, muss der Arzt genau wissen, wo genau die Geschwulst sitzt und wie weit sie in die Darmwand hineingewachsen ist. Davon kann die Behandlung der Erkrankung abhängen. Deshalb erfolgen noch weitere Untersuchungen.
Starre Rektoskopie
Anders als bei der normalen Darmspiegelung mit dem biegsamen Schlauch lässt sich mit einem starren Rohr bei Darmkrebs erkennen, wie weit der Tumor vom Darmausgang entfernt ist (starre Rektoskopie). Der Arzt schiebt das etwa zwei Zentimeter dicke und 20 bis 30 Zentimeter lange Rohr vorsichtig in Ihren Enddarm und misst den Abstand vom Tumorrand bis zum Darmausgang. Für diese Untersuchung brauchen Sie vorher keine aufwendige Darmreinigung zu machen. Sie erhalten etwa eine Stunde vorher als Abführmittel ein Zäpfchen oder ein Klistier.
Kernspintomographie (Magnetresonanztomographie)
Eine Kernspintomographie (auch Magnetresonanztomographie, MRT, genannt) kann zeigen, wie tief ein Mastdarm- / Enddarmkrebs in die Wand des Dickdarms hineingewachsen ist.
Endosonographie des Rektums
Ist ein Mastdarm- / Enddarmtumor vermutlich nur in die Darmschleimhaut eingewachsen, kann es ausreichen, diesen Tumor von innen zu entfernen. Eine große Operation wäre bei dieser Art von Darmkrebs dann nicht erforderlich. Eine Ultraschalluntersuchung des Endarms (Endosonographie) kann hierüber Aufschluss geben. Bei dieser Untersuchung führt der Arzt einen dünnen Ultraschallkopf in den Enddarm ein.
Klassifikation und Stadieneinteilung von Darmkrebs
Für die spätere Behandlung von Darmkrebs ist eine anfängliche Klassifikation und Stadieneinteilung des Tumors wichtig. Der Körper eines Menschen besteht aus sehr vielen unterschiedlichen Geweben und Zellen. Dementsprechend unterschiedlich fällt auch das bösartige Wachstum einer Krebsgeschwulst aus. Daher muss zunächst ein genauer Steckbrief Ihrer Erkrankung zusammengestellt werden.
Dazu gehören die Informationen darüber, zu welchem Zelltyp der Darmkrebs gehört, wie bösartig er ist, wie schnell er wächst, ob er bereits die Organgrenzen überschritten oder sich sogar im Körper ausgebreitet hat. Es ist sehr wichtig, diese Einzelheiten genau zu kennen. Erst dann lässt sich eine Behandlung zusammenstellen, die für Sie und den Verlauf Ihrer Erkrankung am besten geeignet ist.
Aus den Ergebnissen aller bisher durchgeführten Untersuchungen ermittelt der Arzt das genaue Krankheitsstadium (Staging, Stadieneinteilung). Um dieses so zu beschreiben, dass jeder Arzt es richtig einordnen kann, gibt es international einheitliche Einteilungen (Klassifikationen). Bei Darmkrebs gibt es sogar zwei: die TNM-Klassifikation und die UICC-Klassifikation.
TNM-Klassifikation bei Darmkrebs
- T (Tumor) beschreibt, wie groß der Primärtumor ist
- N (Nodi = Knoten) beschreibt, ob Lymphknoten befallen sind, wie viele es sind und wo
- M (Metastasen) beschreibt, ob Fernmetastasen vorliegen und wo
Kleine Zahlen, die den Buchstaben jeweils zugeordnet sind, geben an, wie weit sich der Tumor bereits ausgebreitet hat.
| Die Bedeutung für T | T1 = Primärtumor erstreckt sich nur auf die Darmschleimhaut T2 = Primärtumor erstreckt sich zusätzlich auf die Muskulatur der Darmwand T3 = Primärtumor erstreckt sich durch die ganze Darmwand T4 = Tumor erfasst benachbarte (die Organe umkleidende) Strukturen |
|---|---|
| Die Bedeutung für N | N0 = Tumor erfasst keine Lymphknoten N1 = Tumor erfasst ein bis drei benachbarte Lymphknoten N2 = Tumor erfasst vier oder mehr benachbarte Lymphknoten |
| Die Bedeutung für M | M0 = kein klinischer Nachweis von Fernmetastasen M1 = Fernmetastasen nachweisbar |
Ein Karzinom im Frühstadium ohne Lymphknoten- und Fernmetastasierung würde damit zum Beispiel als T1N0M0 bezeichnet.
UICC-Klassifikation bei Darmkrebs
Die UICC-Stadien ergeben sich aus der TNM-Klassifikation. UICC steht für Union Internationale contre le Cancer, die Internationale Vereinigung gegen Krebs.
| Stadium | Bedeutung |
|---|---|
| UICC I |
|
| UICC II |
Je nachdem, wie weit der Tumor sich durch die Darmwand erstreckt, ergeben sich die Unterstadien
|
| UICC III |
Es ergeben sich außerdem die Unterstadien
|
| UICC IV |
Es ergeben sich außerdem die Unterstadien
|
Grading bei Darmkrebs
Nach der Biopsie untersucht der Pathologe bei Darmkrebs, wie ähnlich die entnommenen Tumorzellen den gesunden Schleimhautzellen des Darms sind. Je nach Ähnlichkeit werden die Zellen dann eingeteilt in differenziert bis undifferenziert. Diese Einteilung wird Grading genannt und gibt an, wie aggressiv der Tumor voraussichtlich wächst.
| Grad | Ähnlichkeit der Zellen | Bezeichnung | Bedeutung |
|---|---|---|---|
| G1 | groß | differenziert | wenig aggressiv |
| G2 | gering | mäßig differenziert | aggressiver |
| G3 | kaum | schlecht differenziert | aggressiv |
| G4 | keine | undifferenziert | hoch aggressiv |
Therapie von Darmkrebs
Die Behandlung von Darmkrebs soll die Erkrankung dauerhaft heilen oder den Tumor zumindest in Schach halten. Wenn Darmkrebs nicht behandelt wird, breitet er sich aus, streut im Körper Tochtergeschwülste und führt früher oder später zum Tod.
Jede Darmkrebs-Behandlung soll den Tumor – und wenn Tochtergeschwülste vorliegen, möglichst auch diese – vollständig entfernen oder vernichten, sodass der Betroffene dauerhaft geheilt ist. Eine solche Behandlung heißt kurative Therapie. Lässt sich dieses Ziel nicht erreichen, versucht man, den Tumor möglichst lange zu kontrollieren und gleichzeitig die Lebensqualität zu erhalten.
Die Behandlung von Dickdarmkrebs
Die Operation von Dickdarmkrebs
Bei der Operation bei Darmkrebs werden der Tumor und die ihn umgebenden Lymphknoten möglichst vollständig entfernt. Wenn das gelingt, sind die Heilungsaussichten sehr günstig.
Dickdarmkrebs wächst vorwiegend kreisförmig (zirkulär), und Tochtergeschwülste entstehen in der Regel in den benachbarten (regionären) Lymphknoten. Je nach Lage des Tumors müssen daher unterschiedliche Anteile des Darms entfernt werden.
Dickdarmkrebs wird in der Regel über einen Bauchschnitt (offen chirurgisch) operiert. Unter entsprechenden Voraussetzungen kann der Tumor auch mit der sogenannten Schlüssellochtechnik entfernt werden. Die Ergebnisse dieser minimalinvasiven Operationstechnik sind denen der offenen Technik vergleichbar.
Wenn der Tumor bereits zu einem Darmverschluss geführt hat, stellt die Operation die Darmpassage wieder her: Die quälenden Schmerzen und andere Symptome eines Darmverschlusses lassen nach.
In den meisten Fällen können Tumoren des Dickdarms so entfernt werden, dass der normale Darmausgang beibehalten werden kann. In bestimmten kritischen Situationen, zum Beispiel bei akutem Darmverschluss oder sehr schlechtem Allgemeinzustand des Patienten, kann es allerdings notwendig sein, dass der Chirurg vorübergehend einen künstlichen Darmausgang (Anus praeter, Stoma) anlegt. Sobald der Gesundheitszustand des Patienten es gestattet, verlagert der Chirurg den künstlichen Ausgang in einer weiteren Operation wieder zurück. Ausführliche Informationen hierzu finden Sie in der Broschüre „Stomarückverlagerung nach Darmkrebs – und alles ist wieder wie vorher?” der Vereinigung für Stomaträger und Menschen mit Darmkrebs sowie deren Angehörige, Deutsche ILCO e.V.
Der Austausch mit anderen Betroffenen, die sich zum Beispiel in der Selbsthilfeorganisation Deutsche ILCO zusammengeschlossen haben, kann darüber hinaus helfen, mit der Situation besser zurechtzukommen.
Hinweis: Die Operation bei Darmkrebs bietet echte Heilungschancen. Diese sind beim Dickdarm- und Mastdarmkrebs besonders günstig, wenn im Frühstadium operiert wird, und betragen dann bis zu 90 Prozent.
Chemotherapie
Um mit einer Chemotherapie Darmkrebs zu behandeln, kann diese ergänzend nach (adjuvant) oder vor einer Operation (neoadjuvant) durchgeführt werden. Im fortgeschrittenen Stadium kann Darmkrebs durch eine Operation vielleicht nicht mehr geheilt werden. Außerdem können nach der Operation manchmal erneut Tumorabsiedelungen festgestellt werden. In diesen Fällen kann eine Chemotherapie die Lebensqualität verbessern und die Lebenserwartung erhöhen.
Auch eine Kombination von Bestrahlung und Chemotherapie ist möglich (Radiochemotherapie). Wenn eine Operation durchgeführt wurde, ist außerdem deren Erfolg maßgeblich für die weitere Behandlungsplanung.
Auch bei Betroffenen, bei denen der Tumor in der Operation ganz entfernt werden kann, spielen die Strahlen- und Chemotherapie eine Rolle.
Chemotherapie vor der Operation
Beim Mastdarmtumor wird ab einer bestimmten Tumorgröße vor der Operation (präoperativ, neoadjuvant) eine Radiochemotherapie empfohlen. Bei Dickdarmtumoren ist in seltenen Fällen vor einer Operation ebenfalls eine Chemotherapie sinnvoll, wenn davon auszugehen ist, dass danach der Tumor und seine Absiedlungen operierbar werden.
Chemotherapie nach der Operation
Nach der Operation ist immer dann eine Weiterbehandlung mit einer Chemotherapie notwendig, wenn das Risiko hoch ist, dass noch kleinste unmessbare Tumorabsiedlungen im Körper verblieben sind, obwohl die Geschwulst durch die Operation komplett entfernt wurde. Dickdarmtumoren werden dann mit einer Chemotherapie weiterbehandelt. Wie stark die Behandlung ausfallen kann, muss dem allgemeinen Gesundheitszustand des Betroffenen angepasst werden. Beim Mastdarmtumor wird je nach Situation eine kombinierte Radiochemotherapie empfohlen oder eine alleinige Chemotherapie, wenn größere Tumoren vollständig entfernt werden konnten.
Bei der Chemotherapie bei Darmkrebs werden verschiedene Substanzen (zum Beispiel 5-Fluorouracil, Folinsäure, Irinotecan, Oxaliplatin, Capecitabine, TAS102) einzeln oder kombiniert eingesetzt. Seit einigen Jahren spielen auch Antikörper (Bevacizumab, Cetuximab, Panitumumab) eine wichtige Rolle in der Behandlung des Dickdarmkrebses. Sie werden allein oder kombiniert mit der Chemotherapie verabreicht.
Die unterstützende Chemotherapie dauert ein halbes Jahr. Im fortgeschrittenen Stadium hängen Dauer sowie Dosierung und Reihenfolge der Chemotherapeutika davon ab, wie der Tumor auf die Zellgifte anspricht.
Die Behandlung von Mastdarmkrebs
Die Operation
Mithilfe modernster Techniken für eine Operation ist auch bei Krebs des Mastdarms / Enddarms ist es in der Mehrzahl der Fälle möglich, den natürlichen Darmausgang zu erhalten (kontinenzerhaltende Operation, anteriore Rektumresektion).
Sitzt der Tumor im mittleren und unteren Drittel des Mastdarms (Rektumkarzinom), muss das gesamte Hüllgewebe um den Mastdarm (Mesorektum) entfernt werden. Dieses Gewebe enthält viele Lymphknoten und Lymphabflussbahnen. Wird es entfernt, verringert sich das Risiko, dass in diesem Bereich erneut eine bösartige Geschwulst entsteht (lokales Tumorrezidiv). Bei Tumoren des oberen Mastdarms entfernt der Chirurg nur einen Teil des Hüllgewebes, da der untere Bereich in der Regel nicht befallen ist. Bei bestimmten Formen eines frühen (T1-) Tumors des Mastdarms kann der Chirurg den Tumor mit Hilfe eines speziellen Operationsendoskops durch den Darmausgang abtragen.
Für die Lebensqualität der Betroffenen nach dem Eingriff ist es besonders wichtig, während der Operation die sogenannten autonomen Beckennerven zu schonen. Sie regeln die Blasen- und Sexualfunktion. Werden diese Nerven verletzt, kann das dazu führen, dass sie den Urin nicht mehr halten können (Inkontinenz). Bei Männern kann es Probleme mit der Erektion und dem Samenerguss verursachen, bei Frauen Gefühlsstörungen und Scheidentrockenheit.
Künstlicher Darmausgang
Liegt der Tumor so nah am Darmausgang, dass bei einer Operation von Darmkrebs auch der Schließmuskel entfernt werden muss, um eine radikale, das heißt komplette Tumorentfernung sicherzustellen, muss der gesamte Enddarm wegoperiert und ein bleibender künstlicher Darmausgang (Anus praeter oder Stoma) angelegt werden. Der Operateur führt dazu den oberen Darmteil durch ein kleines Loch in der Bauchdecke nach außen und näht ihn an der Bauchhaut fest. Der Stuhl gelangt über diesen Ausgang nach außen und in einen kleinen Folienbeutel, der um das Stoma auf den Bauch geklebt wird.
In einigen Fällen kann eine Kombination aus Chemotherapie und Bestrahlung (Radiochemotherapie) vor der Operation tiefsitzende Tumoren in der Nähe des Schließmuskels so weit zurückbilden, dass der Chirurg den Schließmuskel nicht entfernen muss. Dies muss jedoch im Einzelfall beurteilt werden. Es kann daher sein, dass Ihnen Ihr Arzt in dieser Situation zunächst eine solche Kombination aus Chemotherapie und Strahlentherapie vor der Operation empfiehlt. Auch wenn diese Behandlung anschlägt, so legt der Chirurg trotzdem meist vorübergehend einen künstlichen Darmausgang (sogenanntes Entlastungsstoma) an. Auf diese Weise soll die innere Darmnaht Zeit haben, in Ruhe zu heilen. Das Stoma kann später zurückverlagert werden, sodass der Darm im Idealfall wieder auf normalem Weg entleert werden kann. Ausführliche Informationen hierzu finden Sie in der Broschüre „Stomarückverlagerung nach Darmkrebs – und alles ist wieder wie vorher?” der Vereinigung für Stomaträger und Menschen mit Darmkrebs sowie deren Angehörige, Deutsche ILCO e. V.
Sich auf einen solchen künstlichen Darmausgang umstellen zu müssen, ist für Betroffene eine neue und zunächst meist belastende Situation, auch wenn die heutigen Operationstechniken und medizinischen Hilfsmittel die Situation verbessern können. Geruchsbelästigungen oder Reizungen der Bauchhaut treten nur noch selten auf. Viele Krankenhäuser haben speziell ausgebildete Stomatherapeuten, die den Betroffenen bereits unmittelbar nach der Operation die entsprechenden Kenntnisse sachkundig vermitteln kann.
Die Strahlentherapie (Radiotherapie)
Ziel einer Strahlentherapie bei Darmkrebs ist es, Tumorzellen abzutöten und den Betroffenen zu heilen. Dabei kann der Tumor entweder vor der Operation (präoperativ) oder auch nach dem chirurgischen Eingriff (postoperativ) bestrahlt werden. In einigen Fällen kann es ausreichend sein, Metastasen nur mit der Strahlentherapie zu behandeln. Tumoren des Mastdarms, die bereits die Darmwand durchbrochen oder Lymphknotenmetastasen gesetzt haben, werden entweder nur bestrahlt oder vor der Operation mit einer kombinierten Radiochemotherapie behandelt.
Da der Darm besonders strahlenempfindlich ist, muss die Bestrahlungsplanung sehr sorgfältig erfolgen, um die Tumorregion so genau wie möglich zu erfassen und gleichzeitig das umgebende gesunde Gewebe – hauptsächlich Darm und Blase – zu schonen.
Wie wird bei Darmkrebs bestrahlt?
- In der Regel an fünf Tagen in der Woche (montags bis freitags).
- Die exakte Lagerung des Patienten und die Bestrahlung selbst dauern normalerweise insgesamt etwa zehn Minuten.
- Die gesamte Bestrahlungsserie nimmt fünf bis sechs Wochen in Anspruch.
- Wird die Strahlentherapie mit einer Chemotherapie kombiniert, kann diese vor, während oder auch nach der Strahlentherapie stattfinden. Ihr Arzt wird dies mit Ihnen besprechen.
Das Bestrahlungsfeld umfasst nicht nur die Tumorregion selbst, sondern auch das Lymphabflussgebiet. Es muss deshalb das gesamte kleine Becken bestrahlt werden. Bei tiefsitzenden Tumoren und nach operativer Eröffnung des Darms muss zusätzlich die Darmregion in das Bestrahlungsfeld eingeschlossen werden. Die Bestrahlung erfolgt über mehrere (mindestens drei oder vier) Felder, deren Einstrahlrichtung vom Computer berechnet wurde. Die Bestrahlungsfelder können aus verschiedenen Winkeln angesetzt werden, die Dosis konzentriert sich jedoch in dem vorgesehenen Bereich. Dass auch genau das vorgesehene Gebiet bestrahlt wird, lässt sich mit modernen Linearbeschleunigern effektiv und schnell während der einzelnen Sitzungen kontrollieren und anpassen.
Mitunter liegt der Betroffene bei der Bestrahlung auf einem sogenannten Lochbrett. Dies ist eine zirka zehn Zentimeter dicke Platte aus Styropor mit einem Loch in der Mitte. Legt man sich bäuchlings auf dieses Brett, kann der Bauch einschließlich Darmschlingen in dieses Loch fallen und so aus dem Bestrahlungsfeld herausgehalten werden. Diese Lagerungstechnik kommt häufiger bei beleibteren Patienten zum Einsatz.
Mit welchen Nebenwirkungen müssen Sie bei einer Strahlentherapie bei Darmkrebs rechnen?
Neben den allgemeinen Nebenwirkungen einer Strahlentherapie gibt es ein paar Nebenwirkungen, die vor allem bei der Behandlung von Darmkrebs auftreten können.
Ist die Darmschleimhaut durch die Bestrahlung entzündet, kann dies zu Durchfall, vermehrtem Stuhldrang oder Blähungen führen. Sehr selten verkleben durch die Strahlenbehandlung Darmschlingen oder es entstehen Geschwüre, die erneut operiert werden müssten. Noch seltener bilden sich Fisteln. Das Risiko der genannten Nebenwirkungen liegt bei modernen Bestrahlungstechniken unter fünf Prozent.
Je nachdem, ob die Geschlechtsorgane oder zuführende Nerven im Strahlenbereich liegen, können bei Männern Zeugungsfähigkeit und Potenz beeinträchtigt sein.
Bei Frauen im geschlechtsreifen Alter kann die Bestrahlung die Scheidenschleimhaut reizen und so zu Scheidentrockenheit führen. Sie kann außerdem die Funktion der Eierstöcke beeinträchtigen. In diesem Fall kann ein Ersatz der ausfallenden Hormone durch spezielle Präparate der Antibabypille sinnvoll sein, um zu vermeiden, dass die Wechseljahre vorzeitig eintreten. In Einzelfällen kann es sinnvoll sein, vor der Bestrahlung die Eierstöcke zu verlagern. Allerdings ist hierfür eine Operation notwendig, deren Vor- und Nachteile gründlich gegeneinander abgewogen und mit der Frau individuell abgesprochen werden müssen.
Die Behandlung von Tochtergeschwülsten (Metastasen)
Bei Darmkrebs auftretende Metastasen werden mit Operation, Chemotherapie und bei Bedarf auch Strahlentherapie und lokalen Verfahren behandelt (multimodales Konzept).
Bei manchen Betroffenen findet bei Darmkrebs eine Tumorabsiedlung in die Leber statt. Können diese Lebermetastasen nicht operiert werden, gelingt es in einigen Fällen, sie durch eine Chemotherapie so zu verkleinern, dass eine Operation doch noch möglich wird.
Bei Metastasen der Leber und der Lunge sollte ein in diesem Bereich erfahrener Chirurg in die Therapieplanung einbezogen werden. Dabei geht es zum einen darum, diese Herde vollständig zu entfernen, und zum anderen, ausreichend funktionsfähiges Leber- und Lungengewebe zu erhalten.
Neue Behandlungsverfahren vernichten Lebermetastasen durch Hitze mithilfe von örtlich angewendeten Hitzesonden (Thermoablation oder Radiofrequenz- bzw. Mikrowellenablation). Inwieweit diese Verfahren für Sie in Betracht kommen, muss im Einzelfall genau abgewogen werden.
Werden Lebermetastasen vollständig entfernt, verbessern sich die Heilungschancen des Betroffenen mit Darmkrebs deutlich.
Weitere Behandlungsmöglichkeiten bei Darmkrebs
Neben den schulmedizinischen Methoden werden bei Darmkrebs auch komplementäre und alternative Behandlungsmethoden angeboten. Worin sich diese unterscheiden und auf was Sie dabei achten sollen, erfahren Sie im Artikel „Unkonventionelle Behandlungsmöglichkeiten”.
Rehabilitation und Nachsorge
Rehabilitation und Nachsorge sind wesentliche Bestandteile der onkologischen Versorgung nach Darmkrebs. Nach der Akutversorgung im Krankenhaus sind Rehabilitationskliniken, Fach- und Hausarzt wichtig für die weitere Betreuung und Begleitung. Viele Betroffene wenden sich zusätzlich auch an eine Selbsthilfegruppe.
Rehabilitation
Nach Abschluss der ersten Behandlungsphase – also nach Operation und / oder medikamentöse Therapie und / oder Strahlentherapie – beginnt bei Darmkrebs mit der Rehabilitation die nächste Phase. Diese kann sich als Anschlussrehabilitation (AR) / Anschlussheilbehandlung (AHB) direkt oder zeitnah an den Krankenhausaufenthalt anschließen.
Für die Rehabilitation wird eine fachspezifische Klinik dringend empfohlen. Für Menschen mit Darmkrebs ist – je nach erfolgter Behandlung – zum Beispiel eine Klinik sinnvoll, in der die Betroffenen den Umgang mit dem Stoma lernen können oder in der eine Kontinenztherapie und Beckenbodentraining angeboten werden.
Ausführliche Informationen erhalten Sie im Text „Rehabilitation”.
Rehabilitationssport
Wenn Sie Rehabilitationssport betreiben wollen, sollten Darmkrebspatienten bedenken, dass ihnen aufgrund des Darmkrebses bei der Operation ein Teil des Darms entfernt wurde. Manchmal muss auch ein künstlicher Darmausgang in der Bauchdecke angelegt werden. Dann sind bei Bewegung und Sport einige Vorsichtsmaßnahmen wichtig.
Eine Operation beeinflusst immer die Art und Weise, wie Sie danach Sport treiben können – umso mehr, wenn ein Organ ganz oder teilweise entfernt wurde. Heben Sie nach einer großen Bauchoperation keine schweren Gewichte und verzichten Sie auf intensive körperliche Belastungen. Dazu gehört zum Beispiel auch schwere Gartenarbeit.
Ist die Operationsnarbe erst einmal vollständig abgeheilt, ist gegen ein gezieltes Training nichts einzuwenden. Betroffene, die kein Stoma haben, können (fast) alle Übungsformen machen.
Besprechen Sie mit Ihrem Arzt, ob Sie Rehabilitationssport betreiben können. Dann kann er diesen verordnen.
Wichtig: Jeder Krebsbetroffene hat das Anrecht auf Rehabilitationssport.
Nachsorge
Ziel der Nachsorge ist es, rechtzeitig bei Darmkrebs erkennen zu können, wenn es zu einem Rückfall der Erkrankung kommt (Tumorrezidiv) oder Begleit- oder Folgeerkrankungen auftreten. Außerdem ist Aufgabe der Nachsorge, Ihnen bei Ihren körperlichen, seelischen und sozialen Problemen zu helfen. Dazu gehört auch, dass Folgen oder Behinderungen, die durch die Krankheit beziehungsweise Therapie entstanden sind (zum Beispiel Probleme mit dem Stoma, Verwachsungen nach der OP, Stuhlinkontinenz), so weit wie möglich behoben werden und Sie – wenn Sie es wünschen – gegebenenfalls wieder berufstätig sein können.
Ausführliche Informationen erhalten Sie im Text „Nachsorge”.
Selbsthilfegruppen
Die meisten Krebskranken trifft die Diagnose völlig überraschend. Die Behandlung und alles, was sich daran anschließt, die Befürchtung, dass das Leben früher als erwartet zu Ende sein könnte, die praktischen, alltäglichen Folgen der Krankheit – all das sind neue, unbekannte Probleme.
Für viele ist dann der Kontakt zu anderen Betroffenen, die sie zum Beispiel in einer Selbsthilfegruppe finden, eine große Hilfe. Denn sie kennen die Probleme aus eigener Erfahrung und können Ihnen mit Rat und Tat helfen.
Die Deutsche ILCO e.V. ist die Selbsthilfevereinigung für Stomaträger und Menschen mit Darmkrebs sowie deren Angehörigen. Sie hat sich zum Ziel gesetzt, alle Betroffene in Deutschland zu unterstützen, damit sie auch mit dem Stoma und mit einer Darmkrebserkrankung selbstbestimmt und selbständig handeln können. Darüber hinaus setzt sie sich für eine hochwertige, qualitätsgesicherte, professionelle Versorgung ein ohne unzumutbare finanzielle Belastungen für die Betroffenen.
Die Angebote der Deutschen ILCO e.V.
- Gespräche mit Gleichbetroffenen über das Leben mit der Erkrankung (telefonisch, bei Besuchen durch ILCO-Mitglieder vor und nach der Operation im Krankenhaus und zu Hause, bei Gruppentreffen)
- Information bei Veranstaltungen
- Information in Schriften, Publikationen und in der vierteljährlich erscheinenden Mitgliedezeitschrift ILCO-PRAXIS
- Vermittlung zur Fachberatung
- Interessenvertretung z.B. bei Krankenkassen, Versorgungsämtern, in der Gesundheits- und Sozialpolitik
Deutsche ILCO e.V.
Vereinigung für Stomaträger und Menschen mit Darmkrebs
Telefon: 02 28 / 33 88 9 - 450
Telefax: 02 28 / 33 88 9 - 475
E-Mail: info@ilco.de
Internet: www.ilco.de
Weitere Informationen
Letzte Aktualisierung
- Wissenschaftliche Überarbeitung Januar 2020
- Aktualisierung der Fallzahlen Februar 2024
Text und Redaktion
- Dr. Désirée Maßberg, Stiftung Deutsche Krebshilfe
- Sandra von dem Hagen, Stiftung Deutsche Krebshilfe
- Isabell-Annett Beckmann, Stiftung Deutsche Krebshilfe
Medizinische Beratung
Prof. Dr. med. Th. Seufferlein
Ärztlicher Direktor
Klinik für Innere Medizin I
Universitätsklinikum Ulm
Albert-Einstein-Allee 23
89081 Ulm
Prof. Dr. med. R. Fietkau
Direktor der Strahlenklinik
Universitätsklinikum Erlangen
Universitätsstr. 27
91054 Erlangen
Quellen
Zur Erstellung dieser Broschüre wurden die nachstehend aufgeführten Informationsquellen herangezogen:
- S3-Leitlinie „Kolorektales Karzinom”, AWMF Registernummer: 021-007 OL, Januar 2019
- Krebs in Deutschland für 2019/2020. 14. Ausgabe. Robert Koch-Institut und die Gesellschaft der epidemiologischen Krebsregister in Deutschland e.V. (Hrsg),Berlin, 2023
- Berufliche Rehabilitation: Ihre neue Chance. Deutsche Rentenversicherung Bund, 13. Auflage (4/2018)
- Mit Rehabilitation wieder fit für den Job. Deutsche Rentenversicherung Bund, 12. Auflage (8/2017)
- Klinische Studien. Stiftung Deutsche Krebshilfe, 2017
- Krebswörterbuch. Stiftung Deutsche Krebshilfe, 2017
Benötigen Sie Hilfe?
Das INFONETZ KREBS steht Betroffenen nach einer Krebsdiagnose bei! Eine persönliche, kostenfreie Krebsberatung erhalten Sie montags bis freitags von 8 bis 17 Uhr unter der Telefonnummer 0800 / 80 70 88 77 oder per E-Mail: krebshilfe@infonetz-krebs.de.





