LUNGENKREBS
Jährlich erkranken in der Bundesrepublik Deutschland nach Schätzungen des Robert Koch-Instituts Berlin etwa 59.700 Menschen neu an Lungenkrebs, davon etwa 34.700 Männer und 25.000 Frauen. Das Bronchialkarzinom ist damit nach Prostatakrebs bei Männern und Brustkrebs bei Frauen die zweithäufigste Krebsart.
Lungenkrebs – Was sind die Ursachen?
Auf der Suche nach den Ursachen für Lungenkrebs konnten in wissenschaftlichen Untersuchungen einige Faktoren nachgewiesen werden, die das Erkrankungsrisiko für ein Bronchialkarzinom erhöhen. Dazu gehören das Rauchen und das Lebensalter.
Jedes Jahr erkranken in Deutschland etwa 84,1 von 100.000 Männern und etwa 59 von 100.000 Frauen an Lungenkrebs. Insgesamt erhalten 59.700 Menschen pro Jahr die Diagnose Lungenkarzinom. Damit ist das Bronchialkarzinom bei Männern und Frauen jeweils die zweithäufigste Krebsart. Das mittlere Erkrankungsalter bei Lungenkrebs liegt für Männer bei 70, für Frauen bei 69 Jahren.
Aufbau und Funktion der Lunge
Der menschliche Körper muss fortlaufend mit Sauerstoff versorgt werden. Diese lebenswichtige Aufgabe übernimmt die Lunge. Wie funktioniert dieses Organ? Wie ist es aufgebaut?
Kein Mensch kann ohne Lunge leben, denn sie sorgt dafür, dass dauernd Sauerstoff und Kohlendioxid zwischen Blut und Außenwelt ausgetauscht werden. Die Lunge besteht aus dem rechten und dem linken Lungenflügel, die sich wiederum in kleinere Abschnitte, die Lungenlappen, unterteilen. Der rechte Lungenflügel hat drei, der linke zwei Lungenlappen.
Die Lunge liegt zusammen mit dem Herzen und den großen Blutgefäßen im Brustkorb.
Wenn Sie einatmen, strömt die Luft durch Nase, Rachen und Kehlkopf in die Luftröhre, ein zirka zehn bis zwölf Zentimeter langes „Rohr“, das sich im weiteren Verlauf in zwei „Äste“ (Hauptbronchien) aufteilt. Jeder Ast versorgt einen Lungenflügel und teilt sich wie die Zweige eines Baumes immer weiter auf. Dadurch entstehen die Lungensegmente. Innerhalb der Segmente verzweigen sich die Bronchien weiter, bis sie dann in kleine Lungenbläschen (Alveolen) münden.
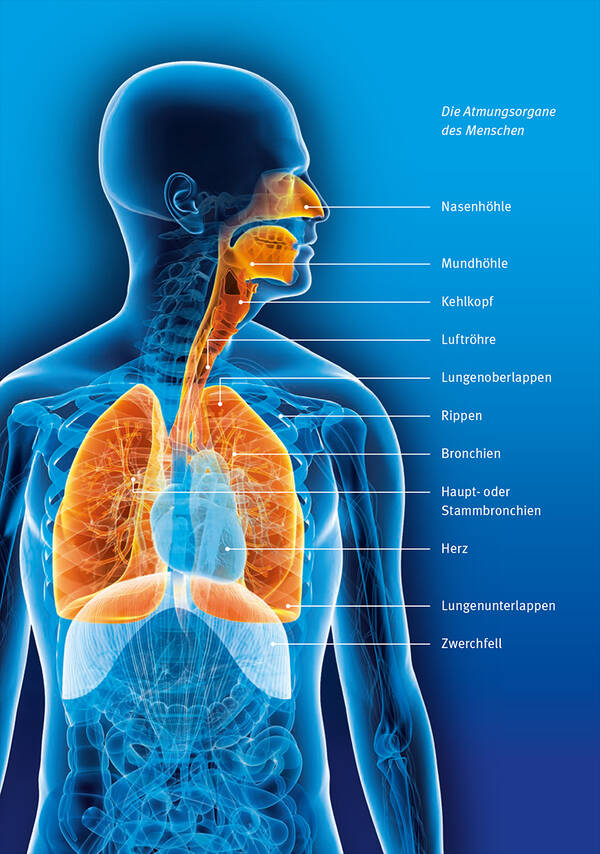
In diesen kleinen Bläschen findet der lebenswichtige Gasaustausch statt: Das Blut nimmt den Sauerstoff, der in der eingeatmeten Luft enthalten ist, auf und gibt dafür Kohlendioxid ab, das anschließend mit der Luft ausgeatmet wird.
Damit der Körper mit genügend Sauerstoff versorgt ist, braucht ein Erwachsener in Ruhe zirka 12 bis 15 Atemzüge pro Minute. Bei jedem Atemzug atmet er etwa einen halben Liter Luft ein. Strengt ein Mensch sich an – zum Beispiel beim Sport –, atmet er schneller und auch tiefer ein, nimmt also mehr Sauerstoff auf. Die körperliche Leistungsfähigkeit hängt von der Lungenfunktion ab. Kann die Lunge nicht mehr genügend Sauerstoff liefern, empfindet der Betreffende Luftnot.
Verschiedene Atemtests können überprüfen, wie gut die Lunge funktioniert und was sie bei Anstrengung noch leisten kann. Vor einer Operation kann der Arzt so zum Beispiel feststellen, ob er Teile der Lunge, die von Krebs befallen sind, überhaupt entfernen kann.
Wie groß die Reserveleistung der Lunge ist, hängt von zahlreichen Faktoren ab: zum Beispiel davon, wie körperlich fit ein Mensch ist oder welche Lebensgewohnheiten er hat. Besonders nachteilig kann sich dabei das Rauchen auswirken: Denn Tabakrauch kann nicht nur Lungenkrebs verursachen, er kann auch die Lungenfunktion ganz erheblich einschränken.
Ist ein Mensch an Lungenkrebs erkrankt und hat er zusätzlich noch eine eingeschränkte Lungenfunktion, besteht die Gefahr, dass der Arzt ihn nicht operieren kann, weil nach dem Eingriff nicht mehr genügend Lungenleistung vorhanden wäre.
Risikofaktoren für Lungenkrebs
Krebs ist der Überbegriff für bösartige Neubildungen beziehungsweise Tumoren, die aus veränderten Zellverbänden entstehen. Diese Veränderung ist der entscheidende Schritt von einer normalen Zelle zu einer bösartigen Tumorzelle. Sie vermehrt sich dann ungehindert, bis schließlich viele Millionen Zellen eine Geschwulst bilden. Schreitet die Erkrankung weiter fort, können Tumorzellen dann auch in benachbarte Gewebe und Organe wandern und dort Tochtergeschwülste (Metastasen) bilden.
Es gibt verschiedene Faktoren, die das Risiko, an Lungenkrebs zu erkranken, erhöhen. Dazu gehört auch der individuelle Lebensstil und allen voran das Rauchen. Andere Faktoren spielen demgegenüber nur eine untergeordnete Rolle.
Risikofaktor Rauchen
Etwa 85 Prozent aller Menschen, die an Lungenkrebs sterben, sind Raucher. Übrigens ist Tabakrauch auch für andere Krebserkrankungen verantwortlich, zum Beispiel der Bauchspeicheldrüse, der Blase und der Nieren. Etwa zehn Prozent aller Leukämien bei Erwachsenen werden mit dem Rauchen in Zusammenhang gebracht. Für Gebärmutterhalskrebs ist es ebenfalls ein Risikofaktor.
Das Inhalieren von Tabakrauch schädigt im Übrigen nicht nur die Lunge, sondern auch andere Organe: 80 bis 90 Prozent der chronischen Atemwegserkrankungen und 25 bis 45 Prozent aller Erkrankungen der Herzkranzgefäße hängen damit zusammen. Leiden Krebsbetroffene zusätzlich an solchen Krankheiten, schränkt dies die Möglichkeiten, den Lungenkrebs zu behandeln, stark ein. Der Körper ist dann zu sehr geschwächt und geschädigt.
Wie sehr Rauchen das Risiko, an Lungenkrebs zu erkranken, beeinflusst, hängt von verschiedenen Faktoren ab, wie die folgende Tabelle zeigt.
| Das Risiko nimmt zu |
|
|---|---|
| Das Risiko nimmt ab |
|
Hinweis: Das geringste Risiko für Lungenkrebs haben Menschen, die nie geraucht haben.
Experten prüfen zurzeit, ob Menschen, die ein höheres Risiko haben, an Lungenkrebs zu erkranken, eine Reihenuntersuchung (Screening) angeboten werden kann. Eine Computertomographie könnte dann zum Beispiel bei Rauchern helfen, bösartige Veränderungen in der Lunge früher zu erkennen.
Erstaunlich ist, dass manche Menschen jahrzehntelang rauchen und trotzdem bei guter Gesundheit alt werden. Dafür könnten zusätzliche, bisher nur teilweise bekannte erbliche Faktoren verantwortlich sein. Die etwa 50 Stoffe im Tabakrauch, die eindeutig als krebserzeugend identifiziert werden konnten, baut der Körper nach dem Einatmen unterschiedlich auf und ab. Vielleicht kann das erklären, warum viele Raucher an Krebs erkranken und vorzeitig sterben, einige andere aber, die genauso viel rauchen, ein normales Lebensalter erreichen. Wissenschaftler arbeiten intensiv daran, diese Vorgänge zu untersuchen und aufzuklären.
Seit einigen Jahren ist bekannt, dass Jugendliche auf die krebserregenden Bestandteile des Tabakrauchs empfindlicher reagieren als Erwachsene. Der junge Organismus kann diese Gifte offensichtlich schlechter abbauen. Außerdem reagieren Frauen empfindlicher auf die Schadstoffe als Männer.
Wichtig: Daher sind junge Mädchen, die rauchen, besonders gefährdet, an einem Bronchialkarzinom zu erkranken.
Auch Zigarren- und Pfeifenrauchen erhöhen das Risiko für Lungenkrebs. Allerdings werden Zigarren und Pfeifen in geringeren Mengen geraucht. Daher ist dieses Risiko insgesamt geringer.
Tipp: Zusammenfassend lässt sich sagen: Wenn Sie rauchen, hören Sie auf – je eher, desto besser. Sie verringern Ihr persönliches Risiko für Lungenkrebs damit.
Wenn Sie es allein nicht schaffen, holen Sie sich professionelle Hilfe, zum Beispiel bei einer telefonischen Beratung.
BZgA-Telefonberatung zur Rauchentwöhnung
(Bundeszentrale für gesundheitliche Aufklärung)
Telefon: 0 800 / 8 31 31 31 (Mo bis Do 10 – 22 Uhr, Fr bis So 10 – 18 Uhr, kostenfrei aus dem deutschen Festnetz)
Hier können Sie auch Adressen von speziell ausgebildeten Kursleitern erhalten, die in der Nähe Ihres Wohnorts Tabakentwöhnungskurse anbieten. Leider sind diese Experten nicht flächendeckend zu finden, so dass es außerhalb größerer Städte schwierig sein kann, persönliche Hilfe von ihnen zu bekommen.
Risikofaktor für Lungenkrebs: Passivrauchen
Vielleicht denken Sie jetzt: Jeder ist für seine Gesundheit selbst verantwortlich. Das stimmt zwar grundsätzlich – aber wer raucht, qualmt auch seine Umwelt ein und zwingt Nichtraucher, mitzurauchen. Über 80 Prozent der Nichtraucher sind täglich Tabakrauch ausgesetzt und werden damit zu Passivrauchern. Auch wenn sie weniger von den schädlichen Stoffen einatmen, kann der Rauch sie trotzdem gefährden. Wissenschaftler haben errechnet, dass in Deutschland pro Jahr etwa 300 Menschen an Lungenkrebs sterben, weil sie passiv mitrauchen mussten.
Berufsbedingte Risiken für Lungenkrebs
Eine ganze Reihe von Schadstoffen, die zu Lungenkrebs führen können, tritt im beruflichen Umfeld auf. Dann liegt die Vermutung nahe, dass Ihr Bronchialkarzinom mit Ihrem Beruf zusammenhängt.
In diesem Fall kann es sein, dass das Lungenkarzinom als Berufskrankheit anerkannt wird. Dies wiederum ist wichtig für Rehabilitationsmaßnahmen oder finanzielle Entschädigungen.
Wissenschaftliche Untersuchungen haben Zusammenhänge zwischen bestimmten Berufen oder Arbeitsplätzen und Krankheiten überprüft. Davon ausgehend hat der Verordnungsgeber verschiedene Erkrankungen als Berufskrankheit eingestuft. Es ließ sich nämlich nachweisen, dass die Krankheiten durch „... besondere Einwirkungen verursacht sind, denen bestimmte Personengruppen durch ihre versicherte Tätigkeit in erheblich höherem Grade als die übrige Bevölkerung ausgesetzt sind …“ (Siebtes Buch Sozialgesetzbuch – Gesetzliche Unfallversicherung, § 9 Berufskrankheiten SGB VII).
Lungenkrebs zählt zu den häufigsten Berufskrankheiten (BK). Daher ist es besonders wichtig, die Betroffenen ausführlich nach ihrer Tätigkeit zu fragen (Berufsanamnese).
Die Verursachung von Lungenkrebs durch berufliche Arbeitsbedingungen wird in der Anlage („BK-Liste“) der Berufskrankheitenverordnung (BKV) beziehungsweise in den dazugehörigen amtlichen Merkblättern dokumentiert.
| Chemische Einwirkungen |
|
|---|---|
| Lösemittel, Pestizide und sonstige chemische Stoffe |
|
| Physikalische Einwirkungen |
|
| Anorganische Stäube |
|
Diese amtlichen Merkblätter beschreiben ausführlich Vorkommen und Gefahrenquellen, Aufnahme und Wirkungsweise, Krankheitsbilder und Diagnose und geben Hinweise für die ärztliche Beurteilung der Erkrankung.
Da Lungenkrebs als Berufskrankheit ein „entschädigungspflichtiger Versicherungsfall“ ist, sind sowohl (Betriebs-)Ärzte als auch Unternehmer gesetzlich verpflichtet, die Erkrankung anzuzeigen (Sozialgesetzbuch VII).
Umwelt und erbliche Einflüsse als Risikofaktoren für Lungenkrebs
Auch andere Ursachen können dazu führen, dass Lungenkrebs entsteht. Hierzu gehören Umwelteinflüsse und eine erbliche (genetische) Veranlagung. Allerdings spielen sie eine deutlich geringere Rolle bei der Entstehung eines Bronchialkarzinoms.
Wichtig: Wenn Sie rauchen und zusätzlich einem der anderen Risiken ausgesetzt sind, erhöht sich Ihr Risiko, an Lungenkrebs zu erkranken.
Lungenkrebs: Symptome
Zu Beginn sind bei Lungenkrebs die Symptome so allgemein und uncharakteristisch, dass sie auch eine ganz andere Ursache haben können. Deshalb ist es wichtig, dass Sie bei bestimmten Symptomen frühzeitig zu Ihrem Arzt gehen. Er kann untersuchen, woran es liegt – und die nächsten Schritte einleiten.
Wie bei vielen Krebsarten sind die Lungenkrebs-Symptome anfangs häufig uncharakteristisch und können auch eine völlig andere Ursache haben.
Gehen Sie bei diesen Anzeichen für ein Bronchialkarzinom zu Ihrem Arzt
- Husten, insbesondere ein lange bestehender Raucherhusten, der sich plötzlich ändert
- Bronchitis oder eine Erkältung, die sich nicht bessert, obwohl Sie Antibiotika einnehmen
- Atemnot
- Schmerzen im Brustkorb
- Allgemeiner Kräfteverfall, starker Gewichtsverlust
- Bluthusten
- Lähmungen oder starke Schmerzen
Diese auf Lungenkrebs hinweisende Symptome können natürlich auch bei anderen, gutartigen Erkrankungen auftreten. Nur ein Arzt kann feststellen, warum Sie diese Beschwerden haben, deshalb gehen Sie bald zu ihm. Wenn er dann einen harmlosen Grund findet, können Sie beruhigt sein. Sollten Sie aber Lungenkrebs haben, sind die Heilungschancen größer, je früher er festgestellt wird.
Lungenkrebs: Diagnose
Bei Lungenkrebs ist eine frühzeitige Diagnose wichtig, denn je früher eine bösartige Erkrankung erkannt wird, desto besser sind in vielen Fällen die Heilungs- und Überlebenschancen. Allerdings haben viele Menschen Angst davor, in eine medizinische Mühle zu geraten, wenn sie den Verdacht haben, dass sie an einem Bronchialkarzinom erkrankt sein könnten. Deshalb schieben sie den Besuch beim Arzt immer weiter hinaus. So verständlich diese Angst auch ist: Es ist wichtig, dass Sie möglichst bald zum Arzt gehen.
Die Untersuchungen im Rahmen der Diagnose von Lungenkrebs sollen folgende Fragen klären
- Haben Sie wirklich ein Bronchialkarzinom?
- Ist dieses gut- oder bösartig?
- Welche Art von Lungenkrebs ist es genau?
- Wo sitzt das Bronchialkarzinom?
- Wie ist Ihr Allgemeinzustand?
- Wie weit ist die Erkrankung fortgeschritten? Gibt es Metastasen?
- Mit welcher Behandlung kann für Sie der beste Erfolg erreicht werden?
- Welche Behandlung kann Ihnen zugemutet werden?
Wichtig: Eine Behandlung von Lungenkrebs lässt sich nur dann sinnvoll planen, wenn vorher genau untersucht worden ist, woran Sie leiden.
Dabei haben die einzelnen Untersuchungen zwei Ziele: Sie sollen den Verdacht, dass Sie an einem Bronchialkarzinom erkrankt sind, bestätigen oder ausräumen. Wenn sich der Verdacht bestätigt, müssen Ihre behandelnden Ärzte ganz genau feststellen, wo das Lungenkarzinom sitzt, wie groß es ist, aus welcher Art von Zellen es besteht und ob es vielleicht schon Tochtergeschwülste gebildet hat.
Ihr Arzt wird Ihnen erklären, welche Untersuchungen notwendig sind, um die Diagnose Lungenkrebs zu sichern. Meist wird es mehrere Tage oder sogar Wochen dauern, bis alle Untersuchungen abgeschlossen sind und die Ergebnisse vorliegen. Werden Sie dabei nicht ungeduldig, denn je gründlicher Sie untersucht werden, desto genauer kann die weitere Behandlung des Bronchialkarzinoms für Sie festgelegt werden.
Sind alle Ergebnisse da, wird Ihre Behandlung geplant. Ihr Arzt wird Ihnen genau erklären, welche Möglichkeiten es gibt, wie sich die Lungenkrebs-Behandlung auf Ihr Leben auswirkt und mit welchen Nebenwirkungen Sie rechnen müssen. Die endgültige Entscheidung über Ihre Behandlung des Bronchialkarzinoms werden Sie gemeinsam mit den behandelnden Ärzten treffen. Dabei ist es von Anfang an wichtig, dass sich ein vertrauensvolles Patienten-Arzt-Verhältnis entwickelt.
Hinweis: Fühlen Sie sich allerdings bei Ihrem behandelnden Arzt nicht gut aufgehoben oder möchten Sie, dass ein anderer Arzt die vorgeschlagene Behandlung bestätigt, dann scheuen Sie sich nicht, eine zweite Meinung bei einem anderen (Fach-)Arzt einzuholen. Diese steht Ihnen unter bestimmten Umständen laut Patientenrechtegesetz zu.
Ihre Krankengeschichte (Anamnese)
In einem ausführlichen Gespräch wird der Arzt im Rahmen der Diagnose von Lungenkrebs nach Ihren aktuellen Beschwerden fragen und wie lange Sie diese schon haben. Er wird sich auch danach erkundigen, welche Krankheiten Sie früher bereits hatten und welche Sie vielleicht im Augenblick gerade haben. Auch mögliche Risikofaktoren für Lungenkrebs sind für ihn wichtig. Denken Sie daran, dass Sie Ihrem Arzt sagen, welche Medikamente oder Naturheilmittel Sie einnehmen, auch ergänzende Mittel, die Ihnen kein Arzt verordnet hat (zum Beispiel Johanniskraut, Ginkgopräparate oder grüner Tee). Denn diese Substanzen können Nebenwirkungen oder Wechselwirkungen mit anderen Medikamenten verursachen.
Tipp: Vielleicht machen Sie sich vor dem Arztbesuch schon ein paar Notizen, damit Sie in dem Gespräch auch an alles denken.
Beschreiben Sie Ihrem Arzt all Ihre Beschwerden und Vorerkrankungen. Selbst Einzelheiten, die Ihnen unwichtig erscheinen, können für Ihren Arzt wichtig sein. Dazu gehören auch Informationen darüber, ob Sie vielleicht in Ihrem Beruf Faktoren ausgesetzt sind, die das Risiko für Lungenkrebs erhöhen können. Der Arzt wird Sie aber auch nach bestimmten Dingen fragen und sich so ein umfassendes Bild machen.
Auch wenn ein Bronchialkarzinom kein medizinischer Notfall ist: Falls Sie auf Lungenkrebs hinweisende Symptome haben, sollte Ihr Arzt schnell weitere Untersuchungen veranlassen, damit die Behandlung beginnen kann.
Blutuntersuchungen
Ihr Blut ist bei der Diagnose eines Bronchialkarzinoms eine wichtige Informationsquelle: Es gibt zum Beispiel Auskunft über Ihren Allgemeinzustand und über die Funktion einzelner Organe. Diese Informationen braucht der behandelnde Arzt unter anderem, um die Narkose für die Operation vorzubereiten.
Außerdem lassen sich im Blut sogenannte Tumormarker bestimmen. Sie können eine wichtige Information sein, wenn es darum geht, einen bösartigen Tumor zu entlarven. Tumormarker sind Stoffe, welche die Tumorzellen selbst bilden. Aber – und das ist das Problem – nicht alle Patienten mit einem Bronchialkarzinom haben erhöhte Tumormarker. Umgekehrt haben manchmal auch Menschen ohne Tumorerkrankung erhöhte Werte. Um eine sichere Diagnose zu stellen, reicht es also nicht aus, nur die Tumormarker zu untersuchen.
Daher eignen sie sich nur, um zu überprüfen, wie die Krankheit verläuft.
Spiegelung der Bronchien (Bronchoskopie) / Gewebeentnahme (Biopsie)
Besteht der Verdacht, dass Sie an Lungenkrebs erkrankt sind, ist es wichtig, die Bronchien von innen genau anzusehen. Diese Spiegelung der Bronchien (Bronchoskopie) gehört deshalb zur Standarddiagnostik bei einem Bronchialkarzinom. Dabei wird ein dünner, weicher und biegsamer Schlauch (Endoskop) vorsichtig durch die Nase in die Luftröhre bis in die Bronchien vorgeschoben. In diesem Schlauch steckt eine Art beleuchtete Lupe, so dass der Arzt die Schleimhäute genau betrachten kann. Sie erhalten zuvor eine örtliche Betäubung (Lokalanästhesie), damit Sie die Untersuchung entspannt und weitgehend schmerzfrei erleben können. Manchmal wird diese Untersuchung auch in Vollnarkose mit einem starren Rohr durchgeführt. Das kann zum Beispiel erforderlich sein, wenn die Luftröhre verengt ist oder bei der Spiegelung zusätzlich größere Blutungen behandelt werden müssen. Die Bronchoskopie kann in der Regel ambulant erfolgen.
Mit dem Endoskop kann der Arzt in die Bronchien schauen und die Schleimhaut beurteilen. Wenn es notwendig ist, kann er bei der Spiegelung auch gleich Gewebeproben entnehmen (Biopsie) oder Sekret aus tiefen Bronchialabschnitten absaugen.
Mit dem endobronchialen Ultraschall (EBUS), einer Art Ultraschallgerät im Endoskop, kann der Arzt Lymphknoten näher betrachten. Entdeckt er dabei auffällige oder vergrößerte Lymphknoten, lassen sich noch während der Untersuchung – ohne operativen Eingriff – Gewebeprobe entnehmen.
Ein Gewebespezialist (Pathologe) untersucht diese Gewebeproben unter dem Mikroskop feingeweblich (histologisch) und kann erkennen, ob sich darin bösartig veränderte Lungenkrebszellen finden. Etwa 80 Prozent aller Fälle eines Bronchialkarzinoms werden mit dieser Methode zweifelsfrei festgestellt.
Hinweis: Die Biopsie ist ein wichtiges Untersuchungsverfahren bei der Diagnose von Lungenkrebs. Sie brauchen keine Angst zu haben, dass bei der Entnahme Tumorzellen ausgeschwemmt werden, die dann Metastasen bilden.
Im Bronchialschleim (Sputum), der sich besonders morgens nach dem Aufwachen beim Husten löst, können eventuell Lungenkrebszellen gefunden werden, die die Verdachtsdiagnose erhärten.
Spiegelung des mittleren Brustraumes (Mediastinoskopie)
Ein anderes endoskopisches Verfahren bei der Diagnose von Lungenkrebs ist die Mediastinoskopie, bei der der Arzt den mittleren Brustraum (Mediastinum) untersucht. Dieser Eingriff wird immer in Vollnarkose vorgenommen, so dass Sie für kurze Zeit im Krankenhaus bleiben müssen. Nach einem kleinen Schnitt über dem Brustbein schiebt der Arzt dann das Endoskop mit der Lupe in den Brustraum vor und sucht nach Lymphknoten, die bei einem Bronchialkarzinom bösartig verändert sein könnten. Er kann sie entfernen und ebenfalls feingeweblich untersuchen lassen. Die Untersuchung ist besonders dann sinnvoll, wenn aus dem Tumor selbst kein Gewebe entnommen werden kann.
Untersuchungen des Lungenraumes
Bei manchen Betroffenen mit einem Bronchialkarzinom sammelt sich Wasser zwischen dem Rippenfell und dem Lungenfell an (Pleuraerguss). Diese Flüssigkeit lässt sich entfernen (Pleurapunktion) und auf ihre chemische Zusammensetzung und ihren Zellgehalt untersuchen. Sollte der Befund weiterhin unklar sein, muss zusätzlich Gewebe aus diesem Gebiet entnommen (Pleurastanzbiopsie) oder es muss mit dem Endoskop untersucht werden (Thorakoskopie). Die Thorakoskopie kann seit einigen Jahren minimalinvasiv erfolgen, so dass der Patient wenig belastet wird. Damit der Arzt das richtige Gebiet untersucht, kontrolliert er den Eingriff mit einer Videokamera. Ihr Arzt wird Ihnen den Ablauf genau erklären.
Für den behandelnden Arzt ist es sehr wichtig, die Ursache eines Pleuraergusses zu kennen, denn er kann daraus unter Umständen erfahren, wie groß das Bronchialkarzinom ist. Diese Informationen können sich wiederum auf die Behandlungsstrategie auswirken. Ein Pleuraerguss bei einem Betroffenen mit Lungenkrebs muss nicht zwangsläufig bedeuten, dass das Bronchialkarzinom bereits Tochtergeschwülste in der Brusthöhle gebildet hat. Derartige Wasseransammlungen können sich auch durch Stauungen oder Entzündungen entwickeln, die mit dem Lungenkrebs zusammenhängen oder sogar völlig unabhängig davon sein können.
Lungenfunktionsprüfung
Die Lungenfunktionsprüfung zeigt, ob Sie noch genügend Reserve zum Atmen übrig haben, wenn Ihnen ein Lungenteil oder sogar ein ganzer Lungenflügel aufgrund von Lungenkrebs entfernt werden muss.
Röntgenaufnahmen
Im Rahmen der Diagnose von Lungenkrebs lassen sich auf Röntgenaufnahmen des Brustkorbs oft schon verdächtige Bezirke feststellen. Soll nach Metastasen gesucht werden, sind eventuell weitere Aufnahmen von anderen Körperbereichen erforderlich.
Ultraschalluntersuchung (Sonographie)
Mithilfe der Ultraschalluntersuchung (Sonographie) kann der Arzt im Rahmen der Diagnose von Lungenkrebs in Ihren Körper hineinsehen und innere Organe wie Leber, Nieren, Nebennieren, Milz und Lymphknoten betrachten. Manche Veränderungen, die er auf dem Bildschirm erkennen kann, können darauf hinweisen, dass ein Tumor vorhanden ist. Lymphknoten können vergrößert sein, weil sie entzündet sind oder Krebszellen eingewandert sind. Ultraschallaufnahmen zeigen auch diese Veränderungen gut.
Computertomographie (CT)
Mithilfe der Computertomographie erhält der Operateur wichtige Hinweise darüber, ob er den Tumor operativ entfernen kann und wie umfangreich die Operation sein wird.
Im Einzelfall kann es sinnvoll sein, während einer Computertomographie eine Gewebeprobe (Biopsie) des Tumors zu nehmen. Das gilt insbesondere dann, wenn die Geschwulst an einer Stelle liegt, die bei einer Spiegelung der Bronchien schwer zu erreichen ist. Denn so kann der Arzt dennoch genau sehen, wo im Gewebe er die Probe entnimmt.
Kernspintomographie (MRT)
Eine Kernspintomographie (auch Magnetresonanztomographie, MRT, genannt) kann zum Einsatz kommen, wenn der Arzt zusätzlich zur Computertomographie bestimmte Informationen braucht. Denn auf einer MRT-Aufnahme lässt sich besser erkennen, ob und wie weit genau sich das Bronchialkarzinom in die nähere Umgebung der Lunge ausgedehnt hat, etwa auf das Herz oder umliegende Lymph- und Blutgefäße, auf benachbarte Nervenstränge oder die Wirbelsäule.
Auch um Metastasen des Bronchialkarzinoms im Gehirn auszuschließen oder nachzuweisen, nutzt man in der Regel eine Kernspintomographie.
Skelettszintigramm
Das Skelettszintigramm kann im Rahmen der Diagnose von Lungenkrebs Tumorabsiedlungen des Bronchialkarzinoms in den Knochen (Knochenmetastasen) darstellen. Dafür wird Ihnen ein schwach radioaktives Kontrastmittel gespritzt, das sich auf charakteristische Weise in den Knochen anreichert. Röntgenaufnahmen zeigen dann, ob Knochen befallen sind beziehungsweise ob die Metastasen operiert oder bestrahlt werden müssen, um einem Knochenbruch (Fraktur) vorzubeugen.
Positronenemissionstomographie (PET)
Die Positronenemissionstomographie ist ein bildgebendes Verfahren, das die Stoffwechselaktivität der Zellen sichtbar macht.
Mit der PET lassen sich beispielsweise Gewebe mit besonders aktivem Stoffwechsel von solchen mit weniger aktiven Zellen unterscheiden. Da Krebszellen schnell wachsen, benötigen sie meist viel Energie. Sie nehmen zum Beispiel Traubenzucker oder Sauerstoff oft viel rascher auf als gesundes Gewebe. Ein Stoff mit chemisch veränderten Molekülen, die der Körper bei vielen Stoffwechselprozessen umsetzt oder als Energiequelle braucht (Tracer, engl. to trace = ausfindig machen), wird mit einer leicht radioaktiven Substanz beladen. Die Spur dieser kleinsten Teilchen wird durch die besondere Technik der PET sichtbar. Auf diese Weise lassen sich auch Tochtergeschwülste besser erkennen. Manche Tumoren zeigen jedoch keine erhöhte Stoffwechselaktivität. Dann hilft eine PET-Untersuchung nicht weiter.
Allerdings kann auch entzündetes Gewebe eine erhöhte Stoffwechselaktivität haben und somit vermehrt Tracer anreichern. Eine PET allein reicht daher nicht aus, um Lungenkrebs festzustellen. Heute wird das Bild der PET-Untersuchung oft mit der Computertomographie (CT) kombiniert zur PET-CT.
Klassfikation und Stadieneinteilung von Lungenkrebs
Der Körper eines Menschen besteht aus sehr vielen unterschiedlichen Geweben und Zellen. Dementsprechend unterschiedlich fällt auch das bösartige Wachstum einer Krebsgeschwulst aus. Für Ihre Behandlung ist es wichtig, den genauen Steckbrief des Bronchialkarzinoms zusammenzustellen.
Dazu gehören die Informationen darüber, zu welchem Zelltyp das Lungenkarzinom gehört, wie bösartig es ist, wie schnell es wächst, ob es bereits die Organgrenzen überschritten oder sich sogar im Körper ausgebreitet hat.
Hinweis: Es ist sehr wichtig, diese Einzelheiten genau zu kennen. Erst dann lässt sich eine Lungenkrebs-Behandlung zusammenstellen, die für Sie und den Verlauf Ihrer Erkrankung am besten geeignet ist.
Verschiedene Arten von Lungenkrebs
Bei der feingeweblichen (histologischen) Einteilung von Lungenkrebs unterscheidet man zwischen den kleinzelligen und den nicht-kleinzelligen Lungenkarzinomen. Diese Einteilung leitet sich tatsächlich von der Größe der verschiedenen vorgefundenen Krebszellen ab. Bei den nicht-kleinzelligen Tumoren gibt es wiederum mehrere Untergruppen: die Plattenepithelkarzinome, die Adenokarzinome und die großzelligen Karzinome sowie weitere, seltene Untergruppen.
Männer erkranken am häufigsten an Plattenepithelkarzinomen, gefolgt von den Adenokarzinomen und den kleinzelligen Tumoren. Frauen mit Lungenkrebs leiden dagegen häufiger an Adenokarzinomen.
Allerdings ist es in vielen Fällen nicht möglich, das Bronchialkarzinom eindeutig nur einer Untergruppe zuzuordnen, denn die Tumoren können durchaus unterschiedliche Strukturen aufweisen. So kann etwa das bei der Biopsie entnommene Gewebe des Primärtumors ein Plattenepithelkarzinom sein, in der Lymphknotenmetastase liegt dagegen ein Adenokarzinom vor, und in einer Fernmetastase lassen sich auch kleinzellige oder großzellige Anteile nachweisen.
| Kleinzellige |
|
|---|---|
| Nicht-kleinzellige |
|
TNM-Klassifikation von Lungenkrebs
Aus den Ergebnissen aller bisher durchgeführten Untersuchungen ermittelt der Arzt bei Lungenkrebs das genaue Krankheitsstadium (Staging, Stadieneinteilung). Um dieses so zu beschreiben, dass jeder Arzt es richtig einordnen kann, gibt es international einheitliche Einteilungen (Klassifikationen). Bei Lungenkrebs ist dies die TNM-Klassifikation.
- T (Tumor) beschreibt, wie groß der Primärtumor ist
- N (Nodi = Knoten) beschreibt, ob Lymphknoten befallen sind, wie viele es sind und wo
- M (Metastasen) beschreibt, ob Fernmetastasen vorliegen und wo
Kleine Zahlen, die den Buchstaben jeweils zugeordnet sind, geben an, wie weit sich der Lungenkrebs bereits ausgebreitet hat.
| Die Bedeutungen für T |
Tis = Carcinoma in situ T1 = Der Primärtumor misst im Durchmesser höchstens 3 cm und ist noch von Lungengewebe oder Lungenfell umgeben, der Hauptbronchus ist nicht befallen
T2a = größter Durchmesser > 3 cm und < 4 cm
|
|---|---|
| Die Bedeutungen für N |
N0 = kein Lymphknotenbefall N2 = Befall von Lymphknoten im Mediastinum oder am Abgang der beiden Hauptbronchien (Karina) derselben Seite N3 = Befall von Lymphknoten im Mediastinum oder an der Lungenwurzel der Gegenseite, Lymphknoten im Hals oder oberhalb des Schlüsselbeins derselben oder der Gegenseite |
| Die Bedeutungen für M |
M0 = keine Metastasen M1a = einzelne Tumorknoten in einem anderen Lungenlappen oder
M1b = eine einzelne Metastase in einem Organ außerhalb des Brustraums M1c = mehrere Metastasen in einem oder mehreren Organen |
Einteilung der Tumorstadien bei Lungenkrebs nach UICC 8
| Stadium | Primärtumor | Lymphknoten | Fernmetastasen |
|---|---|---|---|
| 0 | Tis | N0 | N0 |
| I A1 | T1a(mi) Tia |
N0 N0 |
M0 M0 |
| I A2 | T1b | N0 | M0 |
| I A3 | T1c | N0 | M0 |
| I B | T2a | N0 | M0 |
| II A | T2b | N0 | M0 |
| II B | T1a-c T2a T2b T3 |
N1 N1 N1 N1 |
M0 M0 M0 M0 |
| III A | T1a-c T2a-b T3 T4 T4 |
N2 N2 N1 N0 N1 |
M0 M0 M0 M0 M0 |
| III B | T1a-b T2a-b T3 T4 |
N3 N3 N2 N2 |
M0 M0 M0 M0 |
| III C | T3 T4 |
N3 N3 |
M0 M0 |
| IV A | jedes T jedes T |
jedes N jedes N |
M1a M1b |
| IV B | jedes T | jedes N | M1c |
Begrenzte und fortgeschrittene Erkrankung
Für das kleinzellige Lungenkarzinom gibt es neben der TNM-Einteilung auch noch eine ältere Form der Stadieneinteilung in lokal begrenzte Erkrankungen (englisch limited disease) und fortgeschrittene (englisch extensive disease) Erkrankungen.
Bei einer begrenzten Erkrankung ist der Tumor nur auf eine Seite der Brusthöhle beschränkt, die Brustwand ist nicht direkt und von den Lymphknotenstationen sind nur bestimmte beteiligt. Bei einem fortgeschrittenen Lungenkrebs ist der Tumor deutlich weiter gewachsen, zum Beispiel ist die Brustwand beteiligt, der Tumor bezieht die „großen Gefäße“ mit ein oder es sind Lymphknoten an der Aufgabelung der Luftröhre befallen. Außerdem bestehen dann bereits Fernmetastasen des Bronchialkarzinoms.
Die Therapie von Lungenkrebs
Die Behandlung von Lungenkrebs soll die Erkrankung dauerhaft heilen oder das Bronchialkarzinom zumindest in Schach halten. Wenn Lungenkrebs nicht behandelt wird, breitet er sich aus, streut im Körper Tochtergeschwülste und führt früher oder später zum Tod.
Jede Behandlung von Lungenkrebs soll den Tumor – und wenn Tochtergeschwülste vorliegen, möglichst auch diese – vollständig entfernen oder vernichten, so dass der Betroffene dauerhaft geheilt ist. Eine solche Behandlung heißt kurative Therapie. Lässt sich dieses Ziel nicht erreichen, versucht man, das Lungenkarzinom möglichst lange zu kontrollieren und gleichzeitig die Lebensqualität zu erhalten. Diese Behandlung heißt palliative Medizin.
Grundlagen der Therapie von Lungenkrebs
Welche Therapie für Sie bei Lungenkrebs in Frage kommt und wie intensiv sie erfolgen kann, hängt – wie zuvor erwähnt – zum einen von dem Leistungsvermögen Ihrer Lunge und von Ihrem Allgemeinzustand ab, zum anderen vom feingeweblichen Typ und der Ausbreitung des Lungenkarzinoms.
Grundsätzlich können bei Lungenkrebs die vier Behandlungsverfahren Operation, Strahlentherapie, Chemotherapie und Immuntherapie eingesetzt werden. Sie haben aber bei den kleinzelligen beziehungsweise den nicht-kleinzelligen Lungenkarzinomen unterschiedliche Bedeutung. Sobald also geklärt ist, wie weit sich der Tumor ausgedehnt hat und zu welchem Typ er gehört, ist das fachübergreifende Gespräch der Ärzte vor Beginn der Behandlung (interdisziplinäres Tumorboard) besonders wichtig.
Therapie des kleinzelligen Lungenkarzinoms
Das kleinzellige Lungenkarzinom ist eine besonders aggressive Krebsart: Der Tumor wächst sehr rasch, und es bilden sich sehr frühzeitig Tochtergeschwülste. Daher haben Betroffene, die an dieser Form von Lungenkrebs leiden, entsprechend schlechte Heilungschancen. Allerdings – und darin besteht eine gewisse Chance – teilen sich diese Krebszellen besonders oft, sind dadurch besonders empfindlich und lassen sich daher durch eine Chemotherapie und Strahlentherapie teilweise kombiniert mit Immuntherapie gut angreifen.
Am günstigsten ist die Prognose für Kranke mit einer begrenzten Erkrankung: Sie werden mit einer Kombination aus Chemo- und Strahlentherapie behandelt und sollen so möglichst geheilt werden. In den vergangenen Jahren konnten die Chemo-, Strahlen- und Immuntherapie deutlich weiter verbessert werden; dadurch (über-)leben Betroffene heute durchschnittlich fünfmal länger als früher. Immer mehr von ihnen leben sogar drei Jahre nach der Diagnose und Behandlung noch, ohne dass bei ihnen ein Rückfall aufgetreten ist. Allerdings hängt dies davon ab, wie weit der Lungenkrebs fortgeschritten war, als er festgestellt wurde.
Immuntherapie
Betroffene mit einem fortgeschrittenen kleinzelligen Lungenkarzinom können durch eine Systemtherapie nicht geheilt werden. Eine Chemotherapie kombiniert mit einer Immuntherapie kann jedoch die Überlebenschancen der Betroffenen verbessern, den Verlauf der Krankheit stabilisieren und ihnen ihre Lebensqualität erhalten.
Krebszellen können sich unter anderem deshalb im Körper vermehren, weil sie sich so gut tarnen können, dass das körpereigene Abwehrsystem (Immunsystem) sie nicht erkennt und angreift. Die verschiedenen Formen der Immuntherapie sollen das Abwehrsystem des Betroffenen unterstützen beziehungsweise aktivieren und das Wachstum der Krebszellen stoppen.
Bei einer Immuntherapie treten meist andere Nebenwirkungen auf als bei der Chemotherapie. Vor allem das körpereigene Abwehrsystem kann mit Fieber, Hautausschlag, Schwellungen und Juckreiz reagieren.
Werden schon bei der Diagnose Fernmetastasen des Bronchialkarzinoms entdeckt, können die Betroffenen mit einer Kombination aus Chemo- und Immuntherapie behandelt werden. Hat sich bei ihnen nach der Chemotherapie der Gesundheitszustand stabilisiert, erhalten sie die Immuntherapie so lange, bis die Erkrankung fortschreitet.
Strahlentherapie
Kleinzellige Lungenkarzinome sprechen meist besonders rasch auf eine Strahlentherapie an. Für Betroffene mit einem begrenzten Lungenkrebs ist sie deshalb eine wichtige Behandlung, die in der Regel mit einer Chemotherapie – häufig auch gleichzeitig – durchgeführt wird. Teilweise wird sogar zweimal täglich bestrahlt.
Oft wird außerdem bei Lungenkrebs vorsorglich der Schädel bestrahlt, da sich hierdurch Absiedelungen im Gehirn verhindern lassen. Voraussetzung ist allerdings, dass der Primärtumor gut auf die vorangehende Strahlen- / Chemotherapie anspricht.
Ist der Lungenkrebs fortgeschritten und hat gut auf die Chemo- / Immuntherapie angesprochen, kann es sinnvoll sein, die Region des Primärtumors im Brustkorb zusätzlich zu bestrahlen. Diese Behandlung ist dann auf insgesamt zehn Sitzungen begrenzt.
Operation
Das kleinzellige Lungenkarzinom wird nur in den sehr seltenen frühen Stadien I und II operiert. Weniger als zehn Prozent aller Betroffenen mit einem Bronchialkarzinom erfüllen die Voraussetzungen für diese Operation. Es kann auch passieren, dass ein kleines Lungenkarzinom operativ behandelt wird und erst die Untersuchung des entnommenen Krebsgewebes (Biopsie) die genaue Diagnose kleinzelliges Lungenkarzinom ergibt. In diesem Fall erfolgen anschließend zur Sicherheit einige Zyklen Chemotherapie und in bestimmten Fällen auch eine Strahlentherapie .
Therapie des nicht-kleinzelligen Lungenkarzinoms
Unter dem Begriff der nicht-kleinzelligen Karzinome werden alle Lungenkrebserkrankungen zusammengefasst, bei denen die mikroskopische Untersuchung keine kleinzelligen Anteile zeigt.
Wie diese Form von Lungenkrebs behandelt wird, hängt von dem Stadium ab, in dem die Erkrankung festgestellt wird: Bei 25 bis 30 Prozent aller Betroffenen ist die Operation die Therapie der ersten Wahl. In den fortgeschrittenen Stadien IIIA und IIIB kommt bevorzugt die Strahlenbehandlung – wenn möglich ergänzt durch eine Chemotherapie – zum Einsatz. Anschließend kann auch noch eine Immuntherapie sinnvoll sein. Aber selbst dann kann in bestimmten Fällen noch operiert werden, wenn die Voraussetzungen günstig sind. Im weit fortgeschrittenen Stadium IV mit Fernmetastasen wird die Chemotherapie oder Immuntherapie, zum Teil ergänzt durch die Strahlenbehandlung, eingesetzt.
Hinweis: Es ist zu hoffen, dass sich zukünftig die Heilungschancen für Menschen mit Lungenkrebs durch die Kombination der verschiedenen Verfahren Operation, Strahlen-, Chemo- und Immuntherapie weiter verbessern lassen.
Operation
Die – möglichst vollständige – operative Entfernung der Geschwulst bietet die höchste Heilungschance und gilt daher beim operablen nicht-kleinzelligen Lungenkrebs bis hin zum Stadium T3N1M0 als Therapie der ersten Wahl. In diesen Stadien ist die Operation allen anderen Therapieverfahren überlegen. Bei dem Eingriff versucht der Chirurg, das Lungenkarzinom möglichst vollständig zu entfernen und dabei die Funktion der Lunge so gut wie möglich zu erhalten.
Hinweis: Hat ein Betroffener mit Lungenkrebs sehr gute Leistungsreserven seiner Lunge und ist die Tumormasse relativ klein, kann auch in fortgeschritteneren Stadien der Erkrankung operiert werden. Wichtig ist, dass die Entscheidung für die Operation zusammen mit dem Betroffenen erfolgt.
Dabei ist von allen Seiten zu bedenken: Auch die umfangreichsten Untersuchungen erlauben keine genaue Aussage darüber, wie weit der Lungenkrebs wirklich fortgeschritten ist. Erst während der Operation, wenn die Ärzte die Tumorausdehnung im wahrsten Sinne des Wortes in Augenschein nehmen können, sind sie in der Lage, eine sichere Stadienzuordnung vorzunehmen. Dementsprechend kann der Chirurg auch erst in diesem Augenblick das Operationsverfahren und das Ausmaß des Bronchialkarzinoms genau festlegen.
So kann es erforderlich sein, dass er einen ganzen Lungenflügel entfernen muss, obwohl er aufgrund aller Befunde vor der Operation davon ausging, dass er aufgrund des Lungenkrebses nur einen Lungenlappen entfernen muss. Trotz sorgfältiger Diagnostik kann sich während der Operation sogar herausstellen, dass ein chirurgischer Eingriff eigentlich gar nicht möglich und sinnvoll ist. In einem solchen Fall muss die Operation dann sogar abgebrochen werden. Später wird in diesen Fällen stattdessen eine Strahlentherapie – meist in Verbindung mit einer Chemotherapie – durchgeführt.
Doch zurück zu den Lungenkarzinomen, die operiert werden können. Je nach Ausbreitung der Erkrankung gelten als operative Standardverfahren bei Lungenkrebs die Entfernung eines Lappens (Lobektomie), die Entfernung von zwei Lappen (Bilobektomie) oder die Entfernung eines ganzen Lungenflügels (Pneumonektomie). Die teilweise Entfernung eines Lungenlappens (Lappenteilresektion) kommt dagegen nur in Ausnahmefällen vor. Wenn möglich sollte Betroffenen, die ein erhöhtes Risiko haben, die Wegnahme eines ganzen Lungenflügels erspart bleiben. Bei ihnen sollte stattdessen eine organsparende Operation erfolgen.
In einigen Fällen kann es bei Lungenkrebs auch vorkommen, dass einzelne Fernmetastasen – zum Beispiel im Gehirn oder in einer Nebenniere – operiert werden müssen. Ihr Arzt wird dies ausführlich mit Ihnen besprechen.
Strahlentherapie
Die Bestrahlung (Radiotherapie) spielt in der Behandlung der nicht-kleinzelligen Lungenkarzinome eine maßgebliche Rolle.
Dies gilt besonders, wenn sich der Lungenkrebs im Stadium I befindet und die Betroffenen körperlich nicht genügend Reserven für eine Operation haben. Dann kommt die stereotaktische Strahlentherapie in Frage. Diese Hochpräzisionsbehandlung erfolgt in nur wenigen Sitzungen, die Dosis pro Sitzung ist besonders hoch, und die Betroffenen werden speziell gelagert – zum Beispiel auf einer Vakuummatratze –, damit sie sich während der Bestrahlung nicht bewegen können.
Wichtig: Diese Form der Strahlentherapie bei Lungenkrebs kann einen erheblichen Teil der Betroffenen, bei denen die Erkrankung in diesem frühen Stadium ist, dauerhaft heilen.
Wenn eine Operation des Bronchialkarzinoms nicht sinnvoll möglich und die Erkrankung lokal fortgeschritten ist – also keine Fernmetastasen vorhanden sind –, wird die Strahlentherapie in der Regel gleichzeitig mit einer Chemotherapie eingesetzt. Die Zellgifte sorgen dafür, dass die Tumorzellen besser auf die Strahlen ansprechen. So lassen sich die besten Heilungsraten erreichen. Ist der Allgemeinzustand des Kranken sehr gut, können Chemo- und Strahlentherapie zeitgleich erfolgen, sonst hintereinander. Dann schließt sich die Strahlen- an die medikamentöse Behandlung an.
In vielen Fällen kommt bei Lungenkrebs die Strahlentherapie auch vor einer Operation zum Einsatz (neoadjuvante Strahlentherapie). Eine kombinierte Strahlen- / Chemotherapie kann bei einem Teil der Betroffenen den Tumor so verkleinern, dass dadurch eine Operation möglich wird.
Bei einer lokal fortgeschrittenen Erkrankung kann nach vorheriger Operation bestrahlt werden (adjuvante Strahlentherapie), wenn der Mittelfellraum (Mediastinum) befallen ist.
Auch wenn Metastasen behandelt werden müssen, wird die Strahlentherapie regelmäßig eingesetzt: bei Hirnmetastasen (bei geringer Anzahl als stereotaktische Bestrahlung oder Radiochirurgie), bei Knochenmetastasen oder bei einzelnen Lungenmetastasen.
Außerdem kann eine Bestrahlung notwendig sein, wenn eine sogenannte obere Einflussstauung vorliegt oder der Tumor zentrale Atemwege einengt.
Konnte bei der Operation das Lungenkarzinom nicht komplett entfernt werden, schließt sich in der Regel immer eine Strahlentherapie an.
Chemotherapie
Eine Chemotherapie sollte sich bei einem nicht-kleinzelligen Lungenkarzinom immer dann an eine Operation anschließen (adjuvante Chemotherapie), wenn die Untersuchung des operativ entfernten Gewebes ergibt, dass Lymphknoten von Krebszellen befallen sind (Lymphknotenmetastasen). Solche befallenen Lymphknoten können um die Bronchien herum (peribronchiale Lymphknoten; N1-Lymphknoten) oder zwischen den beiden Lungenflügeln (mediastinale Lymphknoten; N2-Lymphknoten) liegen.
Klinische Studien haben ergeben, dass eine adjuvante Chemotherapie bei Lungenkrebs in beiden Situationen die Heilungsraten deutlich verbessert. Sind die Lymphknoten zwischen den Lungenflügeln befallen, sollte darüber hinaus geprüft werden, ob dieser Bereich auch noch bestrahlt werden kann (mediastinale Radiotherapie). Sind viele Lymphknoten betroffen, kann eine solche Bestrahlung das Risiko eines Rückfalls verringern.
Klinische Studien haben außerdem gezeigt, dass in bestimmten Situationen eine Chemotherapie vor der Operation (neoadjuvante Chemotherapie) wirksam sein kann. Das war besonders dann der Fall, wenn die Untersuchungen schon vor dem Eingriff ergeben haben, dass die Lymphknoten zwischen den beiden Lungenflügeln von Krebszellen befallen sind. Immer dann, wenn die Chemotherapie diese Lymphknotenmetastasen zerstören konnte, ließen sich für die Betroffenen mit Lungenkrebs durch die anschließende Operation gute Heilungsergebnisse erreichen. Dieser Behandlungsansatz wird derzeit noch weiter in Studien geprüft und in einzelnen Zentren auch außerhalb von Studien bei einem Bronchialkarzinom angewandt.
Ist der Lungenkrebs schon weit fortgeschritten, geht es vor allem darum, die Beschwerden des Betroffenen zu lindern und ihm eine möglichst gute Lebensqualität zu erhalten. In diesen Fällen kann die Chemotherapie oder Immuntherapie oder eine Kombination der beiden Behandlungen am besten helfen.
Nach jüngeren Studienergebnissen eignet sich mindestens die Hälfte der mit einer Strahlen- / Chemotherapie behandelten Betroffenen für eine zusätzliche, anschließende Immuntherapie. Dies hängt davon ab, wie die vorherige Behandlung gewirkt hat und ob sich auf den Tumorzellen ein bestimmtes immunologisches Markermolekül findet.
Zielgerichtete Therapie: Antikörper und Tyrosinkinasehemmer
Einige Betroffene mit Lungenkrebs können außerdem mit Antikörpern und Tyrosinkinasehemmern (Tyrosinkinaseinhibitoren) behandelt werden. Diese Behandlungen werden auch als zielgerichtete Therapien bezeichnet.
Antikörper sind Eiweißmoleküle, die eigentlich die körpereigene Abwehr produziert, sie lassen sich aber auch künstlich herstellen. Diese Antikörper sind so gebaut, dass sie sich gegen bestimmte Eigenschaften der Krebszellen richten. Sie können zum Beispiel Wachstumsfaktoren der Zellen hemmen, bestimmte Merkmale auf der Oberfläche der Zellen zerstören oder sogar die ganze Zelle vernichten.
Auch Tyrosinkinasehemmer sind künstlich hergestellt. Sie werden als Tabletten eingenommen. Im Körper nehmen die Tumorzellen beziehungsweise die Zellen der Blutgefäße sie auf. Tyrosinkinasehemmer blockieren in den Krebszellen bestimmte Signalwege, die diese braucht, um zu wachsen. In den Gefäßzellen versperren sie Signalwege, die dafür sorgen, dass die Blutgefäße erhalten bleiben und wachsen. Das Ergebnis: Das Brochialkarzinom wird nicht mehr mit Blut versorgt.
Damit diese Wirkstoffe überhaupt eingesetzt werden können, müssen die Tumorzellen bestimmte genetische Veränderungen (Mutationen) aufweisen. Deshalb wird vor Beginn der Behandlung das vorhandene Tumorgewebe genetisch untersucht.
Da es unterschiedliche Mutationen gibt, die dann mit verschiedenen Medikamenten behandelt werden können, sollten alle behandelbaren Mutationen getestet werden.
Es kann sein, dass die zielgerichteten Medikamente nach einiger Zeit nicht mehr wirken, weil die Zellen widerstandsfähig (resistent) dagegen geworden sind. Dann wächst das Lungenkarzinom wieder. In diesen Fällen ist es sinnvoll, das Gewebe erneut zu testen, denn gegen manche Resistenzen existieren weitere zielgerichtete Therapiemöglichkeiten.
Immuntherapie
Seit mehreren Jahren stehen für das nicht-kleinzellige Lungenkarzinom auch immuntherapeutische Medikamente (Checkpoint-Inhibitoren) zur Verfügung. Im Körper gibt es Kontrollpunkte (Immuncheckpoints), die verhindern sollen, dass das körpereigene Abwehrsystem sich gegen gesunde Zellen richtet. Manche Tumoren nutzen diese Eigenschaft aus und aktivieren solche Kontrollpunkte, damit die Immunzellen die Tumorzellen nicht erkennen und bekämpfen. Checkpoint-Inhibitoren sorgen dafür, dass das Immunsystem gegen die Tumorzellen weiterhin funktioniert und sie verstärkt angreift.
Für diese Therapie müssen bei manchen Wirkstoffen bestimmte Empfangsstellen (Rezeptoren) im Tumorgewebe nachgewiesen werden (programmed death-ligand 1, PD-L1). Bei der Überlegung, ob eine Immuntherapie als alleinige Behandlung in Frage kommt, ist die Menge an PD-L1 wichtig (ab 50%).
Oft wird bei Lungenkrebs die konventionelle Chemotherapie mit der Immuntherapie kombiniert.
Die Immuntherapie hat andere Nebenwirkungen als die Chemotherapie. Vor allem das körpereigene Abwehrsystem kann mit Fieber, Hautausschlag, Schwellungen und Juckreiz reagieren. Selten können die Nebenwirkungen auch schwerer, teilweise sogar lebensbedrohlich ausfallen, und es kommt zu Entzündungen von Lunge, Leber oder Darm. Daher muss ein erfahrenes Ärzteteam diese Behandlung sorgfältig überwachen und steuern.
Spezifische Nebenwirkungen der Strahlentherapie bei Lungenkrebs
Zu den akuten Nebenwirkungen einer Strahlentherapie bei Lungenkrebs – sowohl beim kleinzelligen als auch beim nicht-kleinzelligen Lungenkarzinom – können zum Beispiel Schluckbeschwerden gehören, wenn die Speiseröhre im Bestrahlungsfeld liegt. Diese lassen sich aber meist problemlos behandeln. Sprechen Sie mit Ihrem Arzt darüber.
Um die Krebszellen möglichst wirksam zu bekämpfen, lässt es sich nicht vermeiden, dass ein Teil des gesunden Lungengewebes mit bestrahlt wird. Dadurch kann Wochen bis Monate nach der Behandlung eine Entzündung auftreten (Pneumonitis). Oft werden Sie diese gar nicht bemerken; sie ist jedoch im Röntgenbild sichtbar. Später können aus solchen Entzündungen Vernarbungen des Lungengewebes (Fibrosen) entstehen, die sich durch Hustenreiz und eventuell Luftnot bemerkbar machen. Haben Sie solche Beschwerden, informieren Sie auch nach Abschluss der Strahlentherapie Ihren Strahlentherapeuten darüber. Dann kann er Sie sorgfältig untersuchen und eine geeignete (oft kortisonbasierte) Therapie einleiten.
Auch ein Teil des Herzens wird häufig bei Lungenkrebs mitbestrahlt. Dadurch kann sich die Herzleistung verringern oder die Herzkranzgefäße können sich verändern. Diese Nebenwirkungen treten aber eher selten auf, und bei der Bestrahlungsplanung wird regelmäßig gewährleistet, dass die Herzbelastung so gering wie möglich ausfällt.
Endoskopische Therapie beim Lungenkarzinom
Die Bronchoskopie ist ein wichtiges Verfahren bei der Diagnose von Lungenkrebs; der Arzt kann damit aber auch den Erfolg seiner Behandlung kontrollieren. Darüber hinaus bietet diese Methode Möglichkeiten bei der Behandlung, wobei je nach Art und Lage des Tumors unterschiedliche endoskopische Verfahren zur Verfügung stehen.
Die endoskopische Behandlung kann zum Einsatz kommen, wenn der Betroffene durch Absonderungen (Sekret) oder Gewebeneubildungen in den Atemwegen schlecht atmen kann oder wenn bei ihm Blutungen auftreten.
Sekret kann gegebenenfalls über einen Schlauch abgesaugt werden. Blutungen lassen sich durch Druck auf die blutende Stelle (mechanische Kompression) oder mit einem Laser stoppen. Gewebeneubildungen werden entweder mit mechanischen Instrumenten wie Scheren und Zangen abgetragen oder durch Kältesonden beziehungsweise Laser zerstört.
Bei manchen Betroffenen mit Lungenkrebs können die zentralen Atemwege zum Beispiel durch den Tumor so stark verengt sein, dass sie unter lebensbedrohlicher Atemnot leiden. Bei ihnen kann der Arzt durch das Endoskop kleine Röhrchen (Endoprothesen oder Stents) einsetzen, die die verengte Stelle dehnen und offenhalten und so die Atemnot beseitigen. Sogar die innere Bestrahlung eines kleinen Gebietes ist möglich. Diese Therapieverfahren sind allerdings technisch sehr aufwändig und können nur an entsprechend spezialisierten Kliniken erfolgen.
Symptomatische Therapie von Lungenkrebs
Lungenkrebs entwickelt sich in der Regel nicht in einer vollständig gesunden Lunge. Da dieser Tumor meistens eine auslösende Ursache – meist Tabakrauch – hat, sind auch das gesamte Bronchialsystem und Lungengewebe beeinträchtigt. Aus diesem Grund leiden viele Betroffene an einer chronisch obstruktiven Bronchitis und Lungenüberblähung (COPD / Emphysem). Diese Begleiterkrankungen können den Allgemeinzustand des Kranken erheblich mindern und dazu führen, dass er nicht operiert werden kann. Manchmal verschlechtern sich sogar die Möglichkeiten einer Strahlenbehandlung.
Bei den meisten Betroffenen mit Lungenkrebs müssen diese Zusatzerkrankungen behandelt werden: durch Atemgymnastik, sekret- und krampflösende Medikamente, eventuell sogar mit Antibiotika. Viele Krebskranke leiden auch an peripheren Gefäßerkrankungen, an einer Erkrankung der Herzkranzgefäße oder an Herzrhythmusstörungen. Auch diese Krankheiten erfordern eine spezielle Therapie.
Lindernde (palliativmedizinische) Behandlung bei Lungenkrebs
Ist Lungenkrebs so weit fortgeschritten, dass er nicht mehr heilbar ist, kann die Palliativmedizin für die Betroffenen noch sehr viel tun, damit es ihnen in der ihnen verbleibenden Lebenszeit gutgeht.
Wichtig: Bei fortgeschrittenem Lungenkrebs sollen Betroffene früh, am besten bereits, wenn die Erkrankung festgestellt wird, über palliativmedizinische Angebote informiert werden.
Weitere Behandlungsmöglichkeiten bei Lungenkrebs
Neben schulmedizinischen Therapieoptionen werden zur Behandlung von Lungenkrebs auch komplementäre und alternative Methoden angeboten. Worin sich diese unterscheiden und auf was Sie dabei achten sollten, können Sie im Artikel „Unkonventionelle Behandlungsmöglichkeiten“ nachlesen.
Rehabilitation und Nachsorge
Rehabilitation und Nachsorge sind wesentliche Bestandteile der onkologischen Versorgung nach Lungenkrebs. Rehabilitationskliniken, Fach- und Hausarzt betreuen und begleiten Betroffene nach der stationären oder ambulanten Akutversorgung. Viele wenden sich zusätzlich auch an eine Selbsthilfegruppe. Rehabilitationssport ist ein fester Bestandteil der Angebote.
Rehabilitation
Wenn Sie die erste Behandlungsphase (Primärbehandlung) des Eierstockkrebs – also Operation und / oder medikamentöse Tumortherapie und / oder Strahlentherapie – geschafft haben, beginnt mit der Rehabilitation die nächste Phase.
Jedem Betroffenen soll eine für ihn passende Rehabilitation angeboten werden. Halten die Beschwerden länger an, lassen Sie sich beraten, welche weiteren Rehamaßnahmen für Sie in Frage kommen. Sprechen Sie mit Ihrem behandelnden Arzt darüber, ob und wann eine onkologische Rehabilitation für Sie sinnvoll ist.
Ausführliche Informationen erhalten Sie im Text „Rehabilitation".
Nachsorge
Ziel der Nachsorge bei Lungenkrebs ist es, rechtzeitig zu erkennen, wenn es zu einem Rückfall der Erkrankung kommt (Tumorrezidiv) oder Begleit- oder Folgeerkrankungen auftreten. Außerdem ist es Aufgabe der Nachsorge, Ihnen bei Ihren körperlichen, seelischen und sozialen Problemen zu helfen. Dazu gehört auch, dass Folgen oder Behinderungen, die durch die Krankheit entstanden sind, soweit wie möglich behoben werden und Sie – wenn Sie es wünschen – gegebenenfalls wieder berufstätig sein können.
Ausführliche Informationen erhalten Sie im Text „Nachsorge“.
Selbsthilfegruppen
Die meisten Erkrankten trifft die Diagnose Lungenkrebs völlig überraschend. Die Behandlung und alles, was sich daran anschließt, die Befürchtung, dass das Leben früher als erwartet zu Ende sein könnte, die praktischen, alltäglichen Folgen der Krankheit – all das sind neue, unbekannte Probleme.
Für viele ist dann der Kontakt zu anderen Betroffenen, die sie zum Beispiel in einer Selbsthilfegruppe finden, eine große Hilfe. Denn sie kennen die Probleme aus eigener Erfahrung und können Ihnen mit Rat und Tat helfen.
Sie können bereits während der Behandlungszeit Kontakt zu einer Selbsthilfegruppe aufnehmen oder aber erst, wenn Ihre Therapie abgeschlossen ist. Wenn Ihnen Ihr Arzt oder das Pflegepersonal im Krankenhaus bei der Suche nach einer Selbsthilfegruppe nicht helfen kann, wenden Sie sich an das INFONETZ KREBS der Deutschen Krebshilfe.
Zurück in den Alltag
Die Behandlung einer Krebserkrankung verändert das Leben des Betroffenen und seiner Angehörigen. Danach wieder in den Alltag zurückzufinden, ist nicht immer leicht und oft eine große Herausforderung für den Krebskranken. Familie, Freunde, Kollegen, Ärzte und eventuell auch andere berufliche Helfer, zum Beispiel Sozialarbeiter, Mitarbeiter von kirchlichen Institutionen, Beratungsstellen sowie Psychologen können Sie dabei unterstützen.
Mussten Sie Ihre Berufstätigkeit unterbrechen, gibt es Möglichkeiten, Ihnen den Einstieg zu erleichtern oder krankheitsbedingte Nachteile wenigstens teilweise auszugleichen.
Wichtig ist, dass Sie die verschiedenen Möglichkeiten und Angebote kennen. Dann fällt es Ihnen leichter, Ihre Zukunft zu planen und zu gestalten. Nehmen Sie die Hilfen, die Ihnen angeboten werden, in Anspruch.
Dazu gehören auch verschiedene finanzielle Unterstützungen. Informationen über Sozialleistungen, auf die Sie Anspruch haben, erhalten Sie im Text „Sozialleistungen bei Krebs“.
Weitere Informationen
Letzte Aktualisierung
- Wissenschaftliche Überarbeitung Mai 2021
- Aktualisierung der Fallzahlen Januar 2022
Text und Redaktion
- Dr. Désirée Maßberg, Stiftung Deutsche Krebshilfe
- Sandra von dem Hagen, Stiftung Deutsche Krebshilfe
Medizinische Beratung
Prof. Dr. med. M. Thomas
Chefarzt der Abteilung
Innere Medizin – Onkologie
Thoraxklinik am Universitätsklinikum Heidelberg
Röntgenstr. 1
69126 Heidelberg
Dr. med. H. Bischoff
Thoraxklinik am Universitätsklinikum Heidelberg
Röntgenstr. 1
69126 Heidelberg
Prof. Dr. med. Ch. Rübe
Direktor der Klinik für Strahlentherapie und Radioonkologie
Universitätsklinikum des Saarlandes
Kirrberger Straße
66421 Homburg / Saar
PD Dr. med. J. Fleckenstein
Klinik für Strahlentherapie und Radioonkologie
Universitätsklinikum des Saarlandes
Kirrberger Straße 66421 Homburg / Saar
Quellen
Zur Erstellung dieser Broschüre wurden die nachstehend aufgeführten Informationsquellen herangezogen:
- S3 Leitlinie Lungenkarzinom, Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF): Prävention, Diagnostik, Therapie und Nachsorge des Lungenkarzinoms, Langversion 1.0, 2018, AWMF-Registernummer: 020/007OL
- ASCO GUIDELINES LUNG CANCER
- Therapy for Stage IV Non-Small Cell Lung Cancer with Driver Alterations, published ahead of print February 16, 2021, DOI: 10.1200/JCO.20.03570, Nasser H. Hanna, MD; Andrew G. Robinson, MD; Sarah Temin, MSPH; Sherman Baker Jr, MD; Julie R. Brahmer, MD; Peter M. Ellis, MD, PhD Laurie E. Gaspar, MD, MBA; Rami Y. Haddad, MD; Paul J. Hesketh, MD; Dharamvir Jain, MD; Ishmael Jaiyesimi, MD; David H. Johnson, MD, MACP; Natasha B. Leighl, MD; Pamela R. Moffitt; Tanyanika Phillips, MD; Gregory J. Riely, MD, PhD; Rafael Rosell, MD; Joan H. Schiller, MD; Bryan J. Schneider, MD; Navneet Singh, MD, DM; David R. Spigel, MD; Joan Tashbar; and Gregory Masters, MD
- Therapy for Stage IV Non-Small Cell Lung Cancer without Driver Alterations, published online ahead of print January 28, 2020, doi 10.1200/JCO.19.03022, Nasser H. Hanna, Bryan J. Schneider, Sarah Temin, Sherman Baker Jr, Julie Brahmer, Peter M. Ellis, Laurie E. Gaspar, Rami Y. Haddad, Paul J. Hesketh, Dharamvir Jain, Ishmael Jaiyesimi, David H. Johnson, Natasha B. Leighl, Tanyanika Phillips, Gregory J. Riely, Andrew G. Robinson, Rafael Rosell, Joan H. Schiller, Navneet Singh, David R. Spigel, Janis O. Stabler, Joan Tashbar, and Gregory Masters
- Radiation Therapy for Small Cell Lung Cancer, published ahead of print January 27, 2021, DOI: 10.1200/JCO.20.03364, Megan E. Daly, MD; Nofisat Ismaila, MD; Roy H. Decker, MD, PhD; Kristin Higgins, MD; Dawn Owen, MD, PhD; Ashish Saxena, MD, PhD; Gregg E. Franklin, MD, PhD; Dusty Donaldson, MA; and Bryan J. Schneider, MD
- Molecular Testing for the Selection of Patients With Lung Cancer for Treatment With Targeted Tyrosine Kinase Inhibitors Guideline Endorsement, published online before print February 5, 2018, doi: 10.1200/JCO.2017.76.7293, Gregory P. Kalemkerian, Navneet Narula, Erin B. Kennedy, William A. Biermann, Jessica Donington, Natasha B. Leighl, Madelyn Lew, James Pantelas, Suresh S. Ramalingam, Martin Reck, Anjali Saqi, Michael Simoff, Navneet Singh, and Baskaran Sundaram
- Adjuvant Chemotherapy and Adjuvant Radiation Therapy for Stages I-IIIA Resectable Non-Small Cell Lung Cancer, Published online April 24, 2017, DOI: 10.1200/JCO.2017.72.4401, Mark G. Kris, Laurie E. Gaspar, Jamie E. Chaft, Erin B. Kennedy. Christoper G. Azzoli, Peter M. Ellis, Steven H. Lin, Harvey I. Pass, Rahul Seth, Frances A. Shepherd, David R. Spigel, John R. Strawn, Yee C. Ung, and Michael Weyant
- ESMO GUIDELINES Lungenkrebs
- Onkopedia Leitlinie Lungenkarzinom, nicht-kleinzellig (NSCLC)
- Onkopedia Leitlinie Lungenkarzinom, kleinzellig (SCLC)
- Klassifikation der Tumorstadien nach UICC 8, siehe Lim W, Ridge CA, Nicholson AG, Mirsadraee S. The 8th lung cancer TNM classification and clinical staging system: review of the changes and clinical implications. Quant Imaging Med Surg. 2018;8(7):709-718. doi:10.21037/qims.2018.08.02
Benötigen Sie Hilfe?
Das INFONETZ KREBS steht Betroffenen nach einer Krebsdiagnose bei! Eine persönliche, kostenfreie Krebsberatung erhalten Sie montags bis freitags von 8 bis 17 Uhr unter der Telefonnummer 0800 / 80 70 88 77 oder per E-Mail: krebshilfe@infonetz-krebs.de.



