BRUSTKREBSFRÜHERKENNUNG
Wichtigstes Ziel bei der Brustkrebsfrüherkennung ist es, die Zahl der tumorbedingten Todesfälle zu senken. Außerdem können früh entdeckte und daher kleinere Tumoren brusterhaltend operiert und insgesamt schonender behandelt werden. Doch neben diesen Vorteilen können Krebsfrüherkennungsuntersuchung auch Nachteile haben.
Welche Untersuchungen zur Brustkrebsfrüherkennung gibt es?
Für die Früherkennung von Brustkrebs stehen die Tastuntersuchung für Frauen ab 30 Jahren und das Mammographie-Screening für Frauen von 50 bis 75 Jahren zur Verfügung. Hier beschreiben wir Ihnen die Vor- und Nachteile beider Verfahren. Für das Mammographie-Screening-Programm gibt es zahlreiche Studien aus anderen europäischen Ländern, die den Nutzen und die Risiken dieser Krebsfrüherkennungsuntersuchung bewerten. Sie finden hier auch die Empfehlungen der Experten der Deutschen Krebshilfe. Wir raten Ihnen aber, sich selbst ein Bild zu machen und sich für oder gegen eine Teilnahme zu entscheiden.
Wenn Sie Fragen haben, Ihnen etwas unklar ist oder Sie sich damit überfordert fühlen, dann lassen Sie sich von Ihrem Arzt beraten. Vor allem, wenn Sie einen oder sogar mehrere Risikofaktoren für Brustkrebs haben, scheint es sinnvoll, Ihr persönliches Risiko bei der Entscheidung, ob Sie an Krebsfrüherkennungsuntersuchungen teilnehmen möchten oder nicht, zu berücksichtigen.
Hinweis: Umgangssprachlich werden Untersuchungen zur Brustkrebsfrüherkennung auch als Brustkrebsvorsorge bezeichnet. Das ist nicht richtig, denn Fachleute verwenden den Begriff Brustkrebsvorsorge, wenn es tatsächlich darum geht, Krebs zu verhindern, das heißt, wenn beispielsweise bei einer Früherkennungsuntersuchung Krebsvorstufen entdeckt und entfernt werden.
Allgemeine Informationen zu Krebsfrüherkennungsuntersuchungen und der Bewertung von Nutzen und Risiko finden Sie im Text „Krebsvorsorge und Krebsfrüherkennung“.
Tastuntersuchung der Brust
Die gesetzlichen Krankenkassen bieten Frauen ab 30 Jahren im Rahmen der Brustkrebsfrüherkennung an, sich ihre Brust einmal im Jahr von einem Arzt abtasten zu lassen. Dabei soll der Frauenarzt ihnen auch zeigen, wie sie ihre Brust selbst abtasten können.
Vorteile der Tastuntersuchung
- Frauen, die ihre Brust regelmäßig selbst abtasten, entwickeln ein besseres Gefühl für Veränderungen in der Brust.
Nachteile und mögliche Risiken der Tastuntersuchung
- Eventuell ist es Ihnen peinlich, Ihre Brust abtasten zu lassen.
- Diese Methode zur Brustkrebsfrüherkennung führt häufig zu falsch-positiven Befunden: „Der getastete Knoten ist bösartig“, obwohl er harmlos ist, und zu falsch-negativen Befunden: „Die Brust tastet sich unauffällig“, obwohl bereits Brustkrebs vorliegt und nicht ertastet werden kann.
- Darüber hinaus reicht die Tastuntersuchung allein nicht aus, um Brustkrebs so frühzeitig zu erkennen, dass sich die Prognose der Frauen verbessert.
Empfehlung zur Tastuntersuchung
Im Rahmen der Brustkrebsfrüherkennung ist die Tastuntersuchung durch den Arzt wichtig, weil sie bei Beschwerden in der Brust oder bei Verdacht auf Brustkrebs dazu führt, dass weiterführende Untersuchungen veranlasst werden. Als alleinige Maßnahme zur Brustkrebsfrüherkennung reicht die ärztliche Tastuntersuchung der Brust für Frauen ab 30 Jahren aus Sicht der Deutschen Krebshilfe nicht aus. Das Abtasten der eigenen Brust kann Ihnen dabei helfen, Ihr Körperbewusstsein und Ihr Gefühl für die eigene Brust zu verbessern und neu auftretende Veränderungen schneller zu bemerken.
Mammographie-Screening
Das Mammographie-Screening ist ein Programm der gesetzlichen Krankenkassen zur Brustkrebsfrüherkennung. Die gesetzlichen Krankenkassen bieten Frauen zwischen 50 und 75 Jahren eine qualitätsgesicherte Röntgenuntersuchung der Brust (Mammographie) an. Zwischen 50 und 69 Jahren werden Sie alle zwei Jahre dazu eingeladen.
Hinweis: Da die Altersgrenze erst ab dem 1. Juli 2024 von 69 auf 75 Jahre angehoben wurde, wird es noch eine Weile dauern, bis auch das Einladungssystem entsprechend umgestellt ist. Interessierte Frauen im Alter von 70 bis 75 Jahren können sich daher selbst für eine Mammographie-Untersuchung bei den zentralen Stellen anmelden (www.mammo-programm.de/de/termin). Bitte beachten Sie, dass die letzte Mammographie 22 Monate zurückliegen muss. Auch ist die Teilnahme nur möglich, wenn innerhalb der letzten zwölf Monate keine Mammographie aus anderen Gründen erfolgt ist.
Bei der Mammographie macht eine Röntgenfachkraft zur Früherkennung von Brustkrebs zwei Aufnahmen von jeder Brust. Dazu wird Ihre Brust flach zwischen zwei Platten zusammengedrückt. Zwei speziell geschulte Fachärzte werten die Röntgenbilder aus. Ist das Ergebnis der Untersuchung unklar, wird Ihre Brust eventuell noch einmal geröntgt oder mit Ultraschall untersucht. Lässt sich der Befund nicht eindeutig klären, wird eine Gewebeprobe entnommen (Biopsie).
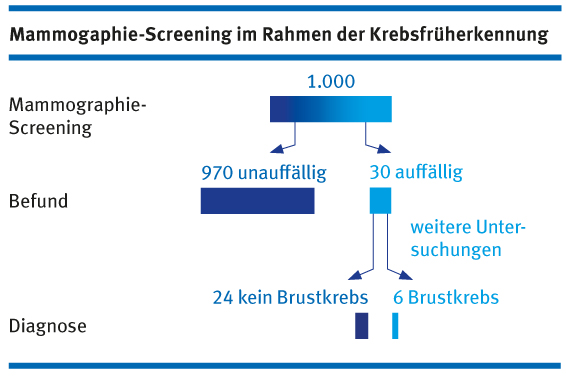
Zahlen zur Mammographie
Von 1.000 Frauen, die am Mammographie-Screening teilgenommen haben, erhalten 970 die Nachricht, dass ihr Befund unauffällig war. 30 Frauen werden weitere Untersuchungen angeboten. Bei 24 dieser 30 Frauen stellt sich heraus, dass der Verdacht falsch gewesen ist. Sechs Frauen erhalten die Diagnose Brustkrebs.
Von sechs Frauen, bei denen bei der Mammographie Brustkrebs festgestellt wird, haben fünf einen bösartigen Tumor, der sich unbehandelt weiter ausbreitet. Bei einer von sechs Frauen handelt es sich um veränderte Zellen in den Milchgängen der Brust, ein sogenanntes Duktales Carcinoma in Situ (DCIS), das sich zu einem bösartigen Tumor verändern kann. Bei welcher Frau dies aber wirklich geschieht, lässt sich nicht vorhersagen, und deshalb empfehlen Ärzte den betroffenen Frauen, das DCIS behandeln zu lassen.
Bei zwei von insgesamt 1.000 Frauen, bei denen während der Untersuchungen kein Brustkrebs festgestellt wurde, wird innerhalb der nächsten zwei Jahre bis zum erneuten Screening Brustkrebs diagnostiziert. Dieser Brustkrebs war zum Zeitpunkt der letzten Mammographie entweder noch so klein, dass er gar nicht entdeckt werden konnte, oder er ist danach neu entstanden. Diese sogenannten Intervallkarzinome treten häufiger bei Frauen mit einer hohen Brustdichte auf. Die Brustdichte beschreibt das Verhältnis von Milchdrüsen und Milchgängen zum Fettgewebe.
Studien legen nahe, dass bei Frauen, die am Mammographie-Screening teilnehmen, zum Teil auch Brustkrebs und DCIS-Erkrankungen durch die Mammographie festgestellt werden, die zu Lebzeiten gar nicht aufgefallen wären. Denn manche Veränderungen, die in der Mammographie bösartig aussehen, breiten sich nicht weiter aus und sind deshalb auch nicht gefährlich. In diesem Fall sprechen die Experten von Überdiagnosen. Da diese nicht bedrohlichen von den wirklich bösartigen Veränderungen aber nicht zu unterscheiden sind, zieht eine Überdiagnose eine Behandlung nach sich, die nicht erforderlich gewesen wäre.
Alles, was wir Ihnen soeben beschrieben haben, bezieht sich auf eine Untersuchung im Rahmen des Mammographie-Screenings. Wer regelmäßig alle zwei Jahre zur Mammographie geht, hat jedes Mal dieselben Voraussetzungen und auch dieselben Unwägbarkeiten.
Vorteile der Mammographie
- Studien konnten belegen, dass das Mammographie-Screening-Programm Brustkrebs im Frühstadium entdecken kann. Diese Frauen haben eine größere Chance, dass ihre Erkrankung geheilt werden kann.
- Studien konnten weiterhin belegen, dass das Mammographie-Screening die Sterblichkeit an Brustkrebs senken kann.
- Von 1.000 Frauen, die 20 Jahre lang regelmäßig am Mammographie-Screening teilnehmen, versterben 13 bis 17 an Brustkrebs. Ohne Screening wären es 19 von 1.000 Frauen. Somit werden etwa zwei bis sechs von 1.000 Frauen durch das Screening-Programm vor dem Tod an Brustkrebs bewahrt.
Nachteile und mögliche Risiken der Mammographie
- Das Zusammendrücken der Brust bei der Mammographie zwischen den Platten kann als unangenehm und / oder schmerzhaft empfunden werden.
- Die Röntgenuntersuchung erfolgt durch ionisierende Strahlen. Die Strahlendosis ist allerdings durch qualitätsgesicherte Geräte so gering wie möglich. Experten gehen davon aus, dass Frauen, die regelmäßig am Mammographie-Screening-Programm teilnehmen, durch die Strahlung keinen Schaden erleiden.
- Von 1.000 Frauen, die am Mammographie-Screening teilgenommen haben, wird bei 30 Frauen ein auffälliger Befund festgestellt, und ihnen werden weitere Untersuchungen angeboten. Bei 24 dieser 30 Frauen stellt sich heraus, dass der Verdacht falsch gewesen ist. Diese Frauen müssen eine Zeit lang mit der Angst leben, dass sie vielleicht Krebs haben.
- Von sechs Frauen, bei denen Brustkrebs festgestellt wird, hat eine ein sogenanntes Duktales Carcinoma in Situ (DCIS), das sich zu einem bösartigen Tumor verändern kann, aber nicht zwangsläufig wird. Da sich nicht vorhersagen lässt, bei welcher Frau dies wirklich geschieht, wird das DCIS ebenfalls operativ entfernt.
- Beim Mammographie-Screening werden auch auffällige Befunde entdeckt, die gar kein Brustkrebs sind. Von 1.000 Frauen, die 20 Jahre lang regelmäßig zur Mammographie gehen, erhalten neun bis zwölf Frauen eine Überdiagnose (es wird eine Veränderung festgestellt, die ohne Früherkennung zu Lebzeiten gar nicht aufgefallen wäre).
- Als Folge der Überdiagnose werden diese Frauen unnötig behandelt. Ihnen wird in der Regel eine Gewebeentnahme (Stanzbiopsie) empfohlen.
- Bei Frauen mit einer hohen Brustdichte besteht das Risiko, dass zwischen zwei Terminen zur Mammographie Brustkrebs auftritt (Intervallkarzinom).
- Keine Untersuchungsmethode ist zu 100 Prozent verlässlich. Trotz einer gewissenhaften und gründlichen Untersuchung kann es vorkommen, dass ein bösartiger Befund beim Mammographie-Screening nicht diagnostiziert wird.
Empfehlung zur Mammographie
Das qualitätsgesicherte Mammographie-Screening für Frauen zwischen 50 und 75 Jahren kann Brustkrebs im Frühstadium entdecken und ist grundsätzlich eine sinnvolle Maßnahme. Den Vorteilen dieser Brustkrebsfrüherkennung stehen Nachteile und Risiken gegenüber. Die Deutsche Krebshilfe empfiehlt Frauen, dass sie sich umfassend darüber informieren und sich auf dieser Basis für oder gegen eine Teilnahme entscheiden.
Für Frauen mit einer erblichen Belastung für Brustkrebs ist über das Mammographie-Screening hinaus ein spezielles und engmaschigeres Früherkennungsprogramm sinnvoll. Spezielle Zentren für familiären Brust- und Eierstockkrebs (FBREK-Zentren) bieten ein solches Programm bereits Frauen ab 25 Jahren an.
Weitere Informationen
Letzte Aktualisierung
- Wissenschaftliche Überarbeitung Juli 2024
Text und Redaktion
- Dr. Désirée Maßberg, Stiftung Deutsche Krebshilfe
- Sandra von dem Hagen, Stiftung Deutsche Krebshilfe
- Gabriela Wolff-Bosio, Stiftung Deutsche Krebshlife
Quellen
Zur Erstellung dieser Broschüre wurden die nachstehend aufgeführten Informationsquellen herangezogen:
- G-BA. Mammographie-Screening: Ausweitung des Programms für Frauen von 70 bis 75 Jahren; 08/2023; www.g-ba.de/themen/methodenbewertung/ambulant/frueherkennung-krankheiten/erwachsene/krebsfrueherkennung/mammographie-screening-ausweitung/
Benötigen Sie Hilfe?
Das INFONETZ KREBS steht Betroffenen nach einer Krebsdiagnose bei! Eine persönliche, kostenfreie Krebsberatung erhalten Sie montags bis freitags von 8 bis 17 Uhr unter der Telefonnummer 0800 / 80 70 88 77 oder per E-Mail: krebshilfe@infonetz-krebs.de.

