BRUSTKREBS
Brustkrebs ist die häufigste Krebsart bei Frauen. Jedes Jahr erkranken in Deutschland laut Robert Koch-Institut Berlin 70.550 Frauen und 740 Männer neu daran. Zunehmend sind auch Jüngere betroffen.
Inhaltsverzeichnis
- Ursachen von Brustkrebs
- Brustkrebs: Früherkennung
- Erkennen von Brustkrebs: Symptome im Anfangsstadium
- Diagnose von Brustkrebs
- Klassifikation und Stadieneinteilung von Brustkrebs
- Behandlung von Brustkrebs
- Brustkrebs bei Männern
- Wiederaufbau der Brust
- Rehabilitation und Nachsorge
- Gymnastik – so werden Sie wieder fit
- Das Lymphödem
- Weitere Informationen
- Benötigen Sie Hilfe?
Ursachen von Brustkrebs
Die genaue Ursache von Brustkrebs ist oft unklar. Wissenschaftliche Untersuchungen haben einige Risiken nachweisen können: Dazu gehören beispielsweise Übergewicht, zu wenig Bewegung, der übermäßige Konsum von Tabak und Alkohol, eine Brustkrebs-Behandlung mit bestimmten Hormonersatztherapien und eine familiäre Vorbelastung.
Jedes Jahr erkranken in Deutschland 167,5 von 100.000 Frauen und 1,8 von 100.000 Männern an Brustkrebs. Mit etwa 71.290 Neuerkrankungen insgesamt ist Brustkrebs in Deutschland die häufigste Krebserkrankung bei Frauen. Das mittlere Erkrankungsalter liegt für Frauen bei 65 Jahren, für Männer bei 71 Jahren.
Manche Frauen, die mit der Diagnose Brustkrebs konfrontiert werden, fragen sich: „Warum habe ausgerechnet ich Krebs?“ oder: „Was habe ich falsch gemacht?“ An Brustkrebs zu erkranken, ist aber keine Frage der „Schuld“ oder des falschen Handelns.
Warum Brustkrebs entsteht, darüber herrscht noch weitgehend Ungewissheit. Klar ist allerdings, dass die Veränderung des Erbgutes einer einzigen Zelle der entscheidende Schritt von einer normalen Zelle zu einer bösartigen Tumorzelle ist. Diese Veränderung führt dazu, dass diese Zelle ihre natürliche Teilungshemmung verliert: Sie kann sich dann ungehindert vermehren, bis schließlich viele Millionen Zellen eine Geschwulst bilden.
Aufbau der weiblichen Brust
Die weibliche Brust ist für viele vor allem ein Symbol der Weiblichkeit. Rein anatomisch gehört sie zu den sekundären Geschlechtsmerkmalen und produziert nach der Geburt eines Kindes Muttermilch zur Ernährung des Neugeborenen. Wie funktioniert dieses Organ? Wie ist es aufgebaut?
Aussehen, Größe und Beschaffenheit der Brust sind bei Frauen sehr unterschiedlich. Sie besteht aus dem Brustgewebe, aus der Brustwarze mit dem Warzenhof (Areola) und aus Talgdrüsen (Montgomerysche Drüsen), die manchmal wie Pickel aussehen.
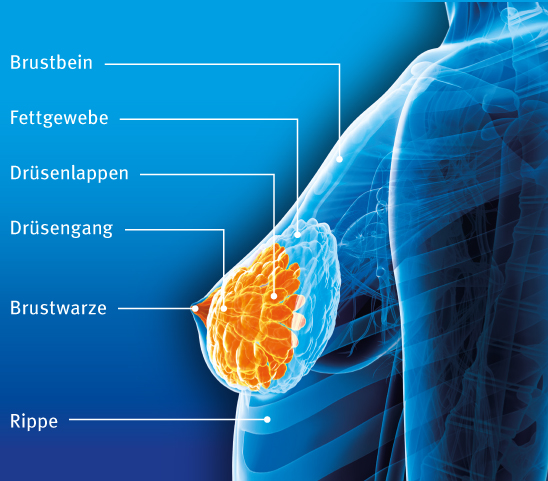
Aufbau der Brust
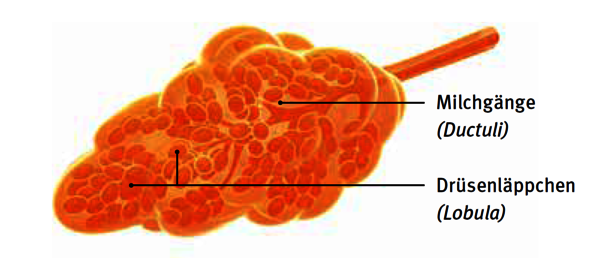
Die gesunde Brust einer erwachsenen Frau besteht zum größten Teil aus Fett und Drüsengewebe. Ihre Hauptaufgabe ist es, nach der Geburt eines Kindes Muttermilch zu produzieren, um das Baby zu ernähren. Dafür gibt es in der Brust ein ganzes System von Zellen, das vom Aufbau her an ein Bündel Trauben erinnert. Die milchausscheidenden Drüsenläppchen (Lobuli) wären dabei die „Trauben“, die gruppenweise vorhanden sind. Die tragenden „Zweige“ sind die sogenannten Milchgänge (Ductuli), die Milch von den Drüsen zur Brustwarze transportieren. Drüsen und Milchgänge sind von Fettgewebe umgeben. Die Menge an Fettgewebe bestimmt, wie groß die Brust ist, und ist von Frau zu Frau verschieden. Mit zunehmendem Alter verändert sich die Größe.
Die Brust liegt auf dem großen Brustmuskel (Musculus pectoralis major), der vom Brust- und Schlüsselbein bis zu den Schulterknochen reicht.
Veränderungen in der Brust
Zahlreiche Blutgefäße versorgen das Brustgewebe mit Hormonen und Nährstoffen. Während des Menstruationszyklus, der Schwangerschaft und sexueller Erregung sind diese Gefäße prall gefüllt. Die Veränderungen während des monatlichen Zyklus hängen mit wechselnden Hormonspiegeln zusammen. Östrogen und später auch Gestagen sorgen dafür, dass die Brust vermehrt Wasser einlagert, stärker durchblutet ist und sich dadurch etwas verfestigt. Die Brustdrüsen schwellen dabei an und vermehren die Zahl ihrer Zellen. Durch diese Veränderungen bereitet sich der Körper auf eine eventuelle Schwangerschaft und die dann folgende Milchproduktion vor. Wird die Frau aber nicht schwanger, bildet sich die Brust in ihren Ausgangszustand zurück.
Knoten in der Brust
Im Laufe der Jahre können die Brüste durch diese Veränderungen knotig werden. Diese Knoten bestehen aus Bindegewebe und kleinen Zysten, daher werden sie auch als fibrozystische Brustveränderungen (fibrozystische Mastopathie) bezeichnet. Kurz vor der Monatsblutung sind die Knoten am stärksten ausgeprägt, und viele Frauen haben dann in der Brust ein erhebliches Spannungsgefühl. Die Veränderungen verschwinden meist mit Eintritt der Wechseljahre.
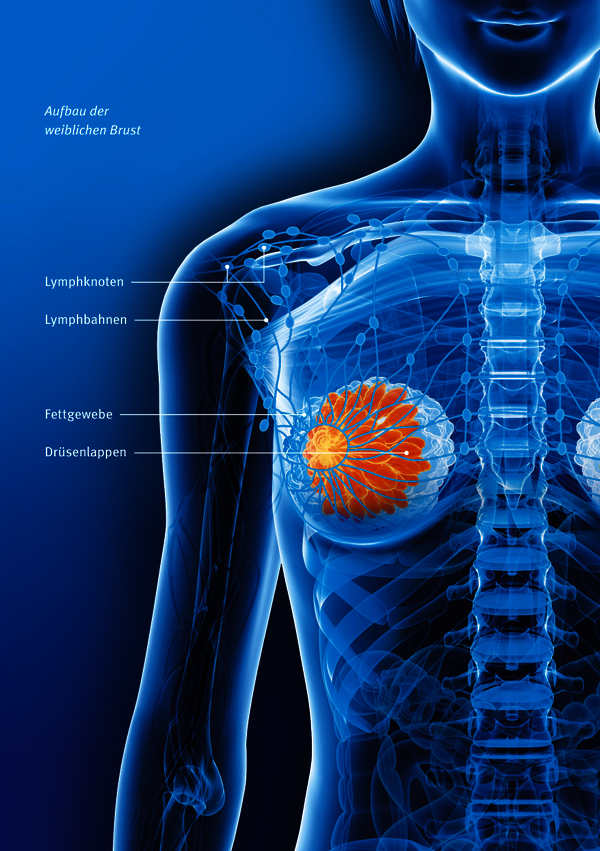
Lymphknoten als Filterstationen
Kleine Gefäße (Lymphbahnen) zwischen den Lymphknoten transportieren das Gewebewasser aus der Brust ab. Diese Lymphbahnen verlaufen zwischen Brustwarzen und Schultern und führen zu den Lymphknoten in der Achselhöhle sowie zwischen den beiden Brustwarzen. Letztere gehen zu den Lymphknoten an den Seiten des Brustbeins, die unter den Rippen liegen.
Lymphbahnen und -knoten bilden zusammen das lymphatische System, das ein wichtiger Bestandteil des Immunsystems unseres Körpers ist. Die Lymphknoten enthalten einen besonders hohen Anteil von weißen Blutkörperchen und filtern körperfremde Substanzen und Organismen wie Bakterien, Viren und Tumorzellen heraus.
Risikofaktoren für Brustkrebs
Einige Risikofaktoren für Brustkrebs sind bereits bekannt: zum Beispiel die weiblichen Geschlechtshormone Östrogen und Progesteron, die zur Hormonersatztherapie während der Wechseljahre oder danach eingesetzt werden können und die Entstehung von Brustkrebs begünstigen können.
Aber auch der individuelle Lebensstil und Umwelteinflüsse können das Risiko für die Entstehung von Brustkrebs beeinflussen.
Ernährung und Übergewicht
Dazu gehört etwa die Zusammensetzung der Nahrungsmittel – also was Sie essen und wie viel. Kritisch wird hier beispielsweise eine fettreiche Ernährung betrachtet. Übergewicht und zu wenig Bewegung – besonders nach den Wechseljahren – erhöhen das Risiko für Brustkrebs ebenfalls.
Alkohol
Auch Alkohol ist ein Risikofaktor für Brustkrebs: Je mehr Alkohol eine Frau trinkt, desto mehr steigt ihr Erkrankungsrisiko. Bei einer Frau, die zum Beispiel täglich 25 Gramm Alkohol trinkt (enthalten in 0,3 l Wein oder 0,6 l Bier), erhöht sich das Brustkrebsrisiko um 31 Prozent, bei 100 g konsumiertem Alkohol erhöht es sich um 270 Prozent. Ursache für die krebsfördernde Wirkung ist vermutlich das Acetaldehyd, eine durch den Stoffwechsel entstandene und nachweislich krebserzeugende (kanzerogene) Verbindung aus dem reinen Alkohol, dem Äthanol.
Für die kanzerogene Wirkung ist aber vermutlich nicht nur der Alkohol selbst verantwortlich. Er beeinflusst außerdem auch den weiblichen Hormonhaushalt und führt zu erhöhten Östrogenspiegeln.
Was sind weitere Risikofaktoren für Brustkrebs?
Daneben sind als weitere Risikofaktoren für Brustkrebs bekannt: Diabetes Typ II und Rauchen. Auch ein dichtes Brustgewebe, hormonelles Ungleichgewicht beziehungsweise bestimmte Hormontherapien und Bestrahlungen des Brustkorbes in der Kindheit gehören dazu. Ob eine Frau Kinder bekommen hat und wie viele, ob und wie lang diese gestillt wurden und wann eine Frau die erste und letzte Menstruation hatte, all das spielt ebenfalls eine Rolle bei der Entstehung von Brustkrebs.
In wenigen Fällen kann eine erbliche Belastung für Brustkrebs vorliegen. Frauen, auf die das zutrifft, haben ein deutlich höheres Risiko zu erkranken; sie sind jünger, wenn die Krankheit ausbricht, und/oder es sind mehrere Familienmitglieder betroffen. Etwa fünf bis zehn Prozent der Brustkrebserkrankungen liegt eine solche erbliche Belastung zugrunde.
Für Sie besteht ein erhöhtes Risiko, an Brustkrebs zu erkranken
- Wenn Sie älter als 50 Jahre sind (allgemeines Altersrisiko: Im Alter steigt das Risiko an Krebs zu erkranken)
- Wenn nahe Verwandte (Mutter/Schwestern) bereits Brustkrebs hatten
- Wenn Sie selbst schon früher an Brustkrebs erkrankt waren
- Wenn Sie eine bestimmte Art der Veränderung des Drüsengewebes haben (atypisch proliferierende Mastopathie). Dies ist anzunehmen, wenn
- Beim Abtasten eine besonders knotige Brustdrüsenveränderung festgestellt wurde
- In der Mammographie zahlreiche Mikroverkalkungen gefunden worden sind oder
- Eine operative Gewebeprobe mikroskopische Zeichen für ein erhöhtes Entartungsrisiko ergeben hat
- Wenn Sie mit einer Hormonersatztherapie behandelt werden / wurden
- Wenn Sie übergewichtig sind und sich zu wenig bewegen
- Wenn Sie zu viel Alkohol trinken; für Frauen liegt die Obergrenze bei 10 Gramm Alkohol pro Tag (enthalten in 125 ml Wein oder 250 ml Bier)
- Wenn Sie aktiv oder passiv rauchen
Hinweis: Trifft auf Sie einer der oben genannten Risikofaktoren zu oder sogar mehrere, bedeutet das nicht zwangsläufig, dass Sie erkranken werden. Es scheint aber sinnvoll, Ihr persönliches Risiko bei der Entscheidung, ob Sie an einer Früherkennungsuntersuchung teilnehmen möchten oder nicht, zu berücksichtigen.
Wie kann ich mein Risiko für Brustkrebs reduzieren?
Sie können selbst dazu beitragen, dass sich Ihr persönliches Risiko, an Brustkrebs zu erkranken, verringert: Bewegen Sie sich regelmäßig, achten Sie auf ein normales Körpergewicht, trinken Sie wenig Alkohol und rauchen Sie nicht.
Übrigens: Auch Männer können an Brustkrebs erkranken. Besonders gefährdet sind Männer aus familiär vorbelasteten Familien. Im Vergleich zu der Zahl der betroffenen Frauen sind die Erkrankungszahlen zwar sehr gering, aber nach Schätzungen des Robert Koch-Instituts erkranken jährlich etwa 750 Männer neu daran.
Ausführlichere Informationen zum Thema „Brustkrebs bei Männern“.
Brustkrebs: Früherkennung
Die Früherkennung spielt eine wichtige Rolle im Kampf gegen Brustkrebs. Damit ist gemeint, dass die Krankheit entdeckt und behandelt wird, bevor sie Beschwerden verursacht. Die gesetzlichen Krankenkassen bezahlen Frauen Krebsfrüherkennungsuntersuchungen für Brustkrebs ab 30 Jahren.
Auch eine gesunde Lebensweise kann nicht garantieren, dass Sie nicht irgendwann einmal ernsthaft krank werden, etwa an Brustkrebs erkranken. Je früher die Krebskrankheit dann entdeckt und behandelt wird, desto größer sind die Heilungschancen.
Krebsfrüherkennungsuntersuchungen haben genau dieses Ziel: Tumore möglichst in frühen Stadien ihrer Entwicklung aufzuspüren. Frühe Stadien von Brustkrebs lassen sich nämlich meist erfolgreicher und auch schonender behandeln als späte Stadien, in denen möglicherweise sogar schon Tochtergeschwülste (Metastasen) entstanden sind.Dieses Prinzip leuchtet ein. Trotzdem werden Früherkennungsuntersuchungen bei Krebserkrankungen durchaus kritisch betrachtet, denn sie können auch Nachteile haben. Daher ist es sinnvoll, für jedes Verfahren die Vorteile den Nachteilen gegenüberzustellen und gegeneinander abzuwägen. Am Ende einer solchen Nutzen-Risiko-Abwägung können Sie dann entscheiden, ob Sie an dieser Krebsfrüherkennungsuntersuchung teilnehmen möchten oder nicht.
Früherkennung von familiärem Brustkrebs
Das Risiko, an Brustkrebs zu erkranken, kann vererbt werden. Experten schätzen, dass etwa fünf bis zehn Prozent aller Betroffenen die Anlage, an Krebs zu erkranken, von Mutter oder Vater geerbt haben. Sie selbst können diese Veranlagung wiederum an ihre Kinder weitergeben. Diese Familien, in denen Krebserkrankungen wie Brustkrebs gehäuft vorkommen, werden als Hochrisikofamilien bezeichnet.
Rein statistisch gesehen sind pro Jahr etwa 4.900 Frauen von einem Brustkrebs bei familiärem Risiko betroffen. Bei ihnen kann eine Mutation in den sogenannten BReast-CAncer-Genen vorliegen (dies sind maßgeblich BRCA 1 und BRCA 2, darüber hinaus kennt man heute weitere betroffene Gene wie zum Beispiel CHEK2, PALB2 oder RAD51C). Ist das der Fall, haben diese Frauen ein erhöhtes Risiko, im Laufe ihres Lebens an Brustkrebs zu erkranken. Wer glaubt, zu einer solchen Risikofamilie zu gehören, braucht Beratung und Hilfe. Die Deutsche Krebshilfe hat deshalb bundesweit die Zentren „Familiärer Brust- und Eierstockkrebs” auf den Weg gebracht.
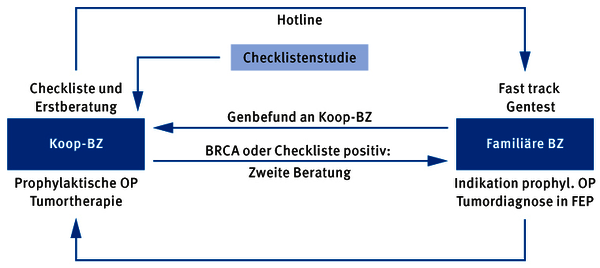
Heute beraten und betreuen in den 17 Zentren interdisziplinäre Ärzteteams und Wissenschaftler die ratsuchenden Familien; sie ermitteln das individuelle Krebsrisiko durch eine interdisziplinäre Beratung und legen es durch gendiagnostische Maßnahmen genauer fest. Bei der gynäkologischen Beratung besprechen sie die verschiedenen vorbeugenden und therapeutischen Möglichkeiten mit den Familienmitgliedern. Dazu gehört bei Bedarf auch eine psychoonkologische Beratung.
Begleitende Forschungsprojekte werten präventive und therapeutische Maßnahmen aus. Diese Forschungsprojekte haben vor allem zum Ziel, geeignete risikoangepasste Präventionsmaßnahmen zu entwickeln und zu überprüfen sowie neue Risikogene zu identifizieren und deren klinisches Erscheinungsbild zu ermitteln.
Die 17 universitären Zentren für Familiären Brust- und Eierstockkrebs arbeiten eng mit regionalen, ausgewiesenen Brust- und Krebszentren zusammen.
Brustkrebs wird auch an und durch männliche Verwandte vererbt
Wichtig zu wissen: Auch Männer sind gefährdet. Denn Veränderungen (Mutationen) in den Genen BRCA 1 oder BRCA 2 können auch an männliche Verwandte vererbt und von diesen wiederum an ihre Kinder weitergegeben werden. Männer mit verändertem BRCA 1-Gen haben ein leicht erhöhtes Risiko, an Darm- und Prostatakrebs zu erkranken. Bei einer BRCA 2-Mutation besteht zusätzlich ein erhöhtes Risiko für Brustkrebs.
Deshalb sollten sich in Hochrisikofamilien auch die männlichen Familienmitglieder untersuchen lassen.
Wichtig: Wenn Sie glauben, zu einer Hochrisikofamilie zu gehören, weil Ihre Großmutter, Mutter, Tante und/oder Schwester(n) schon an Brustkrebs erkrankt sind, wenden Sie sich an ein Brustzentrum in Ihrer Nähe. Die Adresse erfahren Sie vom INFONETZ KREBS der Deutschen Krebshilfe.
Erkennen von Brustkrebs: Symptome im Anfangsstadium
Im frühen Stadium sind die Brustkrebs-Symptome so allgemein und uncharakteristisch, dass sie auch eine ganz andere Ursache haben können. Deshalb ist es wichtig, dass Sie bei bestimmten Anzeichen frühzeitig zu Ihrem Arzt gehen. Er kann Sie untersuchen, den Brustkrebs erkennen und die nächsten Schritte einleiten.
Das erste Brustkrebs-Symptom, das auf die Erkrankung hinweisen kann, ist in der Regel ein Knoten. In vielen Fällen ertasten die Frauen diesen sogar selbst.
Gehen Sie bei diesen Anzeichen zu Ihrem Arzt
- Eine Brust hat sich im Umfang, in der Form und in der Lage verändert.
- Die Haut einer Brust hat sich verändert oder es besteht eine unklare Rötung.
- Eine Brust weist Einziehungen oder Vorwölbungen auf.
- Eine Brustwarze zieht sich ein.
- Aus der Brustwarze sondert sich Flüssigkeit ab.
- Sie ertasten in einer Brust, um den Warzenhof oder in den Achselhöhlen Knoten.
- Sie verlieren aus unerklärlichen Gründen an Gewicht.
Oft wird Ihr Arzt feststellen, dass hinter den Beschwerden eine harmlose Ursache steckt. Aber auch wenn als Ursache ein bösartiger Tumor festgestellt werden sollte: Ärztliche Hilfe kann in frühen Stadien Brustkrebs heilen und bei fortgeschrittenem Tumorleiden dazu beitragen, die verbleibende Lebensspanne möglichst erträglich und lebenswert zu gestalten.
Wichtig: An Krebs erkrankt nicht nur der Körper, auch die Seele kann aus dem Gleichgewicht geraten. Deshalb brauchen Krebsbetroffene auch seelische Begleitung, damit sie in ihrem Leben mit Krebs wieder Halt finden können. Lesen Sie mehr darüber, was Sie jetzt für sich tun können, im Artikel "Mit Krebs leben".
Diagnose von Brustkrebs
Eine frühzeitige Diagnose von Brustkrebs ist wichtig, denn je früher eine bösartige Erkrankung erkannt wird, desto besser sind in vielen Fällen die Heilungs- und Überlebenschancen. Allerdings haben viele Menschen Angst davor, in eine medizinische "Mühle" zu geraten, wenn sie den Verdacht haben, dass sie an Krebs erkrankt sein könnten. Deshalb schieben sie den Besuch beim Arzt immer weiter hinaus. So verständlich diese Angst auch ist: Es ist wichtig, dass Sie möglichst bald zum Arzt gehen.
Ist die Ursache harmlos, können Sie beruhigt sein. Sollte sich aber die Diagnose Brustkrebs bestätigen, dass Sie Brustkrebs haben, sind Ihre Heilungschancen umso besser, je früher er entdeckt wurde.
Bei den Untersuchungen im Rahmen der Diagnose von Brustkrebs werden folgende Fragen geklärt
- Haben Sie wirklich einen Tumor?
- Ist dieser gut- oder bösartig?
- Welche Krebsart ist es genau?
- Wo sitzt der Tumor?
- Wie ist Ihr Allgemeinzustand?
- Wie weit ist die Erkrankung fortgeschritten?
- Gibt es Metastasen?
- Mit welcher Brustkrebs-Behandlung kann für Sie der beste Erfolg erreicht werden?
- Welche Behandlung kann Ihnen zugemutet werden?
Hinweis: Eine Brustkrebs-Behandlung lässt sich nur dann sinnvoll planen, wenn vorher genau untersucht worden ist, woran Sie leiden.
Die Untersuchungen sollten in einem zertifizierten Brustzentrum gemacht werden. Es kann mehrere Tage oder sogar Wochen dauern, bis alle Ergebnisse vorliegen. Werden Sie dabei nicht ungeduldig, denn eine gründliche Diagnose bei Brustkrebs ist wichtig, um die Behandlung festlegen zu können, die für Sie am besten geeignet ist.
Knoten in der Brust ertastet
Oftmals ergibt sich der erste Verdacht auf Brustkrebs, weil die Frau selbst einen Knoten in der Brust ertastet hat. Es kann auch sein, dass der Frauenarzt bei der Tastuntersuchung eine verdächtige Stelle entdeckt hat. Dann gibt es eine Reihe von Untersuchungsverfahren, die den Verdacht, dass Sie an Brustkrebs erkrankt sind, ausräumen oder bestätigen sollen.
Untersuchungen bei auffälligem Tastbefund
- Erfragen Ihrer Krankengeschichte (Anamnese)
- Körperliche Untersuchung
- Röntgenuntersuchung der Brust (Mammographie)
- Eventuell ergänzend Ultraschalluntersuchung der Brust (Mammasonographie)
- Eventuell ergänzend Magnetresonanztomographie
- Gewebeentnahme (Biopsie)
Unklares Mammographie-Screening
Hat sich beim Mammographie-Screening im Rahmen der Brustkrebs-Früherkennung ein unklarer Befund ergeben, soll eine weitere Mammographie Klarheit bringen. Bleibt der Verdacht auf Brustkrebs bestehen, erfolgt eine Gewebeentnahme.
Wurde bei Ihnen Brustkrebs festgestellt, schließen sich weitere Untersuchungen an, denn Ihre behandelnden Ärzte müssen ganz genau feststellen, wo der Tumor sitzt, wie groß er ist, aus welcher Art von Zellen er besteht und ob er vielleicht schon Tochtergeschwülste (Metastasen) gebildet hat.
Sind die Untersuchungen beendet und alle Ergebnisse der Brustkrebs-Diagnose liegen vor, muss entschieden werden, wie es weitergeht. Ihr Arzt wird Ihnen genau erklären, welche Möglichkeiten der Brustkrebs-Behandlung es gibt, wie sich die Behandlung auf Ihr Leben auswirkt und mit welchen Nebenwirkungen Sie rechnen müssen. Die endgültige Entscheidung über Ihre Behandlung werden Sie gemeinsam mit den behandelnden Ärzten treffen. Dabei ist es von Anfang an wichtig, dass sich ein vertrauensvolles Patienten-Arzt-Verhältnis entwickelt.
Wichtig: Fühlen Sie sich allerdings bei Ihrem behandelnden Arzt nicht gut aufgehoben oder möchten Sie, dass ein anderer Arzt die vorgeschlagene Brustkrebs-Behandlung bestätigt, dann scheuen Sie sich nicht, eine zweite Meinung bei einem anderen (Fach-)Arzt einzuholen.
Ihre Krankengeschichte (Anamnese)
Im Rahmen der Diagnose von Brustkrebs wird Ihr Arzt sich mit Ihnen in einem ausführlichen Gespräch über Ihre aktuellen Beschwerden und deren Dauer, über Vor- und Begleiterkrankungen und eventuelle Risikofaktoren für Brustkrebs unterhalten. Sehr wichtig ist auch, dass Sie Ihrem Arzt alle Medikamente nennen, die Sie einnehmen, auch ergänzende Mittel, die Ihnen kein Arzt verordnet hat (zum Beispiel Johanniskraut, Ginkgopräparate oder grüner Tee). Auch diese Substanzen können Nebenwirkungen oder Wechselwirkungen mit anderen Medikamenten verursachen.
Am besten machen Sie sich vor dem Arztbesuch schon ein paar Notizen, damit Sie in dem Gespräch auch an alles denken.
Schildern Sie Ihrem Arzt all Ihre Beschwerden und Vorerkrankungen. Selbst Einzelheiten, die Ihnen unwichtig erscheinen, können für Ihren Arzt wichtig sein. Dazu gehören auch Informationen darüber, ob Sie vielleicht in Ihrem Beruf Faktoren ausgesetzt sind, die das Risiko für Brustkrebs erhöhen können. Der Arzt wird Sie aber auch ausführlich befragen und sich so ein umfassendes Bild machen.
Körperliche Untersuchung/Tastuntersuchung der Brust
Um den Tumor beurteilen zu können, gehört zur klinischen Untersuchung bei Brustkrebs vor allem die gründliche Tastuntersuchung der Brüste. Auch Ihre Achselhöhlen werden auf möglicherweise vorhandene Lymphknotenmetastasen hin abgetastet.
Röntgenuntersuchung der Brust (Mammographie)
Die Mammographie ist eine spezielle Röntgenuntersuchung der Brust. Sie soll dem Arzt Klarheit darüber verschaffen, ob es sich bei verdächtigen Tastbefunden tatsächlich um Brustkrebs handelt. Darüber hinaus gibt die Mammographie Aufschluss über die genaue Lage und Größe des Knotens. Die Strahlenbelastung ist bei den modernen Mammographiegeräten für die Frau sehr gering.
Für die Untersuchung müssen Sie den Oberkörper freimachen. Fachleute empfehlen, dass Sie sich vor der Mammographie im Brust- und Achselbereich nicht eincremen und auch kein Deo benutzen. Denn diese Stoffe können eventuell die Röntgenaufnahmen beeinträchtigen.
Bei der Aufnahme stehen Sie vor dem Mammographiegerät. Die Brust wird auf eine Plexiglasscheibe gelegt, eine zweite Scheibe nähert sich von oben beziehungsweise von der Seite und drückt die Brust zusammen. Manche Frauen empfinden dies als unangenehm oder sogar schmerzhaft. Je fester die Brust allerdings zusammengedrückt wird, desto besser ist die Qualität der Aufnahmen. Von jeder Brust werden bei der Mammographie zwei Röntgenaufnahmen gemacht: von oben nach unten und von der Mitte zur Seite. Der Arzt vergleicht die beiden Bilder und kann daraus mögliche Veränderungen und auch deren Lage in der Brust beurteilen. Insgesamt dauert die Mammographie etwa zehn bis 15 Minuten.
Ultraschalluntersuchung der Brust (Mammosonographie)
Ergänzend zur Mammographie kann die Ultraschalluntersuchung der Brust (Mammosonographie) erfolgen. Die Ultraschalluntersuchung der Brust kann die Mammographie ergänzen, wenn diese kein endgültiges Ergebnis erbracht hat. Bei Frauen unter 40 Jahren, die noch ein relativ dichtes Brustgewebe haben, wird sie sogar bevorzugt vor der Mammographie eingesetzt.
Kernspintomographie der Brust (MRT)
Die Kernspintomographie (auch Magnetresonanztomographie oder kurz MRT genannt) der Brust ergänzt Mammographie und Ultraschall, wenn diese beiden bildgebenden Verfahren keine eindeutigen Ergebnisse bringen konnten. Sie ersetzt diese Untersuchungen nicht.
Die MRT ist ein Bestandteil der intensivierten Früherkennung bei Frauen mit erhöhtem genetischen Brustkrebsrisiko (vor allem Trägerinnen des BRCA-Gens). Auch wenn auf Tumormetastasen untersucht, ein Rückfall ausgeschlossen oder nach einem Wiederaufbau der Brust das Implantat untersucht werden soll, kommt die MRT-Untersuchung zum Einsatz.
Gewebeentnahme (Biopsie)
Bei Brustkrebs ist eine Gewebeentnahme, auch Biopsie genannt, immer notwendig, da nicht jede Auffälligkeit und jeder Knoten in der Brust automatisch ein Brustkrebs ist. Nur mithilfe einer Biopsie ist der Arzt in der Lage, die Diagnose Brustkrebs endgültig zu sichern. Außerdem sind die Informationen zu den Tumormerkmalen, die sich aus einer Gewebeprobe ergeben, für die weitere individuelle Therapieplanung wichtig.
Kann ein Tumor getastet werden oder ist er in der Ultraschalluntersuchung sichtbar, ist die Stanzbiopsie heute die Standardmethode. Gelegentlich, etwa um einen Befall von Lymphknoten zu untersuchen, wird der Arzt eine Feinnadelbiopsie durchführen.
Veränderungen, die nur in der Mammographie oder Kernspintomographie (MRT) sichtbar sind, biopsiert der Arzt unter Röntgenkontrolle mit einer sogenannten Vakuumbiopsie. Bei dieser wird das verdächtige Gewebe möglichst vollständig entfernt. Trotzdem muss bei einem fraglichen oder bösartigen Befund anschließend eine offene Operation erfolgen. Um dabei die entsprechende Stelle in der Brust auch sicher wiederaufzufinden, wird am Ende der Biopsie eine kleine Metallmarkierung (Clip) in der Brust verankert, die später vor der Operation wiederum mit einer Nadel markiert werden kann. Sollte sich herausstellen, dass die Veränderung gutartig ist, kann der Clip in der Brust verbleiben, ohne später Probleme zu bereiten.
B-Klassifikation der Biopsie bei Brustkrebs
Das Gewebe, das bei der Biopsie entnommen wird, untersucht der Arzt anschließend mikroskopisch und ordnet das Ergebnis der sogenannten B-Klassifikation zu. Diese Zuordnung ist noch keine endgültige Diagnose, auch wenn diese meistens schon möglich ist. Die B-Klassifikation hat aber entscheidenden Einfluss darauf, wie es nach der Biopsie bei einer Brustkrebserkrankung weitergeht.
Unter den Kategorien B1 bis B5 ist die Gruppe B3 besonders wichtig: Ihr werden gutartige Veränderungen zugeordnet, von denen sich nicht sicher vorhersagen lässt, wie sie sich weiterentwickeln werden. Daher müssen sie zur Sicherheit meist operativ entfernt werden.
| B1a B1b |
Nicht verwertbar Ausschließlich Normalgewebe |
| B2 | Gutartig |
| B3 | Gutartig, aber mit unsicherem biologischem Verhalten |
| B4 | Verdacht auf bösartige Veränderung, aber nicht sicher |
|
B5 |
Behandlungsbedürftiger beziehungsweise bösartiger |
|
Duktales Carcinoma in situ Invasives Karzinom Invasionsstatus nicht beurteilbar Andere maligne Tumoren, z.B. Lymphom, Sarkom |
Ergibt die Biopsie einen gutartigen Befund, richtet sich das weitere Vorgehen danach, welche Beschwerden Sie haben. Wenn der Knoten Sie stört, kann er operativ entfernt werden. Ist die Operation nicht notwendig, sollen regelmäßige Kontrolluntersuchungen gewährleisten, dass etwaige Veränderungen frühzeitig erkannt werden. Besprechen Sie das weitere Vorgehen mit Ihrem Arzt.
Hat die Biopsie eindeutig festgestellt, dass Sie Brustkrebs haben, schließen sich nun weitere Untersuchungen an.
Welche weiteren Untersuchungen werden bei Brustkrebs durchgeführt?
Blutuntersuchungen
Ihr Blut ist eine wichtige Informationsquelle: Es gibt zum Beispiel Auskunft über Ihren Allgemeinzustand und über die Funktion einzelner Organe. Diese Informationen braucht der behandelnde Arzt unter anderem, um die Narkose für die Operation bei Brustkrebs vorzubereiten.
Ultraschalluntersuchung anderer Organe (Sonographie)
Mit der äußerlich angewendeten Ultraschalluntersuchung kann der Arzt durch die Bauchdecke in Ihren Bauch (Abdomen) hineinsehen und innere Organe wie Leber, Nieren, Nebennieren, Milz und Lymphknoten betrachten. Manche Veränderungen, die er auf dem Bildschirm erkennt, können darauf hinweisen, dass ein Tumor vorhanden ist. Lymphknoten können vergrößert sein, weil sie entzündet sind oder Krebszellen aus dem Tumor der Brust eingewandert sind.
Röntgenuntersuchung
Röntgenaufnahmen der inneren Organe wie Herz oder Lunge werden bei Brustkrebs angefertigt, um diese im Hinblick auf eine Narkose zu beurteilen und um nach Metastasen in der Lunge zu suchen.
Computertomographie
Die Bilder einer Computertomographie zeigen den Körper im Querschnitt und informieren bei Brustkrebs darüber, wo der Tumor sich befindet und wie groß er ist. Auch die Organe und deren Lage zueinander sind gut zu erkennen, ebenso vergrößerte Lymphknoten und mögliche Tochtergeschwülste. Der Operateur erhält dadurch wichtige Hinweise darüber, ob er den Tumor entfernen kann und wie umfangreich die Operation sein wird.
Skelettszintigraphie
Die Skelettszintigraphie kann Tumorabsiedlungen des Brustkrebses in den Knochen (Knochenmetastasen) darstellen und ihrem Arzt einen Hinweis darauf geben, ob diese operiert oder bestrahlt werden müssen, um einem Knochenbruch vorzubeugen.
Klassifikation und Stadieneinteilung von Brustkrebs
Für die Brustkrebs-Behandlung ist eine vorherige Klassifikation und Stadieneinteilung wichtig, da Brustkrebs nicht gleich Brustkrebs ist und sich die einzelnen Tumoren in ihren Merkmalen unterscheiden. Für die Klassifikation werden diese Merkmale in einer Art Steckbrief zusammengestellt.
Für die Klassifikation von Brustkrebs ist wichtig, zu welchem Zelltyp der Krebs gehört, welche Eigenschaften die Zellen tragen und ob sich der Tumor im Körper ausgebreitet hat.
Die meisten Brusttumoren entstehen in den Milchgängen (duktaler Zelltyp) oder in den Drüsenläppchen (lobulärer Zelltyp). Für die Entscheidung über Ihre individuelle Therapie bei Brustkrebs sind verschiedene Aspekte wichtig: etwa die Hormonempfindlichkeit, das Wachstumsverhalten, die Empfindlichkeit für Wachstumsfaktoren (HER2/neu) und die Zellteilungsrate (Ki-67).
Hormonempfindlichkeit von Brustkrebs
Die Zellen des Brustgewebes reagieren normalerweise auf die weiblichen Geschlechtshormone Östrogen (E) und Progesteron (P). Auch die Tumorzellen bei Brustkrebstragen häufig diese Eigenschaft. Da die betreffenden Frauen dann mit antihormonellen Medikamenten behandelt werden können, wird diese Eigenschaft, der sogenannte Östrogen- oder Progesteron-Rezeptorstatus (ER, PR) immer bestimmt. Ein Tumor gilt als hormonempfindlich, wenn sich wenigstens ein Prozent der Brustkrebszellen mit speziellen Verfahren anfärben lässt. Darüber hinaus kann der sogenannte Immune Reactive Score (IRS) ergänzt werden, ein Zahlenwert von null bis zwölf. Nur ein IRS von null bedeutet, dass die Zellen hormonrezeptornegativ sind, bei eins ist das Ergebnis fraglich, ab zwei gelten die Zellen als hormonrezeptorpositiv.
Wachstumsverhalten von Brustkrebstumoren
Um das Wachstumsverhalten des Tumors abzuschätzen, werden heute vor allem zwei Faktoren verwendet. Zum einen das Grading (der Differenzierungsgrad), bezeichnet mit den Kürzeln G in der Einteilung 1 bis 3. Dabei bedeutet G1: gut differenziert (low grade) und G3: undifferenziert (high-grade). Das Grading beschreibt, in welchem Ausmaß die Tumorzellen vom normalen Gewebebild abweichen. Zum anderen wird der sogenannte Proliferationsmarker Ki-67 durch spezielle Färbeverfahren im Labor bestimmt. Er beschreibt die Rate der sich teilenden Zellen unter dem Mikroskop.
HER2-Rezeptorstatus bei Brustkrebs
Die Tumorzellen bei Brustkrebs können außerdem Rezeptoren für Wachstumsfaktoren, den HER2-Rezeptor, tragen. An diese Bindungsstellen docken sich Wachstumsfaktoren an, die die Tumorzelle zur Teilung anregen. Mit einem Antikörper lassen sich diese Bindungsstellen bei den betreffenden Frauen blockieren. Deshalb wird auch der HER2-Rezeptorstatus bei Brustkrebs immer bestimmt. Die Kenntnis dieser Eigenschaften und des damit zusammenhängenden Erkrankungsverlaufes hat zu einer neuen Einteilung der Tumoren geführt.
Hauptgruppen von Brustkrebs
- Luminal A (HR-positiv, HER2-negativ, Ki-67 niedrig)
Der Tumor hat Hormonrezeptoren und wächst langsam. Oft reichen die Operation und Antihormontherapie. - Luminal B (HR-positiv, HER2-negativ, Ki-67 hoch)
Der Tumor hat Hormonrezeptoren und wächst eher etwas schneller. Nach der Operation wird der Brustkrebs mit einer endokrinen Therapie behandelt. Zudem ist in manchen Fällen eine Chemotherapie erforderlich. Wann mit einer Chemotherapie Brustkrebs behandelt wird hängt unter anderem von der Höhe des Hormonrezeptorstatus, vom individuellen Risiko und vom Wunsch der Patientin ab. - Luminal B (HR-positiv, HER2-positiv, jedes Ki-67)
Der Tumor ist hormonrezeptorpositiv und hat HER2 übermäßig ausgebildet. Die Patientinnen bekommen in der Regel eine Chemotherapie, eine Anti-HER2-Therapie und eine endokrine Therapie. - HER2-positiv (nicht luminal, HR-negativ, HER2-positiv)
Der Tumor hat HER2 übermäßig ausgebildet, ist jedoch hormonrezeptornegativ. Zusätzlich zur Operation wird der Brustkrebs mit einer Chemotherapie und einer Anti-HER2-Therapie behandelt. - Triple negativ (HER2-negativ, HR-negativ)
Der Tumor hat keine Östrogen-, Progesteron- oder HER2-Rezeptoren. Zusätzlich zur Operation wird er mit Chemotherapie behandelt.
Hinweis: Es ist sehr wichtig, diese Einzelheiten des Brustkrebses genau zu kennen. Erst dann lässt sich eine Behandlung zusammenstellen, die für Sie und den Verlauf Ihrer Erkrankung am besten geeignet ist.
TNM-Klassifikation bei Brustkrebs
Aus den Ergebnissen aller bisher durchgeführten Untersuchungen ermittelt der Arzt das genaue Krankheitsstadium (Staging, Stadieneinteilung) des Brustkrebses. Um das Krankheitsstadium so zu beschreiben, dass jeder Arzt es richtig einordnen kann, gibt es eine international einheitliche Sprache: die TNM-Klassifikation.
- T steht für die Größe und Ausdehnung des Primärtumors
- N steht für die Anzahl und Lokalisation befallener Lymphknoten
- M steht für Auftreten und Lokalisation von Fernmetastasen
- R steht für eventuell zurückgebliebene Tumorzellen (Tumorrest)
- L steht für einen Einbruch in Lymphgefäße
- V steht für einen Einbruch in Blutgefäße
| T – Primärtumor | |
|---|---|
| T0 | Kein Tumor nachweisbar |
| Tis | Carcinoma in situ, nicht invasiv |
| T1mic | Microinvasion bis 0,1 cm |
| T1 | Tumor bis 2 cm |
| T2 | Tumor >2 cm bis 5 cm |
| T3 | Tumor >5 cm |
| T4 | Tumor jede Größe mit Ausdehnung auf die Brustwand der Haut |
| N - benachbarte (regionäre) Lymphknoten | |
| N0 | Keine regionären Lymphknoten befallen |
| N1 | Metastasen in Lymphknoten, >0,2 cm |
| N2 | Metastasen in Lymphknoten der Achselhöhle derselben Seite (ipsilateral), untereinander verbacken oder in andere Strukturen fixiert |
| N3 | Metastasen in Lymphknoten derselben Seite entlang der A. mammaria interna |
| M - Fernmetastasen | |
| Mx | Vorliegen von Fernmetastasen kann nicht beurteilt werden |
| M0 | Kein Anhalt für Fernmetastasen |
| M1 | Fernmetastasen nachweisbar. Fernmetastasen sind entsprechend benannt: PUL-Lunge, MAR-Knochenmark, OSS-Knochen, PLE-Pleura, HEP-Leber, PER-Peritoneum, BRA-Gehirn, SKI-Haut, LYM-Lymphknoten, OTH- andere Organe |
| R - eventuell zurückgebliebene Tumorzellen (Tumorrest) | |
| R0 | Vollständige Entfernung des Tumors bis ins gesunde Gewebe |
| R1 | Tumor wurde nicht im gesunden Gewebe entfernt, d. h. Tumor findet sich mikroskopisch am Rand des entfernten Gewebes |
| R2 | Tumor wurde nicht vollständig entfernt, mit bloßem Auge sichtbare Tumorreste sind im Körper verblieben |
| L – Einbruch in Lymphgefäße | |
| L0 | Nein |
| L1 | Ja |
| V – Ausbreitung von Krebszellen in den Blutgefäßen | |
| V0 | Nicht nachweisbar |
| V1 | Mikroskopisch |
| V2 | Makroskopisch erkennbar |
Ein Karzinom im Frühstadium ohne Metastasierung würde damit zum Beispiel folgendermaßen bezeichnet:
T1 N0M0 R0 L0 V0 ERpos PRpos HER2neg
Wenn die Tumorgröße oder der Lymphknotenstatus durch eine histologische Untersuchung bestimmt worden ist, findet sich ein p vor dem T und / oder N:
pT1 pN0M0 R0 L0 V0 ERpos PRposHERneg
Falls die betroffene Frau vor der Operation eine medikamentöse Therapie bekommen hat, wird dieses mit einem y kenntlich gemacht. Dann heißt es zum Beispiel:
ypT1 ypN0M0 R0 L0 V0 ERpos PRposHERneg
Behandlung von Brustkrebs
Die Brustkrebs-Behandlung soll die Erkrankung dauerhaft heilen oder den Tumor zumindest "in Schach halten". Wenn Brustkrebs nicht behandelt wird, breitet er sich aus, streut im Körper Tochtergeschwülste und führt früher oder später ohne Therapie zum Tod.
Die Therapie von Brustkrebs hängt entscheidend davon ab, um welche Art von Brustkrebs es sich handelt. Erst nach der genauen Klassifikation Ihres Tumors wird Ihr Arzt daher die geeignete Behandlungsmethode festlegen. Zudem ist es wichtig, ob es sich um ein Vorstadium von Brustkrebs oder bereits um einen infiltrierenden Tumor handelt.
Prinzipiell gibt es zwei große Klassen von Brustkrebs.
| Vorstadien (nicht infiltrierende, epitheliale Tumoren, Carinoma in situ) |
|
|---|---|
| Infiltrierende, epitheliale Tumoren | Verschiedene Typen, Tumorzellen haben die Wand der Drüsenläppchen oder der Milchgänge durchbrochen |
Solange sich der Brustkrebs auf das Gebiet eines Drüsenläppchens beschränkt, spricht man von einem Carcinoma in situ – ein einstweilen nicht-invasives Frühstadium, das unter Umständen über Jahre ruhen kann, bevor es Metastasen bildet. In diesem ruhenden Stadium ist der Brustkrebs zu nahezu 90 Prozent durch eine chirurgische Entfernung des Tumors im Rahmen einer Operation (eventuell ergänzt um eine Strahlen- und / oder Hormontherapie) heilbar.
Bei jeder fünften Frau, die die Diagnose Brustkrebs erstmalig erhält, handelt es sich um ein DCIS. Bisher gibt es keine Möglichkeiten vorauszusagen, in welchem Fall eine solche Zellveränderung zu einem späteren Zeitpunkt bösartig wird und in welchem nicht. Weil dies noch nicht möglich ist, wird allen Frauen mit DCIS empfohlen, eine Therapie des Brustkrebses durchführen zu lassen – auch wenn das für einige wenige Frauen möglicherweise bedeutet, dass die Brustkrebs-Behandlung nicht notwendig gewesen wäre.
Die große Klasse der sogenannten infiltrierenden, epithelialen Tumoren untergliedert sich in verschiedene Typen. Bei diesen Tumoren haben die Tumorzellen die Wand der Drüsenläppchen oder der Milchgänge durchbrochen und wachsen – je nach Zelltyp mit sehr unterschiedlicher Geschwindigkeit – in das umgebende Fettgewebe der Brust ein.
Vor der Therapie von Brustkrebs
Wenn bei Ihnen Brustkrebs diagnostiziert wurde, fragen Sie vor der Therapie Ihren Arzt
- Welche Behandlungsschritte erwarten mich, wenn ich mich behandeln lasse?
- Was kann passieren, wenn ich mich nicht behandeln lasse?
- In welchem Fall wäre eine Behandlung nützlich?
- In welchem Fall wäre eine Behandlung schädlich?
- Wer hilft bei der Entscheidungsfindung?
Jede Brustkrebs-Behandlung hat zum Ziel, den Tumor – und wenn Tochtergeschwülste vorliegen, möglichst auch diese – vollständig zu entfernen oder zu vernichten, so dass eine dauerhafte Heilung möglich ist. Eine solche Behandlung heißt kurative Therapie. Lässt sich dieses Ziel nicht erreichen, versucht man, den Tumor möglichst lange zu kontrollieren und gleichzeitig die Lebensqualität zu erhalten.
Bevor Sie sich für eine Brustkrebs-Behandlung entscheiden
- Nehmen Sie sich ein paar Tage Bedenkzeit, wenn dies aus medizinischer Sicht möglich ist.
- Verdauen Sie die Diagnose Brustkrebs erst einmal und überlegen Sie, was Ihnen jetzt besonders wichtig ist.
- Holen Sie sich bei schwerwiegenden Entscheidungen eine Zweitmeinung ein.
- Sprechen Sie auch mit Familienangehörigen, Verwandten oder Freunden darüber, wenn Sie sich danach fühlen.
- Tauschen Sie sich mit anderen Betroffenen aus, deren Erfahrungen Ihnen vielleicht bei der Entscheidung helfen können.
- Stellen Sie Ihren behandelnden Ärzten alle Fragen, die Ihnen wichtig sind.
Ihre Ärzte empfehlen Ihnen eine Therapie, die unter medizinischen Aspekten bei Brustkrebs als die richtige gilt. Nachdem Ihnen die Vor- und Nachteile deutlich gemacht wurden, sind Sie jedoch diejenige, die die Entscheidung für oder gegen eine Behandlung trifft. Sie haben auch das Recht, sich gegen die ärztliche Empfehlung zu entscheiden.
Operation bei Brustkrebs
Eine Operation ist bei Brustkrebs in den meisten Fällen notwendig, wenn eine zweifelsfreie Diagnose vorliegt. Die operative Entfernung der Brust war weltweit für Jahrzehnte die Standardbehandlung bei Brustkrebs. Meist entfernte der Chirurg dabei die gesamte Brust (radikale Mastektomie) und weitgehend die Lymphknoten der Achselhöhle.
Heute kann auf die Amputation der Brust häufig verzichtet werden, und es wird brusterhaltend operiert. Große Untersuchungen haben ergeben, dass die Ergebnisse bei diesem schonenden Operationsverfahren – kombiniert mit einer anschließenden Strahlentherapie – auf die Dauer gesehen denen nach einer Entfernung der Brust vergleichbar sind. Für die meisten betroffenen Frauen ist dies eine sehr große, vor allem psychische Erleichterung.
Sollte sich herausstellen, dass in Ihrem Fall eine brusterhaltende Operation nicht möglich ist, bedenken Sie, dass Sie nach einer Amputation die Brust wiederaufbauen lassen können. Lassen Sie sich vor der Operation über die verschiedenen Möglichkeiten der Brustwiederherstellung aufklären. Manchmal kann dies sogar schon in derselben Operation erfolgen.
Wie finde ich das richtige Krankenhaus bei Brustkrebs?
• Achten Sie darauf, dass die Operateure auf Brustkrebs spezialisiert sind.
• Wichtig: An Ihrer Brustkrebs-Behandlung werden viele verschiedene ärztliche Fachgruppen beteiligt sein (etwa Frauenärzte, Chirurgen, Internisten, Strahlentherapeuten). Diese Fachärzte müssen zusammenarbeiten (interdisziplinär). In gemeinsamen Konferenzen wird jeder einzelne Fall besprochen.
• Viele Krankenhäuser bezeichnen sich als „Brustzentrum“. Dieser Begriff ist allerdings nicht geschützt. Die Deutsche Krebsgesellschaft vergibt jedoch ein Zertifikat für Brustzentren, das die entsprechende Klinik nur bekommt, wenn sie bestimmte Qualitätsansprüche erfüllt. Wenn Ihr Krankenhaus dieses Zertifikat (noch) nicht hat, fragen Sie, ob es angestrebt wird. Vielleicht wird die Klinik ja auch gerade geprüft. Welches Zentrum in Ihrer Nähe bereits zertifiziert wurde, erfahren Sie auf der Internetseite OncoMap. Darüber hinaus verleiht das Land Nordrhein-Westfalen ein weiteres Zertifikat nach Begutachtung durch die Ärztekammer.
Brusterhaltende Operation
In vielen Fällen kann bei einer Operation von Brustkrebs die Brust erhalten bleiben und nur die Geschwulst und ihre unmittelbare Umgebung ("ausreichender Sicherheitssaum") werden entfernt. Sinn und Zweck dieser Operationsmethode ist es natürlich, so viel Brustgewebe wie möglich zu erhalten.
Bei dem operativen Eingriff bestehen folgende Möglichkeiten
- Das den Tumor tragende Viertel der Brust wird entfernt (Quadrantenresektion).
- Nur das von Brustkrebs befallene Segment wird entfernt (Segmentresektion).
Voraussetzungen für eine brusterhaltende Operation
Damit eine brusterhaltende Operation bei Brustkrebs möglich ist, darf der Durchmesser des Tumors nicht zu groß sein. Außerdem dürfen weder die Haut noch die Brustwand befallen sein. In Ausnahmefällen können auch Tumoren mit einem größeren Durchmesser brusterhaltend entfernt werden. Wichtig ist, dass der Tumor im gesunden Gewebe herausoperiert wird.
Entfernung von Lymphknoten
Wenn Brustkrebszellen metastasieren, das heißt, wenn sie sich von der Brust aus im Körper ausbreiten, geschieht dies zunächst meist über das Lymphsystem. Die Lymphbahnen aus der Brust münden in die Lymphknoten der Achselhöhle. Früher wurden diese Lymphknoten bei der Operation von Brustkrebs immer mit entfernt. Hat der Arzt die Lymphknoten in der Achselhöhle bei der Voruntersuchung als unauffällig eingestuft, entnimmt man heute in der Regel nur den Lymphknoten, der dem Tumor am nächsten gelegen ist, den sogenannten Wächter- oder Sentinellymphknoten. Dieser wird daraufhin untersucht, ob sich Tumorzellen darin befinden. Um diesen Lymphknoten zu orten, wird eine schwach radioaktive Substanz und / oder ein blauer Farbstoff im Bereich der Brustwarze gespritzt. Diese Substanz verteilt sich mit dem Lymphstrom und gelangt so auch in den Lymphknoten. Der so markierte Lymphknoten lässt sich mit einem Messgerät oder aufgrund seiner Blaufärbung entdecken und gezielt entfernen. Finden sich darin keine Krebszellen, werden keine weiteren Lymphknoten entnommen. Sind die Wächterlymphknoten jedoch befallen, muss der Arzt in einigen Fällen – je nach vorliegendem Risiko – noch weitere Lymphknoten aus der Achselhöhle entfernen.
Wird nur der Wächterlymphknoten herausoperiert, ist die entstandene Narbe kleiner, und die Nebenwirkungen fallen insgesamt geringer aus, als wenn alle Lymphknoten entnommen werden müssen. Die betroffene Frau kann den Arm besser bewegen, und es entstehen auch seltener Lymphödeme.
Muss der Arzt Achsellymphknoten entfernen, kann es sein, dass er manchmal auch kleine Nerven durchtrennt. Dann können Empfindungsstörungen im operierten Bereich oder in der Brust entstehen. Zusätzlich kann es zu Schmerzen kommen, und die Beweglichkeit des Armes kann eingeschränkt sein.
Hinweis: Natürlich werden sich die meisten Frauen mit Brustkrebs wünschen, dass sie brusterhaltend operiert werden können. Lassen Sie sich aber auf jeden Fall eingehend von Ihrem Arzt beraten. Neben der medizinischen Indikation sind auch Ihre ganz persönlichen Vorstellungen wichtig.
Brustentfernung
Nur bei wenigen Frauen mit Brustkrebs ist eine brusterhaltende Operation aufgrund verschiedener Tumoreigenschaften nicht möglich. Auch wenn Tumor und Brustgewebe ein ungünstiges Größenverhältnis haben, wenn also der Tumor groß und die Brust klein ist, gibt es Grenzen für einen brusterhaltenden Eingriff. Hier empfiehlt der Arzt auch heute noch im Interesse der Betroffenen, bei Brustkrebs die Brust zu entfernen (Amputation, Mastektomie oder Ablatio).
Nach der Operation von Brustkrebs werden unter die Brusthaut für drei bis vier Tage Saugschläuche (Drainagen) eingelegt, die Blut oder Gewebewasser ableiten sollen. Für die Naht werden selbstauflösende Fäden verwendet, so dass später keine Fäden gezogen werden müssen. Nach sieben Wochen ist die Wunde verheilt, aber schon nach zwei Wochen bestehen in der Regel keine Schmerzen mehr. Damit die Wunde gut abheilt und Sie später keine Probleme an der Wirbelsäule haben, erhalten Sie nach einer Brustentfernung einen maßgefertigten Spezialbüstenhalter, in den eine Silikoneinlage eingepasst wird. Ihr Arzt wird Ihnen diesen BH verschreiben.
Training der Muskulatur nach einer Brustkrebs-Operation
Nach der Operation empfinden viele Frauen ein Spannungsgefühl am Brustkorb, weil ein Teil der Haut, die die Brust bedeckt hat, mit entfernt werden musste. Außerdem wird Ihre Schulter auf der operierten Seite zunächst etwas weniger beweglich sein. Wichtig ist daher ein gezieltes Training der Arm- und Schultermuskulatur, das in den meisten Kliniken bereits am Tag nach der Operation beginnt.
Fragen an Ihren Arzt vor einer Brustkrebs-Operation
Stellen Sie Ihrem Arzt vor der Operation von Brustkrebs ausführliche Fragen, damit Sie genau wissen, was mit Ihnen geschieht.
- Welche Art der Operation wird bei mir durchgeführt?
- Muss die Operation sofort stattfinden oder habe ich noch ein bisschen Bedenkzeit?
- Wenn nicht brusterhaltend operiert werden kann: Welche Möglichkeiten für einen Wiederaufbau der Brust nach der Operation gibt es?
- Wie wird es mir nach der Operation gehen?
- Werde ich Schmerzen haben? Wie werden sie behandelt?
- Brauche ich außer der Operation noch weitere Brustkrebs-Behandlungen? Welche?
- Welche Komplikationen können während und nach der Operation auftreten?
- Wie sind die Langzeitwirkungen?
- Wann kann ich meinem gewohnten Tagesablauf wieder nachgehen?
- Wie oft und in welchen Abständen muss ich zur Nachkontrolle?
- Wie sieht diese Nachkontrolle aus? Was wird gemacht?
- Kann ich nach der Operation nach Hause oder brauche ich eine Rehabilitation?
Strahlentherapie bei Brustkrebs
Die Strahlentherapie gehört seit rund 80 Jahren neben der Operation zur Standardbehandlung bei Brustkrebs. Ziel der Behandlung mit ionisierenden Strahlen (Radiotherapie oder Radiatio) ist es, eventuell im Operationsgebiet oder im Bereich der Lymphknotenstationen verbliebene Tumorzellen oder kleinste Metastasen zu zerstören.
Die Bestrahlung der Brust und etwaiger Lymphabflussgebiete nimmt etwa drei bis sechs Wochen in Anspruch. Während dieser Zeit werden Sie an vier bis fünf Tagen der Woche täglich einmal bestrahlt, dieses ist im Regelfall ambulant möglich.
Wann wird eine Strahlentherapie bei Brustkrebs durchgeführt?
In folgenden Situationen wird bei Brustkrebs eine Strahlentherapie eingesetzt:
- Nach brusterhaltender Therapie
- Wenn Tumorgewebe operativ nicht vollständig entfernt werden konnte, so dass damit gerechnet werden muss, dass an dieser Stelle erneut ein Tumor wächst
- Wenn mehrere Lymphknoten in der Achselhöhle befallen sind
- Wenn die Brust entfernt wurde und wenn ein besonders großer Tumor vorliegt
- Bei Schmerzen durch bestimmte Metastasen, zum Beispiel Knochenmetastasen in der Wirbelsäule
Wichtig: Nach einer brusterhaltenden Operation ist die Bestrahlung der operierten Brust unbedingt erforderlich.
Da in den letzten Jahren immer häufiger brusterhaltend operiert wird und sich daran immer eine Strahlenbehandlung anschließt, wird die Strahlentherapie heute hauptsächlich unterstützend (adjuvant) eingesetzt. Aber auch die heilende (kurative) und lindernde (palliative) Wirkung der Strahlen – zum Beispiel bei schwer beeinflussbaren Schmerzen – wird genutzt.
Systemische Therapien bei Brustkrebs
Systemische Therapien werden bei Brustkrebs eingesetzt, um im Körper verbliebene Tumorzellen,– ergänzend zu Operation und Strahlentherapie – durch Medikamente zu bekämpfen. Diese Therapie verteilen sich im gesamten Körper (wirken systemisch). Welche Brustkrebs-Behandlung gewählt wird, hängt davon ab, ob es sich um eine vorbeugende Therapie handelt oder ob nachgewiesene Metastasen erreicht werden sollen, ob der Tumor hormonempfindlich ist sowie von weiteren Kriterien, die bei der jeweiligen Therapieart aufgeführt sind.
Bei großen Tumoren wird bei Brustkrebs eine Chemo- oder Hormontherapie bereits vor der Operation (neoadjuvant) eingesetzt. Bei dieser Form der Behandlung soll der Tumor selbst direkt auf die Medikamente ansprechen. Bei ursprünglich großen Geschwülsten lässt sich so zum Teil die Rate an brusterhaltenden Operationen erhöhen. Wird der Tumor kleiner, zeigt das außerdem, dass die Tumorzellen auf die Behandlung ansprechen. Aus diesem Grund wird in den meisten Brustzentren, wenn mit einer Chemotherapie Brustkrebs behandelt werden soll, diese vor einer Operation verabreicht. Sie auf diese Weise auch noch mehr Zeit, sich mit der anschließenden Operation und eventuell notwendigen Entscheidungen zu beschäftigen.
Auch vor einer systemischen Therapie bei Brustkrebs stellen sich Ihnen viele Fragen. Sprechen Sie Ihren Arzt darauf an, damit Sie vor der Behandlung wissen, was mit Ihnen passiert.
Fragen vor der systemischen Behandlung
- Welche systemische Therapie werde ich erhalten (Chemo-, Hormon- oder Immuntherapie)?
- Warum brauche ich diese Behandlung?
- Wie wird sie durchgeführt?
- Welche Medikamente werde ich erhalten und wie?
- Werde ich stationär behandelt oder erfolgt die Therapie ambulant?
- Wie wird es mir mit dieser Behandlung gehen?
- Welche Nebenwirkungen können auftreten?
- Was kann ich gegen Nebenwirkungen tun?
- Wie lange dauert die Behandlung?
- Welche Langzeitwirkungen können auftreten?
- Gibt es Alternativen zur vorgeschlagenen Therapie?
- Wäre in meinem Fall die Teilnahme an einer klinischen Studie sinnvoll?
Antihormontherapie (endokrine Therapie)
Die Antihormontherapie bei Brustkrebs beruht darauf, dass die meisten Tumoren der weiblichen Brust hormonabhängig sind, das heißt, dass bei diesen Tumoren das Wachstum durch Hormone und Antihormone beeinflusst werden kann.
Ob ein Tumor wirklich hormonabhängig ist, lässt sich dadurch ermitteln, wie viele Hormonrezeptoren vorhanden sind. Trifft dies auf ein Prozent oder mehr der Brustkrebszellen zu, wird der Tumor als hormonempfindlich eingestuft. Das bedeutet einerseits, dass die Krebszellen durch Hormone zum Wachstum angeregt werden, andererseits lässt sich ihr Wachstum stoppen oder verlangsamen, wenn ihnen die Hormone entzogen werden.
Als Antihormontherapien (endokrine Therapien) bei Brustkrebs stehen heute verschiedene Methoden zur Verfügung.
Formen der Antihormontherapie bei Brustkrebs
- Antiöstrogenbehandlung, zum Beispiel Tamoxifen: Bestimmte Tumorzellen haben Empfangszellen (Rezeptoren), die auf Östrogen reagieren und die Zelle zum Wachstum anregen. Antiöstrogene blockieren diese Funktion.
- Gabe von Aromatasehemmern: Vor Eintritt der Wechseljahre werden Östrogene vor allem in den Eierstöcken produziert. Nach Ende der Wechseljahre, also nach Ausfall der Eierstockfunktion, bewirkt das Enzym Aromatase die körpereigene (endogene) Bildung von Östrogenen vor allem in Fettgewebe. Aromatasehemmer blockieren dieses Enzym und damit die körpereigene Bildung von Östrogen; sie sind für Frauen in der Postmenopause geeignet.
- Ausschaltung der Eierstockfunktion: Hierfür können die Eierstöcke operativ entfernt (Ovarektomie) werden. Alternativ gibt es zu diesem Zweck Medikamente, sogenannte GnRH-Analoga (GnRH = Gonadotropin-Releasing-Hormon). Darunter versteht man künstlich hergestellte Wirkstoffe, die dem Hormon gleichen, das die Hirnanhangdrüse (Hypophyse) produziert und das die Östrogenproduktion der Eierstöcke steuert. Die Medikamente führen dazu, dass die Funktion der Eierstöcke unterdrückt wird und so keine Hormone mehr gebildet werden. Die Unterdrückung der Eierstockfunktion oder die operative Entfernung der Eierstöcke wird in der Regel nicht als alleinige endokrine Therapie genutzt, sondern meist in Kombination mit Tamoxifen oder einem Aromatasehemmer.
Welche Antihormontherapie für Sie in Frage kommt, hängt von Ihren ganz persönlichen Voraussetzungen ab, zum Beispiel davon, ob Sie vor oder nach den Wechseljahren an Brustkrebs erkrankt sind. Vor Eintritt der Wechseljahre (Prämenopause) werden in der Regel die Hormonrezeptoren blockiert, und zwar mit Tamoxifen. Nach Ende der Wechseljahre (Postmenopause) können sowohl Aromatasehemmer als auch Antiöstrogene, die den Hormonrezeptor blockieren, gegeben werden. Ihr Arzt legt die Art und Dauer der Therapie individuell fest. Es kann eine Substanz gegeben werden oder es werden beide Substanzen nacheinander verabreicht.
Was sind mögliche Nebenwirkungen einer Antihormontherapie?
Unter einer Antihormontherapie bei Brustkrebs kann es zu Nebenwirkungen kommen. Bei Tamoxifen können dies Blutgerinnungsstörungen (Thrombosen) und Veränderungen an der Gebärmutterschleimhaut bis hin zum Gebärmutterkrebs sein. Bei Aromatasehemmern können unter anderem Gelenkbeschwerden auftreten, und die Knochendichte kann abnehmen.
Hinweis: Ihr Arzt wird mit Ihnen besprechen, was unter der jeweiligen Therapie zu beachten ist, wie Sie Nebenwirkungen vorbeugen können und welche Kontrolluntersuchungen erforderlich sind.
Die Antihormontherapie ist im Vergleich zur Chemotherapie verhältnismäßig nebenwirkungsarm. Für Frauen, bei denen die Wechseljahre noch nicht eingetreten sind, kann die Therapie jedoch dazu führen, dass sie von heute auf morgen mit den für die Wechseljahre typischen Erscheinungen konfrontiert werden, also mit aufsteigender Hitze (Hitzewallungen) und Schweißausbrüchen, trockenen Schleimhäuten – auch im Genitalbereich – und einem verringerten sexuellen Verlangen (Libidoverlust). Das hängt hauptsächlich damit zusammen, dass die Östrogene fehlen. Wenden Sie sich mit allen Fragen und Problemen in diesem Zusammenhang vertrauensvoll an Ihren Arzt, er wird Sie beraten und wissen, wie er Ihnen helfen kann.
Wie kann ich während einer Antihormontherapie verhüten?
Wichtig: Unter einer endokrinen Therapie ist für Frauen, die noch schwanger werden können, eine sichere Verhütung notwendig. Hormonell wirkende Mittel (Anti-Baby-Pille, Dreimonatsspritze, Gestagenimplantate, Hormonspirale) sind nicht geeignet. Der Einsatz einer nicht hormonellen Spirale (IUD) ist prinzipiell möglich. Besprechen Sie die verschiedenen Möglichkeiten der Empfängnisverhütung mit Ihrem Frauenarzt.
Chemotherapie
Um mit einer Chemotherapie Brustkrebs zu behandeln kann diese nach (adjuvant) oder vor einer Operation (neoadjuvant) durchgeführt werden. Eine adjuvante Chemotherapie soll verhindern, dass im Körper Tochtergeschwülste (Metastasen) entstehen, und damit Ihre Lebenserwartung erhöhen. Mithilfe einer neoadjuvanten Chemotherapie sollen größere Brusttumoren verkleinert werden, so dass sie dann möglichst auch brusterhaltend operiert werden können. Diese Ergebnisse können für die weitere medikamentöse Behandlung und für die Prognose der Erkrankung wichtig sein. Sie brauchen nicht zu befürchten, dass die verzögerte Operation Ihre Heilungschancen beeinflusst. Während einer neoadjuvanten Therapie wird der Tumor in der Brust in regelmäßigen Abständen – meist mit Ultraschall – untersucht und vermessen, um das Ansprechen zu beurteilen.
Ob Sie eine Chemotherapie erhalten und wie, hängt von verschiedenen Faktoren ab: unter anderem von Ihrem Alter, Ihrem Allgemeinzustand, von den genauen Tumormerkmalen und dem Tumorstadium.
Zielgerichtete Therapie (Targeted Therapy)
Während die meisten Chemotherapeutika unspezifisch auf alle Körperzellen wirken, greifen die Substanzen bei einer zielgerichteten Therapie (englisch targeted therapy) von Brustkrebs ganz gezielt nur die Krebszellen an. Sie richten sich gegen Merkmale, die sich nur in Tumorzellen finden oder die bei ihrem Wachstum von Bedeutung sind. Zielgerichtete Therapien wirken gegen Botenstoffe von bösartigen Zellen, blockieren Rezeptoren für diese Botenstoffe auf der Zelloberfläche oder hemmen Signalwege innerhalb der Zellen. Dadurch sind diese Medikamente insgesamt oft verträglicher, haben dafür aber manchmal spezifische Nebenwirkungen.
Antikörpertherapie bei Brustkrebs
Bei gut einem Viertel aller Brustkrebserkrankungen kann auf den Tumorzellen ein Oberflächenmarker, der HER2-neu-Rezeptor, nachgewiesen werden. Bildet der Tumor diesen Marker besonders stark, ergibt sich die Möglichkeit, zusätzlich zur Chemotherapie bei Brustkrebs eine gezielte Immuntherapie, eine sogenannte Antikörpertherapie, einzuleiten. Hierzu erhält die betroffene Frau Antikörper über die Vene. Einer dieser Antikörper bindet an eine bestimmte Stelle des HER2-Rezeptors, schaltet diesen aus und aktiviert das körpereigene Immunsystem, die Brustkrebszellen anzugreifen. Ein zweiter Antikörper haftet sich an einer anderen Stelle des HER2-Rezeptors an. Er verhindert in Kombination mit dem erstgenannten Antikörper das Zellwachstum und fördert die Aktivierung des körpereigenen Immunsystems. Ein weiterer Antikörper bindet an einen Oberflächenrezeptor von Zellen, die den Knochen abbauen. Damit unterbindet er einerseits, dass der Knochen zerstört wird, und fördert andererseits sogar dessen Aufbau.
In besonderen Krankheitsfällen kann diese zusätzliche Behandlung mit einer Antikörpertherapie bei Brustkrebs das Risiko senken, dass ein Rückfall der Krebserkrankung auftritt, und sie kann auch die Überlebenszeit verlängern.
Die meisten Frauen vertragen diese besondere Therapieform im Allgemeinen recht gut. Mit den ersten Infusionen können grippeähnliche Symptome auftreten, da das körpereigene Abwehrsystem angeregt wird. Die Herzfunktion muss besonders beobachtet werden, denn die Kombination der Antikörpertherapie mit bestimmten Chemotherapeutika kann dazu führen, dass der Herzmuskel geschwächt wird. Deshalb ist es notwendig, das Herz vor und während der Therapie regelmäßig mit Ultraschall zu untersuchen.
Betroffene Frauen, bei denen Metastasen festgestellt wurden, können auch ein Präparat erhalten, das einen Antikörper mit einem Chemotherapeutikum koppelt.
Weitere zielgerichtete Therapien bei Brustkrebs
Andere Formen der zielgerichteten Therapien hemmen das Gefäßwachstum der Tumorzellen (Angiogenese-Hemmung) oder das Wachstum der Zellen selbst, indem sie Signalwege stören (small molecules, mTOR-Hemmer, CDK 4/6-Hemmer).
In allen Zellen, so auch in Tumorzellen, entstehen Brüche in der Erbsubstanz, die durch bestimmte Reparaturenzyme wieder behoben werden. Werden diese Reparaturenzyme in Tumorzellen mit bestimmten Eigenschaften gehemmt, lässt sich so das unkontrollierte Tumorwachstum aufhalten.
Eine neue Therapieform hemmt zielgenau ein Steuerenzym des Zellzyklus und verhindert damit das unkontrollierte Zellwachstum von hormonempfindlichen Tumorzellen (PARP-Hemmer).
Weitere Behandlungsmöglichkeiten bei Brustkrebs
Neben den schulmedizinischen Methoden werden bei Brustkrebs auch komplementäre und alternative Behandlungsmethoden angeboten. Worin sich diese unterscheiden und auf was Sie dabei achten sollen, erfahren Sie im Artikel „Unkonventionelle Behandlungsmöglichkeiten”.
Brustkrebs bei Männern
Auch Männer können an Brustkrebs erkranken. Allerdings ist für Männer die Vorstellung, dass sie Brustkrebs haben könnten, eher ungewöhnlich, so dass die Krankheit oft erst relativ spät erkannt wird.
Ursachen von Brustkrebs bei Männern
Die Ursachen für Brustkrebs bei Männern sind genauso vielfältig wie bei Frauen: Es gibt das allgemeine Altersrisiko; weitere Risikofaktoren sind Übergewicht, zu wenig Bewegung und Alkoholkonsum. Hormonelle Einflüsse, genauer ein deutlich erhöhter Östrogenspiegel, der besonders bei Männern mit starkem Übergewicht vorliegen kann, scheinen auch bei der Entstehung von Brustkrebs eine Rolle zu spielen. Inwieweit Hormone, die Bodybuilder einnehmen, um ihre Leistungsfähigkeit zu steigern, das Brustkrebsrisiko erhöhen, ist noch unklar.
Besonders aufmerksam sollten Männer aus einer Familie mit erblichem Brustkrebsrisiko sein. Genauere Informationen dazu finden Sie im Kapitel „Früherkennung von familiärem Brustkrebs“.
Brustkrebs: Symptome bei Männern
Die Brustkrebs-Symptome, mit denen sich die Erkrankung beim Mann bemerkbar macht, sind ähnlich wie bei Frauen.
Gehen Sie bei diesen Anzeichen zu Ihrem Arzt
- Sie ertasten in einer Brust, um den Warzenhof oder in den Achselhöhlen Knoten.
- Die Haut einer Brust hat sich verändert oder es besteht eine unklare Rötung.
- Eine Brust weist Einziehungen oder Vorwölbungen auf.
- Eine Brustwarze zieht sich ein.
- Aus der Brustwarze sondert sich Flüssigkeit ab.
- Sie verlieren aus unerklärlichen Gründen an Gewicht.
Diagnose von Brustkrebs bei Männern
Auch die Diagnose von Brustkrebs bei Männern ist der bei Frauen vergleichbar. Eine wichtige Rolle spielen bildgebende Verfahren wie Ultraschalluntersuchung und Mammographie. Allerdings sind beide Verfahren weniger aussagekräftiger als bei Frauen, weil bei den meisten Männern das Brustgewebe wesentlich dichter ist. Von daher kommt der Entnahme einer Gewebeprobe (Biopsie) aus der Brust die entscheidende Rolle zu. Dieses Gewebe wird anschließend feingeweblich untersucht, um die genauen Eigenschaften der Tumorzellen festzustellen.
Therapie von Brustkrebs bei Männern
Die Behandlung von Männern mit Brustkrebs kann zum Beispiel in sogenannten zertifizierten Brustzentren erfolgen. Zwar sind diese Zentren auf erkrankte Frauen spezialisiert, aber die Therapie von betroffenen Männern unterscheidet sich kaum von der bei Frauen und richtet sich nach den entsprechenden Leitlinien. Hier ist an erster Stelle die Operation zu nennen, bei der je nach Tumorstadium der Tumor selbst und benachbarte Lymphknoten entfernt werden.
Inwieweit sich danach eine weiterführende Therapie anschließt, hängt vom Tumorstadium und vom Befund nach der Operation ab. In Frage kommen Strahlentherapie und/oder Chemotherapie und/oder zielgerichtete Therapien sowie möglicherweise eine Antihormontherapie, wenn die Tumorzellen hormonabhängig wachsen.
Wer Rat und Hilfe von gleichbetroffenen Männern sucht, kann sich an das Netzwerk für Männer mit Brustkrebs wenden, das die Frauenselbsthilfe nach Krebs initiiert hat und von der Deutschen Krebshilfe gefördert wird.
An Brustkrebs erkrankte Männer können sich über die Behandlung in den für betroffene Frauen vorgesehenen Patientenleitlinien „Brustkrebs im frühen Stadium“ und „Metastasierter Brustkrebs“ informieren.
Wiederaufbau der Brust
Möchte ich einen Wiederaufbau meiner Brust? Oder komme ich besser mit dem Verlust der Brust klar? Diese Fragen stellen sich bei einer Brustamputation viele Frauen. Wofür auch immer Sie sich entscheiden, wichtig ist, dass Sie sich damit wohlfühlen.
Heute gehört der Wiederaufbau der Brust nach einer Brustkrebsoperation zum Standard. Dabei wird die Brust mit Silikonimplantaten oder durch körpereigenes Gewebe plastisch-operativ wiederaufgebaut (Rekonstruktion) und die Brustwarze wiederhergestellt. Trotzdem entscheiden sich nur rund zehn bis 40 Prozent der betroffenen Frauen für eine solche Operation. Bei einem Teil der Frauen mit Brustkrebs ist es sicher eine bewusste Entscheidung, andere wiederum sind vermutlich nicht genug oder sogar falsch über die Möglichkeiten des Wiederaufbaus der Brust informiert oder haben Angst davor. Muss bei Ihnen eine Brust entfernt werden, haben Sie Anspruch auf eine ausführliche Beratung zur Wiederherstellung der Brust.
Da bei Brustkrebs in vielen Fällen der Wiederaufbau der Brust in derselben Operation wie die Brustamputation erfolgen kann, lassen Sie sich frühzeitig und umfassend beraten, welche Operationsmöglichkeiten für Sie in Frage kommen. Ihre behandelnden Ärzte werden dies tun. Sie können sich aber auch an erfahrene Spezialisten für die plastische Wiederherstellung der Brust wenden, die Sie in jedem Brustzentrum finden. Oft ist es sinnvoll und hilfreich, dass Ihr Partner / Ihre Partnerin bei diesen Gesprächen dabei ist; er / sie kann Sie bei Ihrer Entscheidung unterstützen.
Grundsätzlich gibt es zwei Methoden des Wiederaufbaus der Brust nach Brustkrebs: Entweder es werden Implantate unter die Haut und den Brustmuskel eingesetzt (implantiert, heterologe Rekonstruktion) oder es wird eigenes Gewebe der Frau verwendet (autologe Rekonstruktion). Beide Verfahren haben Vor- und Nachteile; lassen Sie sich diese ausführlich und verständlich erklären.
Wiederaufbau der Brust mit Implantat
Die heute beim Wiederaufbau der Brust verwendeten Implantate haben eine Silikonhülle und sind mit einem Silikongel oder mit Kochsalzlösung gefüllt. Es gibt runde und tropfenförmige (anatomisch) geformte Implantate. Sie unterliegen strengen Qualitätsprüfungen, und es gilt mittlerweile als erwiesen, dass diese Implantate sicher sind, weder Krebs noch andere Erkrankungen (zum Beispiel Rheuma) auslösen und auch den Verlauf einer Brustkrebserkrankung nicht negativ beeinflussen.
Eine mit Implantaten wiederaufgebaute Brust kann sehr gute kosmetische Ergebnisse erzielen. Besonders weil bei Brustkrebs in derselben Operation die Brust entfernt und das Implantat eingesetzt werden können, ist es möglich, dass die betroffene Frau den Verlust ihrer Brust als weniger traumatisierend empfindet.
Ein Implantat kann aber auch noch später eingesetzt werden. In diesem Fall platziert der Arzt zunächst ein auffüllbares Kissen (Expander) unter dem Brustmuskel, das über ein Ventil nach und nach mit Kochsalzlösung gefüllt wird. So können sich die Brusthaut und der Brustmuskel langsam dehnen. In einer weiteren Operation wird dieses Kissen später durch das endgültige Implantat ersetzt.
Implantate für den Wiederaufbau der Brust haben den Nachteil, dass für sie nur Fremdmaterialien verwendet werden, die vielleicht lokal Probleme verursachen können. Vielleicht empfindet die Frau das Implantat als Fremdkörper und / oder hat ein Kältegefühl in der rekonstruierten Brust. Diese kann sich auch verhärten oder verformen, so dass unter Umständen weitere Operationen notwendig werden. Anders als früher brauchen die modernen Implantate heute allerdings nicht mehr grundsätzlich alle zehn Jahre ausgetauscht zu werden.
Wiederaufbau der Brust mit Eigengewebe
Wer beim Wiederaufbau der Brust bei Brustkrebs auf Fremdmaterial verzichten möchte, kann die Brust durch Eigengewebe rekonstruieren lassen. Frauen, die bestrahlt wurden oder noch bestrahlt werden sollen, sollten sich von ihrem Arzt ausführlich beraten lassen, welche Methode für sie am besten ist. Denn eine Bestrahlung kann dazu führen, dass das Brustwandgewebe weniger geschmeidig und belastbar ist; dadurch kann ein Brustwiederaufbau mit Implantaten höhere Komplikationsraten haben.
Wird für den Wiederaufbau der Brust Eigengewebe verwendet, entnimmt der Arzt dieses in erster Linie vom Unterbauch, manchmal auch vom Rücken, von der Oberschenkelinnenseite oder vom Gesäß. Wichtig ist, dass das verpflanzte Gewebe ausreichend mit Blut versorgt ist, eventuell lässt sich ein direkter Anschluss an ein Blutgefäß nutzen oder die Versorgung erfolgt über einen Muskel. In seltenen Fällen kann es dennoch passieren, dass das verpflanzte Gewebe zu wenig durchblutet ist, so dass ein Teil davon oder auch alles wieder entfernt werden muss.
Die kosmetischen Ergebnisse bei diesem Verfahren können sehr gut und natürlich sein. Das verpflanzte Eigengewebe fühlt sich weich und warm an, und langfristig sind keine weiteren Operationen nötig. Der Wiederaufbau der Brust mit Eigengewebe hat allerdings den Nachteil, dass durch die Gewebeentnahme an eigentlich gesunden Körperstellen Narben entstehen und auch andere vorübergehende Einschränkungen auftreten können. Die Narben lassen sich in der Regel durch die Unterwäsche verdecken. Fortschritte in der plastischen Chirurgie haben sogar dazu geführt, dass dieses Eigengewebe an Stellen entfernt wird, an denen ohnehin ein gewisser Gewebeüberschuss besteht. Bei sehr schlanken Frauen kann es jedoch vorkommen, dass manchmal nicht genügend Eigengewebe vorhanden ist.
Wichtig: Überlegen Sie gut, ob und wie Sie die fehlende Brust wiederaufbauen lassen möchten, und lassen Sie sich von Ihrem Arzt beraten. Es hat sich gezeigt, dass Frauen, die gut beraten wurden, insgesamt mit ihrer Entscheidung zufriedener sind – egal, wofür sie sich entschieden haben.
Die Kosten für den Wiederaufbau der Brust trägt die Krankenkasse.
Was ist vor der Entscheidung für den Wiederaufbau der Brust wichtig?
- Lassen Sie sich schon vor der Operation, bei der die Brust entfernt wird, von einem in allen Operationstechniken erfahrenen Arzt ausführlich beraten, was in Ihrem speziellen Fall in Frage kommt.
- Fragen Sie nach Vor- und Nachteilen der verschiedenen Möglichkeiten des Wiederaufbaus der Brust.
- Fragen Sie, wann der beste Zeitpunkt für einen Brustaufbau ist und was Sie bis dahin tun können.
- Fragen Sie nach der Erfahrung der behandelnden Chirurgen mit unterschiedlichen Verfahren des Brustwiederaufbaus nach Brustkrebs.
- Erkundigen Sie sich bei einer Selbsthilfegruppe, welche Erfahrungen andere Frauen gemacht haben.
- Fragen Sie nach der Anzahl der Operationen, die notwendig sind, um ein bestimmtes Operationsergebnis zu erzielen.
- Fragen Sie nach Komplikationen, die häufig beim Wiederaufbau der Brust auftreten, oder auch nach seltenen aber schwerwiegenden Komplikationen.
Ausführliche Informationen finden Sie in der Broschüre „Brustamputation – wie geht es weiter?“ der Frauenselbsthilfe nach Krebs.
Versorgung mit Hilfsmitteln
Eine Versorgung mit Hilfsmitteln nach Brustkrebs ist wichtig, wenn bei Ihnen – aus welchem Grund auch immer – ein Wiederaufbau der Brust nicht in Frage kommt. Alternativ gibt es eine Vielzahl von Brustprothesen, aus denen Sie die für Sie am besten geeignete auswählen können. Im Regelfall werden diese Kissen (Epithesen) in einen speziellen BH (oder Badeanzug) mit einer eingenähten Tasche eingelegt. Es gibt inzwischen zahlreiche unterschiedliche Modelle. Mit ihnen lässt sich die Prothese so gut an Ihre körperlichen Gegebenheiten anpassen, dass es optisch zwischen der operierten Seite und der gesunden Brust keinen Unterschied gibt.
Solange die Wundheilung nach der Operation noch nicht abgeschlossen ist, erhalten Sie zunächst eine sogenannte Erstversorgungsprothese. Diese Schaumstoffprothese ist besonders weich und schonend für den Narbenbereich. Später bekommen Sie dann eine Silikonprothese.
Die Kosten für eine Brustprothese nach Brustkrebs übernimmt die gesetzliche Krankenversicherung, anteilmäßig auch die Kosten für die erforderlichen Spezialbüstenhalter und -badeanzüge. Wenn Sie privat versichert sind, setzen Sie sich vorher mit Ihrer Krankenversicherung in Verbindung.
Pro Jahr haben Sie Anspruch auf zwei solcher BHs. Lassen Sie sich von Ihrem Arzt am besten gleich beide verschreiben.
Wie finde ich die richtige Prothese?
- Treffen Sie keine überstürzte Entscheidung – lassen Sie sich Zeit mit der Anprobe.
- Haben Sie keine Scheu oder Hemmungen bei der Anpassung.
- Achten Sie darauf, dass die Brustprothese auf jeden Fall bequem sitzt.
- Wenn Sie zur Anpassung fahren, nehmen Sie verschiedene Kleidungsstücke mit, damit Sie den Sitz der Prothese besser beurteilen können.
- Bitten Sie eine Ihnen vertraute Person, zum Beispiel eine gute Freundin, Sie zu begleiten: Sie wird als zuverlässige Beobachterin beurteilen, ob die Brustprothese aus jeder Perspektive echt aussieht.
Rehabilitation und Nachsorge
Rehabilitation und Nachsorge sind wesentliche Bestandteile der onkologischen Versorgung nach Brustkrebs. Nach der Akutversorgung im Krankenhaus sind Rehabilitationskliniken, Fach- und Hausarzt wichtig für die weitere Betreuung und Begleitung.
Rehabilitation
Nach Abschluss der ersten Behandlungsphase – also nach Operation und / oder medikamentöse Therapie und / oder Strahlentherapie – beginnt bei Brustkrebs mit der Rehabilitation die nächste Phase. Diese kann sich als Anschlussrehabilitation (AR) / Anschlussheilbehandlung (AHB) direkt oder zeitnah an den Krankenhausaufenthalt anschließen.
Ausführliche Informationen erhalten Sie im Text „Rehabilitation“.
Nachsorge
Ziel der Nachsorge ist es, rechtzeitig bei Brustkrebs erkennen zu können, wenn es zu einem Rückfall der Erkrankung kommt (Tumorrezidiv) oder Begleit- oder Folgeerkrankungen auftreten. Sofern der Wiederaufbau der Brust noch nicht erfolgt oder abgeschlossen ist, geht die Nachsorge auch darauf ein.
Die Berücksichtigung hormoneller Probleme gehört ebenfalls zu den unverzichtbaren ärztlichen Beratungsaufgaben im Rahmen der Nachsorge. Sprechen Sie Ihren Arzt an, sollten Sie durch die Therapie zum Beispiel Wechseljahresbeschwerden haben. Auch wenn es um Fragen zur Verhütung nach einer Brustkrebserkrankung geht, ist Ihr Arzt der richtige Ansprechpartner.
Außerdem ist Aufgabe der Nachsorge, Ihnen bei Ihren körperlichen, seelischen und sozialen Problemen zu helfen. Dazu gehört auch, dass Folgen oder Behinderungen, die durch die Krankheit beziehungsweise Therapie entstanden sind, so weit wie möglich behoben werden und Sie – wenn Sie es wünschen – gegebenenfalls wieder berufstätig sein können.
Allmählich sollten die Nachsorgeuntersuchungen in individuell angepasste Krebsfrüherkennungsuntersuchungen übergehen, die selbstverständlich auch die regelmäßige Früherkennungsuntersuchung im Genitalbereich umfassen.
Ausführliche Informationen erhalten Sie im Text „Nachsorge“.
Mammographie
Über die regelmäßigen Nachsorgeuntersuchungen hinaus sind mammographische Kontrolluntersuchungen notwendig; über die Abstände gibt die folgende Tabelle Aufschluss.
| 1. bis 3. Jahr nach Operation |
Ab 4. Jahr nach Operation |
||
|---|---|---|---|
| Nach Brust- entfernung |
Kontrolle der anderen Brust | Alle 12 Monate | Einmal jährlich |
| Nach brust- erhaltender Operation |
Kontrolle der befallenenen Brust | Alle 12 Monate | Einmal jährlich |
| Kontrolle der anderen Brust | Alle 12 Monate | Einmal jährlich | |
Tumormarker zur Erfolgskontrolle
Andere bildgebende Untersuchungsverfahren wie etwa die Computertomographie oder die Kernspintomographie der Brust gehören nicht zum regelmäßigen Nachsorgeprogramm, sondern finden nur Anwendung, wenn Beschwerden auftreten oder der Verdacht auf ein Rezidiv oder Metastasen besteht. Die Kontrolle der sogenannten Tumormarker hat die in sie gesetzten Hoffnungen auf Früherkennung eines Rezidivs oder von Metastasen nicht erfüllen können. Sie sollten ausschließlich eingesetzt werden, um die Therapie in einem metastasierten Erkrankungsstadium zu überwachen, und nicht im Rahmen der Nachsorge.
Gymnastik – so werden Sie wieder fit
Nach einer Brustoperation können Sie mehr oder weniger stark körperlich beeinträchtigt sein. So kann Ihr Kreislaufsystem oder auch Ihre Bewegungsfähigkeit eingeschränkt sein. Gymnastikübungen helfen Ihnen dabei, wieder fit zu werden.
Auswirkungen hat die Operation bei Brustkrebs insbesondere dann, wenn Ihnen ein Teil der Brustmuskulatur mit entfernt werden musste, wenn der Narbenbereich schmerzhaft spannt oder verhärtet ist. Dann kann Ihre Bewegungsfähigkeit eingeschränkt sein. Vermutlich werden Sie ganz automatisch eine „Schonhaltung” einnehmen, indem Sie die Schulter der operierten Seite hochziehen. Dies wiederum führt zu Verkrampfungen und Verspannungen der Muskulatur, zu Schulter-, Nacken- und Kopfschmerzen; langfristig resultieren daraus Wirbelsäulenfehlstellungen und damit einhergehende Rückenschmerzen.
Hinweis: Um dieser gesundheitlichen Fehlentwicklung entgegenzuwirken, empfehlen Mediziner regelmäßige Gymnastik nach Brustkrebs. Sprechen Sie darüber mit Ihrem Arzt.
Wann soll ich mit Gymnastik nach Brustkrebs beginnen?
Es ist sinnvoll, dass Sie möglichst frühzeitig, also bereits in der Klinik, mit ersten krankengymnastischen Übungen beginnen. Bei Frauen, die aufgrund von Brustkrebs operiert wurden, sind die Ziele der Krankengymnastik das Schultergelenk zu mobilisieren, Schonhaltungen und asymmetrische Bewegungsabläufe zu vermeiden und eventuelle Bewegungseinschränkungen zu verbessern beziehungsweise zu überwinden.
Wichtig: Wenn Sie merken, dass Sie Bewegungen wieder ausführen können, die Sie bislang nach der Operation des Brustkrebses nicht mehr schaffen konnten, wird Ihnen das seelischen Auftrieb geben.
Nach der Entlassung aus dem Krankenhaus sollen diese Übungen zum Beispiel in der Nachsorgeklinik fortgesetzt werden. In dieser Phase haben die gymnastischen Übungen verschiedene Ziele: Sie sollen für eine intensive Bewegung Ihres Schulter-Arm-Bereiches sorgen. Im Hinblick auf die Rückkehr in Ihr alltägliches Leben nach Brustkrebs sollen sie aber auch Ihre allgemeine körperliche Fitness verbessern, Sie zum selbstständigen Üben anleiten und Sie motivieren, dass Sie sich zu Hause auch weiterhin sportlich betätigen.
Setzen Sie die Übungen nach Brustkrebs zu Hause fort
Damit die guten Ergebnisse aus der Rehabilitation in der Nachsorgeklinik nicht verloren gehen, setzen Sie Gymnastik und Sport – zum Beispiel auch regelmäßiges Schwimmen – zu Hause fort. Wenn Sie dies lieber in Gesellschaft tun möchten, dann setzen Sie sich am besten mit entsprechenden Gruppen oder Vereinen in Verbindung.
Im Folgenden sind einige Übungen nach Brustkrebs zusammengestellt, die Sie zu Hause machen können. Regelmäßiges Üben in der angegebenen Reihenfolge wird Sie entspannen und für eine richtige Körperhaltung sorgen.
Darüber hinaus empfehlen wir Ihnen, einen kleinen Gummiball zu kaufen: Drücken Sie ihn mit der Hand der betroffenen Seite zusammen, wann immer Sie Lust und Zeit haben, und strecken Sie die Finger anschließend wieder vollständig. Das stärkt die Muskulatur und fördert den Lymphabfluss.
Bitte beherzigen Sie bei den Übungen einige Ratschläge
- Allzu viel ist ungesund: Üben Sie anfangs langsam und nur kurze Zeit. Die Übungen dürfen Sie nicht anstrengen.
- Entspannen Sie sich zwischendurch, atmen Sie ruhig.
- Kontrollieren Sie sich vor dem Spiegel und haben Sie Geduld: Die Übungen werden Ihnen von Tag zu Tag leichter fallen.
- Führen Sie jede Übung nur bis zur Schmerzgrenze aus, höchstens jedoch fünf- bis zehnmal hintereinander.
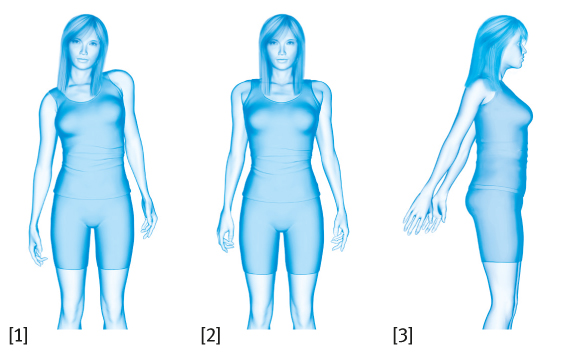
1. Ziehen Sie beide Schultern nach oben und lassen Sie sie langsam wieder fallen. Sie können auch wechselseitig üben: Ziehen Sie einmal die rechte, einmal die linke Schulter hoch.
2. Beschreiben Sie Kreise mit beiden Schultergelenken, vorwiegend nach hinten.
3. Beide Schulterblätter nähern sich der Wirbelsäule.
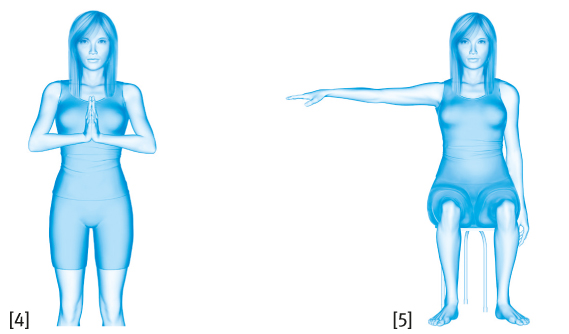
4. Drücken Sie die Hände in Brusthöhe zusammen – lassen Sie wieder locker.
5. Spannen Sie abwechselnd beide Arme bewusst an, heben Sie diese in Schulterhöhe und senken Sie sie wieder.
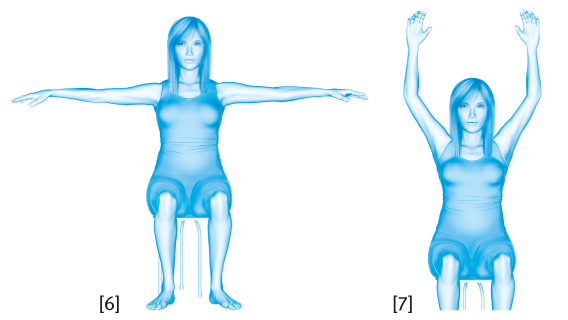
6. Heben Sie die Arme waagerecht in Schulterhöhe und beschreiben Sie in dieser Stellung kleine Kreise nach hinten.
7. Die Arme liegen im Schoß und werden dann nach oben ausgestreckt.
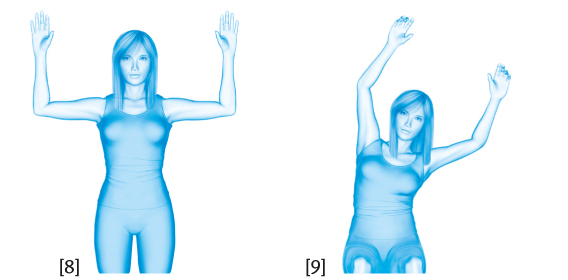
8. Beide Arme befinden sich in Schulterhöhe angewinkelt. Dann werden die Unterarme jeweils nach oben oder unten bewegt.
9. Heben Sie die Arme über den Kopf. Neigen Sie den Körper abwechselnd nach rechts und links.
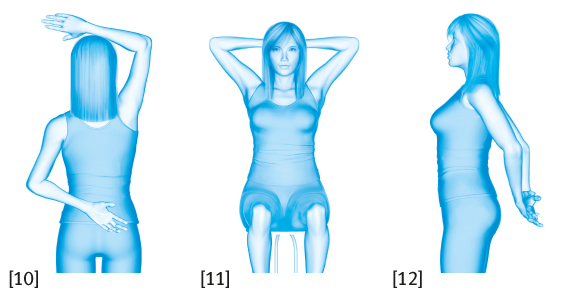
10. Heben Sie den rechten Arm über den Kopf, der linke Arm erreicht zur gleichen Zeit das Kreuz. Dann wird gewechselt.
11. Verschränken Sie beide Arme im Nacken und strecken Sie sie von dort aus in die Höhe.
12. Falten Sie beide Hände hinter dem Rücken und nehmen Sie die Schultern bewusst mit nach hinten. Locker lassen und wiederholen.
Prinzipiell hat ein moderates Sportprogramm zahlreiche positive Effekte auf Ihr Wohlbefinden und hilft Ihnen, nach Brustkrebs wieder fit zu werden. Ausdauersportarten in Kombination mit kräftigendem Gerätetraining bieten sich besonders an, aber natürlich spielen auch Ihre persönlichen Neigungen eine wichtige Rolle bei Ihrer Auswahl. Sprechen Sie mit Ihrem Arzt darüber, welche Sportarten für Sie geeignet sind.
Das Lymphödem
Nach einer Operation beziehungsweise nach einer Strahlentherapie bei Brustkrebs können bei manchen Frauen auf der betroffenen Körperseite der Arm, die Brust oder das obere Rumpfviertel anschwellen. Es entwickelt sich ein sogenanntes Lymphödem.
Wird Brustkrebs operiert, ist es wichtig, dass der Tumor und eventuell betroffene nahegelegene Lymphknoten entfernt werden. Deshalb werden im Rahmen der Operation häufig der erste ableitende Lymphknoten (Wächterlymphknoten / Sentinel) und / oder auch eine ganze Gruppe von Lymphknoten in der Achselhöhle der von Brustkrebs betroffenen Brustseite entnommen. Zwischen zwei und 30 Prozent der so behandelten Frauen entwickeln in dem betroffenen Abflussgebiet der Lymphe eine Schwellung, die im schlechtesten Fall dauerhaft bestehen bleibt.
Was ist ein Lymphödem?
Ein Lymphödem ist eine eiweißreiche Flüssigkeitsansammlung, die entsteht, wenn das Lymphgefäßsystem überlastet ist und nicht genügend Lymphflüssigkeit aus der Körperregion abtransportieren kann. Nach einer Brustoperation bei Brustkrebs kann sich Flüssigkeit im Gewebe von Brustwand, Arm, Hand und Fingern ablagern. Diese Überlastung kann jederzeit auftreten.
Es kann aber auch sein, dass die Schwellung des Gewebes einfach nur die Folge der Operation beziehungsweise der Strahlentherapie bei Brustkrebs ist, und nichts mit einem Lymphödem zu tun hat. Solche Schwellungen, die unmittelbar durch den Eingriff entstehen und bis zu sechs Wochen anhalten können, brauchen nicht weiter behandelt zu werden. Bestehen sie allerdings länger als sechs Wochen, informieren Sie auf jeden Fall Ihren behandelnden Arzt, damit er untersuchen kann, ob es sich um ein Lymphödem handeln könnte. Sind die Schwellungen auch nach sechs Monaten noch nicht verschwunden, liegt sehr wahrscheinlich ein Lymphödem vor.
Lymphödeme können also frühestens sechs Monate nach der Brustkrebs-Operation sicher diagnostiziert werden. Später treten sie selten auf. Wichtig ist, die ersten Merkmale einer Lymphstauung frühzeitig zu entdecken und sie nicht zu verharmlosen. Wird die Diagnose verschleppt, wird das Lymphödem weiter zunehmen. Die Schwellung, die anfangs noch eingedrückt werden konnte, wird dann den Umfang des betroffenen Gewebes dauerhaft vergrößern. Wurde nämlich anfangs nur Flüssigkeit im Gewebe eingelagert, nimmt später das Unterhautgewebe zu. Diese Vergrößerung lässt sich nicht mehr durch Drainage oder Kompression beseitigen.
Ob sich ein Lymphödem bei Brustkrebs entwickelt oder nicht, hängt von vielen unterschiedlichen Faktoren ab. Sicher ist, dass eine vorbeugende Lymphdrainage zum Beispiel an einem Arm, der noch kein Anzeichen für ein Lymphödem aufweist, nicht vermeiden kann, dass ein Lymphödem auftritt. Der betroffene Arm sollte auf keinen Fall besonders geschont werden. Die Behandlung eines Lymphödems muss lebenslang erfolgen, deshalb ist es wichtig, dass am Anfang jeder Behandlung eine eindeutige Diagnose steht.
Wichtig: Bitte lassen Sie sich in Ihrer Reha nicht automatisch mit Lymphdrainage versorgen. Denn nur wenn Sie ein Lymphödem haben, brauchen Sie bei Brustkrebs eine komplexe Entstauungstherapie.
Wie wird ein Lymphödem behandelt?
Die Behandlung eines Lymphödems umfasst heute manuelle Lymphdrainage (MLD), Kompression, apparative Kompression und verschiedene Operationen.
Konservative Therapie
Die Komplexe Entstauungstherapie (KPE) bei einem Lymphödem nach Brustkrebs wird in zwei Phasen durchgeführt. Die erste Phase besteht aus manueller Lymphdrainage (MLD), Kompressionsbandagierung, Bewegungsübungen und der notwendigen Hautpflege. In dieser ersten Phase soll der noch flüssige, vergrößerte Umfang so weit wie möglich verringert werden. Deshalb muss die Behandlung zwei- bis dreimal in der Woche für jeweils eine Stunde erfolgen. Entscheidend ist die sehr gute Kompressionsbandagierung, denn sie muss das Ergebnis, das der Physiotherapeut erreicht hat, bewahren. Ein Kompressionsstrumpf ist in dieser Phase der Behandlung schädlich.
Ist das Lymphödem nach dieser ersten Phase weitestgehend zurückgedrängt worden (nach etwa sechs Wochen), so schließt sich die zweite Phase an. Diese zweite Phase unterscheidet sich von der ersten ausschließlich dadurch, dass der Arm und die Hand nach der Lymphdrainage nicht gewickelt werden, sondern ein Kompressionsarmstrumpf getragen wird. Dieser muss maßgefertigt sein. Wenn das Ödem sich auf Hand und Finger erstreckt, ist es notwendig, hierfür auch ein Handteil zu tragen, das die Finger wie ein an den Fingerkuppen offener Handschuh einschließt. Grundsätzlich gilt, dass ein Kompressionsstrumpf oder ein Handstück nur tagsüber und nicht nachts getragen wird.
Sie können bei einem Lymphödem den Rückfluss der Lymphe selbst durch Bewegungsübungen unterstützen. Es ist nicht günstig und sinnvoll, den Arm zu schonen. Andererseits sollte eine Überlastung der betroffenen Gliedmaße vermieden werden. Wo die Grenze zwischen Schonung und Überlastung für Sie liegt, zeigt Ihnen Ihr betroffener Arm quasi selbst: Gehen Sie ruhig Ihren gewohnten Arbeiten in Haushalt, Beruf und Freizeit nach. Wenn Sie allerdings merken, dass Ihre Tätigkeit dem Lymphfluss nicht förderlich ist und sich das Lymphödem verschlechtert, gönnen Sie Ihrem Arm eine Ruhepause.
Wenn die ambulanten Maßnahmen bei einem Lymphödem nach Brustkrebs nicht zum Erfolg führen, ist eine intensivierte Behandlung im Krankenhaus notwendig. Das gilt auch, wenn Komplikationen auftreten. Dann wird zweimal täglich Lymphdrainage durchgeführt, der Arm ist den ganzen Tag bandagiert, und Sie machen Entstauungsgymnastik. Langjährige Untersuchungen aus entsprechenden Fachkliniken belegen, dass durch die intensive Behandlung in der Regel schon nach einer Woche 75 Prozent des Ödems zurückgehen. Dennoch wird Ihre stationäre Behandlung mindestens drei Wochen dauern, damit diese Wirkung möglichst gut gehalten werden kann.
Wichtig: Kontrollieren Sie regelmäßig, dass Ihr maßgefertigter Kompressionsarmstrumpf gut sitzt. Wenn sich die Maße des Arms verändern, bekommen Sie einen neuen.
Lymphdrainage ohne Kompression oder Bandagierung ist bei einem Lymphödem sinnlos. Kompression oder Bandagierung ohne Lymphdrainage ist ebenfalls sinnlos.
Medikamentöse Behandlung
Es gibt keine Medikamente gegen ein Lymphödem, die den Lymphabfluss verbessern. Besonders wassertreibende Medikamente dürfen zur Entstauung des Ödems nicht angewendet werden: Denn hierbei wird der Lymphe das Wasser entzogen, das Eiweiß verbleibt aber im Gewebe und führt dazu, dass sich das Lymphödem deutlich verschlechtert.
Operation
Bei einem Lymphödem nach Brustkrebs stehen seit vielen Jahren neben diesen konservativen Maßnahmen auch operative Möglichkeiten zur Verfügung. Wenden Sie sich mit Ihren Fragen an besonders hierfür ausgebildete Lymphologen, die Sie auf der Homepage des Berufsverbands der Lymphologen bundesweit finden können, und klären Sie mit Ihrer Krankenkasse, welche Kosten übernommen werden.
Zurzeit können bei einem Lymphödem folgende Verfahren vorgeschlagen werden:
Lymphologische Liposkulptur
Bei der lymphologischen Liposkulptur bei einem Lymphödem wird Unterhautgewebe durch Besaugung entfernt. So soll die Notwendigkeit der komplexen Entstauungstherapie verringert werden. Zusätzlich soll der Umfang des Armes abnehmen, so dass beide Arme wieder möglichst gleich sind.
Das betroffene Unterhautgewebe im Arm, das aus einer Eiweiß-Zucker-haltigen (Proteoglykan) Masse besteht, wird mit kleinsten Kanülen nahezu narbenlos entfernt. Dabei werden die Lymphgefäße und die anderen wesentlichen Strukturen weitestgehend geschont. In der Regel gelingt es, die betroffene der gesunden Seite völlig anzugleichen, so dass sich die komplexe Entstauungstherapie auf mindestens 20 Prozent des Ausgangswertes verringern lässt. Dann kann es sein, dass weder ein Strumpf getragen werden muss noch Lymphdrainage gegen das Lymphödem weiterhin notwendig ist.
Lymphknotentransplantation
War die lymphologische Liposkulptur nicht hinreichend erfolgreich, kommt die Übertragung (Transplantation) von Lymphknoten aus der Leistenregion in die Achselhöhle (axilläre Region) in Betracht. Hierbei wird ein Paket von Fettgewebe und Lymphknoten in die betroffene Achselhöhle eingebracht und an die Blutgefäße angeschlossen. Die Lymphknotentransplantation soll den Lymphabfluss verbessern, allerdings wird dadurch der Umfang des Arms nicht verringert.
Lymphvenöse Anastomose und Lymphanastomose
Diese beiden Verfahren sollen die Lymphgefäßstrukturen, die durch die Operation verletzt wurden, wiederherstellen. Bei der lymphvenösen Anastomose werden die beeinträchtigten Lymphgefäße an vorhandene Lymphgefäße oder auch an Venen angeschlossen, um den Abfluss der Lymphe zu verbessern. Auch hierbei wird der Umfang des Armes aufgrund des Lymphödems nicht abnehmen. Die Lymphanastomose soll den Rückfluss der Lymphe ebenfalls verbessern, und zwar direkt in benachbarte Venen.
Lymphgefäßtransplantation
Die Lymphgefäßtransplantation ist das älteste operative Verfahren und soll bei einem Lymphödem den Lymphfluss direkt beeinflussen. Die geschädigte Lymphgefäßstation in der Achselhöhle wird durch die Übertragung eines Gefäßes überbrückt, einer Bypass-Operation vergleichbar. Zu diesem Zweck wird ein gesundes Lymphgefäß aus dem Bein entfernt und im Bereich der Achselhöhle eingebracht.
Allerdings verringert auch die Lymphgefäßtransplantation nicht den Umfang des Arms in seinem festen Gewebe. Deshalb reicht die Transplantation allein nicht aus, um ein Lymphödem zu behandeln. Dies gilt ebenso für alle anderen Operationen an Lymphknoten und Lymphgefäßen.
Behandlung in Spezialzentren
Der Bereich der operativen Lymphologie bei einem Lymphödem ist wenigen Spezialzentren vorbehalten. Es handelt sich hierbei nicht um plastischchirurgische Eingriffe. Fragen Sie daher bitte Ihren behandelnden Lymphologen, ob in Ihrem Fall ein operativer Eingriff möglich ist und das Lymphödem verbessert werden kann.
Wundrose
Eine gefürchtete Komplikation bei einem Lymphödem ist eine Wundrose (Erysipel), das heißt eine Entzündung in den Lymphbahnen. Beim ersten Mal tritt immer hohes Fieber auf, und die Haut im Bereich der Schwellung ist stark gerötet. In diesem Fall müssen Sie sofort zu Ihrem Arzt gehen, denn die Entzündung muss rasch mit Antibiotika behandelt werden. Außerdem muss umgehend eine manuelle Lymphdrainage im Rahmen der komplexen Entstauungstherapie erfolgen, um den geschwollenen Arm zu entlasten. Diese Lymphdrainage darf nur durchgeführt werden, wenn Sie Antibiotika einnehmen. Kühlende Umschläge allein helfen ebenso wenig wie lokale Desinfektion und Reinigung der Haut.
Lymphödem im Alltag
Wenn sich bei Ihnen nach der überstandenen Operation ein Lymphödem nach Brustkrebs entwickelt, ist dies eine Folge Ihrer Grunderkrankung beziehungsweise von deren Behandlung. Dann ist es wichtig, dass die richtige Diagnose gestellt und anschließend die richtigen Behandlungen durchgeführt werden.
Ein Lymphödem beeinflusst Ihren Alltag; das Ausmaß dieser Beeinflussung lässt sich jedoch regeln. Ihr behandelnder Lymphologe wird Sie in all diesen Fragen beraten und Ihnen helfend zur Seite stehen. Auch wenn Sie dauerhaft wegen eines Lymphödems nach Brustkrebs behandelt werden müssen und Infekte im betroffenen Bereich vermeiden sollen, sind darüber hinausgehende weitere Einschränkungen weder sinnvoll noch notwendig. Entscheidendes Ziel jedweder Therapie ist es, dass die Behandlung auf ein notwendiges Maß verringert werden kann und wird.
Dazu gehört, dass ein Lymphödem frühzeitig festgestellt wird und alle Behandlungsmöglichkeiten eingesetzt werden. Selbstverständlich können an dem betroffenen Arm eventuell notwendige medizinische Eingriffe, Blutdruckmessung, Venenpunktionen oder Operationen vorgenommen werden. Ihr Arzt wird immer darauf achten, dass dabei Infekte vermieden werden.
Kompressionsstrümpfe trocknen die Haut aus, ganz gleich aus welchem Material sie sind, da sie Fett aufnehmen. Nachdem Sie den Strumpf abends ausgezogen haben, pflegen Sie daher die Haut regelmäßig mit Hautpflegemitteln, die entweder Urea pura (drei bis fünf Prozent) oder Acid lacticum (zwei bis fünf Prozent) enthalten. Eine solche regelmäßige Pflege verringert das Risiko, dass in diesem Bereich der Haut Infektionen entstehen. Waschen Sie Ihren Strumpf regelmäßig mit einem handelsüblichen Feinwaschmittel, um seine Lebensdauer nicht zu beeinträchtigen und die Wirkung des Strumpfes nicht zu verringern.
Wichtig: Ein Lymphödem darf Ihrer Lebensfreude nicht im Weg stehen und Ihre Lebensqualität nur geringfügig beeinträchtigen. Deshalb gilt: so wenig Therapie wie nötig, so viel Lebensqualität wie möglich.
Verordnung von Lymphdrainage
Die Krankenkassen zahlen nach einer Brustkrebsoperation Lymphdrainagen. Wie lange und wie viele hängt jedoch vom Stadium des Lymphödems ab.
Ihr Arzt darf Ihnen nach aktueller Gesetzeslage zehn Lymphdrainagen nach Brustkrebs von je einer Stunde Dauer verschreiben. Zu jeder Lymphdrainage gehört eine entsprechende Kompression, die ebenfalls vom Arzt verordnet werden muss, damit sie nicht von der Behandlungszeit der manuellen Lymphdrainage abgezogen wird. Die Bandagierung benötigt Zeit. Sie sollen aber als Patientin eine Stunde manuelle Lymphdrainage bekommen plus die Zeit für die Bandagierung.
Die Kompression selbst muss als Bandagenset fertig konfektioniert verordnet werden. Die Lymphdrainage soll nicht häufiger als zwei- bis dreimal pro Woche nötig sein. Reicht das nicht aus, müssen Sie eine stationäre intensivierte Lymphdrainagebehandlung bekommen.
Auf dem Verordnungsblatt für Lymphdrainage bei einem Lymphödem nach Brustkrebs dürfen jeweils höchstens zehn Sitzungen verschrieben werden. Für ein Lymphödem im Stadium I gilt der Regelfall, in dem Ihr Arzt Ihnen insgesamt maximal 50 Lymphdrainagen verschreiben darf; danach ist eine zwölfwöchige Behandlungspause vorgeschrieben.
Wichtig: Ein Lymphödem im Stadium II und III wird als chronisch bewertet. Hier gilt der sogenannte langfristige Heilmittelbedarf, für den Ihr Arzt Ihnen „Verordnungen außerhalb des Regelfalls“ ausstellen kann.
Das bedeutet: Die Beschränkungen des Regelfalls gelten nicht, und Ihre Krankenkasse braucht den langfristigen Heilmittelbedarf auch nicht zu genehmigen.
In diesem Fall kann Ihr behandelnder Arzt Ihnen unbefristet eine langfristige Verordnung für Lymphdrainage ausstellen. Allerdings muss er Ihr Lymphödem mindestens alle zwölf Wochen untersuchen; erst dann darf er Ihnen ein neues Rezept ausstellen.
Weitere Informationen
Letzte Aktualisierung
- Wissenschaftliche Überarbeitung Januar 2019
- Aktualisierung der Fallzahlen Januar 2024
Text und Redaktion
- Dr. Désirée Maßberg, Stiftung Deutsche Krebshilfe
- Sandra von dem Hagen, Stiftung Deutsche Krebshilfe
- Isabell-Annett Beckmann, Stiftung Deutsche Krebshilfe
Medizinische Beratung
Prof. Dr. med. T. Fehm
Direktorin der Universitätsfrauenklinik Düsseldorf
Moorenstr. 5
40225 Düsseldorf
Prof. Hon. (Univ. Puebla) Dr. med. M. E. Cornely
Facharzt für Haut- und Geschlechtskrankheiten
Kaiserswerther Str. 296
40474 Düsseldorf
Prof. Dr. med. G. B. Stark
Ärztlicher Direktor der Klinik für Plastische und Handchirurgie
Universitätsklinikum Freiburg
Hugstetter Str. 55
79106 Freiburg
Bei der Erstellung der Broschüre wurde die Deutsche Krebshilfe zudem unterstützt von der Frauenselbsthilfe Krebs – Bundesverband e.V., Bonn.
Prof. Dr. med. V. Penna
Prof. Dr. med. N. Torio-Padron
Praxisklinik für Plastische Chirurgie
Dreisamstr. 15
79098 Freiburg
Quellen
Zur Erstellung dieser Broschüre wurden die nachstehend aufgeführten Informationsquellen herangezogen:
- „Leitlinienprogramm Onkologie” der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e.V., der Deutschen Krebsgesellschaft e.V. und der Deutschen Krebshilfe, Interdisziplinäre S3-Leitlinie für die Diagnostik, Therapie und Nachsorge des Mammakarzinoms, Version 4.0, 2017, AWMF Registernummer: 032-045 OL
- Krebs in Deutschland für 2019/2020. 14. Ausgabe. Robert Koch-Institut und die Gesellschaft der epidemiologischen Krebsregister in Deutschland e.V. (Hrsg), Berlin, 2023
- Berufliche Rehabilitation: Ihre neue Chance. Deutsche Rentenversicherung Bund (Hrsg), 13. Auflage (4/2018)
- Mit Rehabilitation wieder fit für den Job. Deutsche Rentenversicherung Bund (Hrsg), 12. Auflage (8/2017)
- 13. DGE-Ernährungsbericht, Deutsche Gesellschaft für Ernährung e.V. (Hg.), Bonn 2016
- Gesunden Appetit – Vielseitig essen – Gesund leben. Stiftung Deutsche Krebshilfe, 2018
- Brustkrebs erkennen, Stiftung Deutsche Krebshilfe, 2017
- Familiärer Brust- und Eierstockkrebs – Die blauen Ratgeber 24, Stiftung Deutsche Krebshilfe, 2018
Benötigen Sie Hilfe?
Das INFONETZ KREBS steht Betroffenen nach einer Krebsdiagnose bei! Eine persönliche, kostenfreie Krebsberatung erhalten Sie montags bis freitags von 8 bis 17 Uhr unter der Telefonnummer 0800 / 80 70 88 77 oder per E-Mail: krebshilfe@infonetz-krebs.de.






